艾滋病機械通氣病人早期腸內營養管理方案實施效果評價
龔貝貝,韋彩云,吳鋒耀,玉明柳,劉 升,陸 寧
南寧市第四人民醫院 廣西艾滋病臨床治療中心(南寧),廣西 530023
艾滋病(acquired immune deficiency syndrome,AIDS)是由人類免疫缺陷病毒(human immunodeficiency virus,HIV)感染引起的一種慢性傳染性疾病[1]。截至2019 年12 月31 日,我國共報告艾滋病病人582 472 例,死亡168 391 例[2]。因為HIV 導致機體免疫功能缺陷,細胞減少,腸道免疫功能嚴重受損,腸道黏膜出現充血、水腫和潰瘍等病理改變,滲透性增加,腸道微生態改變,細菌和內毒素易位,導致艾滋病病人在感染初期就出現腹瀉等胃腸道不耐受癥狀[3]。有研究表明,艾滋病病人營養不良發生率達98%,僅有40%病人熱量攝取達到標準要求[4-5]。營養不良導致病人發生機會性感染后很難控制,是艾滋病病人死亡的重要原因。因此,對艾滋病機械通氣病人實施早期腸內營養管理以改善其營養狀況至關重要。目前,國內外已有關于危重病人實施規范化的腸內營養管理流程的相關研究[6-9],但針對艾滋病機械通氣病人早期腸內營養管理的相關研究較少。本研究擬探討艾滋病機械通氣病人早期腸內營養管理方案的實施效果,現將結果報告如下。
1 研究方法
1.1 早期腸內營養管理方案的制訂
1.1.1 設計早期腸內營養管理方案 通過系統循證檢索關于早期腸內營養管理的文獻,采用《臨床指南研究與評價系統》(AGREEⅡ)[10]及澳大利亞JBI 循證衛生保健中心對應的評價工具(2016)對所納入的指南、系統評價、專家共識、證據總結及隨機對照試驗進行質量評價[11]。由2 名循證科研人員對證據進行提取匯總,形成艾滋病機械通氣病人早期腸內營養管理初步方案。組建由ICU 醫師、營養治療師、護理部管理人員、護士長、責任護士和循證科研人員共12 名專家組成的循證護理小組。專家納入標準:①本科及以上學歷;②從事艾滋病及重癥醫學科臨床治療、護理或護理管理工作≥5 年。根據證據應用的FAME 原則[可行性(feasibility,F)、適宜性(appropriateness,A)、臨床意義(meaningfulness,M)、有效性(effectiveness,E)],對所匯總證據進行審查,最終形成艾滋病機械通氣病人早期腸內營養管理方案。
1.1.2 構建艾滋病機械通氣病人早期腸內營養管理方案實施小組 選取南寧市某三級甲等傳染病專科醫院ICU 為研究場所,以艾滋病機械通氣病人早期腸內營養管理為研究主題,組建早期腸內營養管理小組,共13 名成員,包括ICU 護士長、營養治療師、ICU 及感染科專科醫生、ICU 及康復專科護士,全體成員均已完成艾滋病生理、病理、重癥營養支持治療等相關理論及技能培訓及考核。其中營養師、ICU 專科醫生及康復專科護士均獲得相關專科資質認證證書。護士長負責艾滋病機械通氣病人腸內營養方案實施管理、實施過程質量控制及人員培訓,ICU 及感染科醫師、營養師負責根據病人具體情況進行腸內營養支持方案的制定及調整,ICU 專科護士負責進行營養風險評估、喂養耐受性評估、干預措施實施,康復專科護士負責病人早期功能鍛煉措施的實施。
2 臨床應用
2.1 應用對象選擇及分組 選取2019年1月—2020年12 月南寧市某三級甲等傳染病專科醫院ICU 收治的行機械通氣治療的艾滋病病人80 例。納入標準:①年齡18~85 歲;②艾滋病診斷符合《中國艾滋病診療指南(2018 年版)》診斷標準[12];③營養風險篩查≥3 分;④留置胃管或空腸營養管,需腸內營養支持治療;⑤研究期間發生嚴重呼吸衰竭進行氣管插管機械通氣治療,機械通氣時間≥72 h;⑥平均動脈壓≥65 mmHg(1 mmHg=0.133 kPa)。排除標準:①存在活動性上消化道出血、腸梗阻等腸內營養禁忌證;②顱腦損傷病人;③腹部手術后病人;④拒絕留置胃管/腸管的病人;⑤禁食者。采用隨機數字表法將病人隨機分為觀察組40 例和對照組40 例。本研究通過醫院倫理委員會批準[倫理審批號:2019(39)],病人或家屬均簽署知情同意書。
2.2 應用方法 兩組病人機械通氣治療選用呼吸機型號均為PB840,呼吸機模式為同步間歇指令通氣模式。給予病人艾滋病相關治療,包括:嚴密監測生命體征,抗病毒治療,積極抗感染,維持血壓、血糖穩定,改善循環功能,糾正電解質紊亂等。在取得病人及家屬知情同意后,于機械通氣24 h 內遵醫囑給予留置胃管或鼻胃管行腸內營養鼻飼治療。腸內營養乳劑均為瑞素(國藥準字H20020588,生產企業:華瑞制藥有限公司,規格:500 mL),合并糖尿病的病人改為瑞代(國藥準字H20020588,生產企業:華瑞制藥有限公司,規格:500 mL),目標營養量設定104.6 kJ/(kg·d)[13]。對照組按照傳統腸內營養治療、護理方案實施各項護理措施,包括遵醫囑給予間歇重力滴注腸內營養液。營養液溫度維持38~40 ℃,每次250~500 mL,每天4~6 次,速度25~30 mL/h。如喂養過程發生腹痛、腹瀉、嘔吐和胃潴留等喂養不耐受現象,匯報醫生后遵醫囑給予對癥處理。如癥狀仍無緩解,則給予停止腸內營養支持治療。觀察組在采取腸內營養治療、護理常規基礎上,實施艾滋病機械通氣病人早期腸內營養管理方案。
2.2.1 早期腸內營養管理方案的實施 觀察組病人行機械通氣治療24 h 內即實施早期腸內營養管理方案,具體方案如下。①實施前評估:實施腸內營養治療的艾滋病機械通氣病人入院8 h 內由護理人員和主治醫師使用營養風險篩查工具(Nutrition Risk Screening 2002,NRS2002)完成評估,對NRS2002 評分≥3 分者結合病人病情進行營養制劑種類、營養介入時機判定、制定腸內營養喂養方案。②喂養方式改良:床邊盲插置入鼻胃管,如胃內容物≥500 mL 則在床邊B 超引導下同時置入鼻空腸營養管,實行胃腸減壓聯合幽門后喂養雙重置管策略。采用腸內營養泵通過腸內營養輸注系統勻速泵入方式輸注腸內營養液,起始輸注速度為20~30 mL/h,逐漸增加至40~60 mL/h,最大速度不超過150 mL/h。按照104.6 kJ/(kg·d)計算能量需求,第1 天為目標量的25%,每日遞增25%,72 h 內達到目標量的70%,72 h 后達到目標量80%~100%。③腸內營養耐受性評估與管理:按照重癥病人早期腸內營養耐受性分級與護理措施[14],結合臨床實際情況,將腸內營養耐受性分級與護理管理方案導入護理電子病歷信息系統,6 h 進行1 次評估,評估內容包括腹痛、腹脹、腹瀉、胃潴留、嘔吐、誤吸、消化道出血和腸鳴音等臨床征象。根據量化評估結果及風險等級情況實施個性化護理干預。④早期目標導向鎮靜應用:使用躁動-鎮靜評分(Richmond Agitation-Sedation Scale,RASS)實施早期目標導向鎮靜管理。在有效范圍內使用最小藥物劑量維持淺鎮靜目標,維持RASS 評分-2~1 分。⑤功能鍛煉及腹部按摩:腸內營養期間,康復專科護士根據病人具體情況實施功能鍛煉及腹部按摩。對RASS評分≤-2 分或意識障礙病人,使用空氣壓力泵進行足泵充氣運動等被動肢體功能鍛煉,每日2 次,每次30 min;指導RASS 評分-1~1 分或清醒病人進行抬臀運動、空中搭車等主動床上肢體功能鍛煉,每日2次,每次10 min。胃內容物≥500 mL 病人給予腹部按摩,床頭抬高30°~45°,取平臥位,腹部放松,護士將手掌置于病人腹部,以順時針方向按摩,每日2 次,每次15 min[15]。⑥心理干預:加強心理護理,給意識清醒病人講解營養治療的目的、意義、實施方法、留置時間和注意事項,提高病人對腸內營養的認識,減輕焦慮、緊張等負性心理。⑦全程質量控制:規范腸內營養操作流程,加強護士營養支持知識技能培訓及質量監測,控制營養液溫度38~40 ℃,操作過程避免腸內營養液及輸注器具的污染,床頭抬高30°~45°,每日口腔護理4~6 次,溫水脈沖式沖洗鼻胃管或鼻空腸管4 h 1 次。
2.2.2 病區環境感染控制管理 ①醫護人員防護隔離:接觸病人分泌物、排泄物時采取接觸隔離措施,戴具有防滲透性能的口罩、護目鏡或一次性面屏,穿一次性防滲透隔離衣。侵襲性診療、護理操作過程中,使用安全型醫用銳器,以防刺傷。②環境及物體表面消毒隔離:每日使用1 000 mg/L 含氯消毒劑擦拭病區地面及高頻接觸物體表面,每次30 min。每日使用75%乙醇擦拭儀器表面,每日2 次,每次>10 min。③醫療廢物處置:病人所產生的醫療廢物按《醫療廢物管理條例》規定進行處置,使用后的銳器直接投入防滲漏銳器盒進行安全處置,引流物、分泌物根據容量按2 000 mg/L 濃度放置含氯消毒劑泡騰片浸泡30 min后,倒入醫院污水處理系統處置。
2.3 效果評價
2.3.1 評價指標 ①干預后第7 天、第14 天營養及免疫指標;②腸內營養7 d 喂養達標率;③腸內營養7 d 內喂養中斷率;④70%目標喂養量達標時間;⑤干預14 d后腸內營養不耐受癥狀發生率;⑥機械通氣時間;⑦ICU 住院時間。
2.3.2 資料收集方法 干預后第7 天、第14 天抽取病人靜脈血,送醫院感染性疾病臨床檢驗中心,于8 h 內測定病人血清清蛋白、血紅蛋白和CD4+T 淋巴細胞計數。由經過培訓的課題組成員采用雙人核查的方式,使用電子表格收集記錄腸內營養第7 天喂養熱量達標率、喂養中斷率、病人不耐受發生情況。7 d 喂養熱量達標定義為病人在ICU 住院第7 天實際攝入熱量/醫囑目標攝入量×100%(≥80.0%)[16],腸內營養7 d 喂養熱量達標率(%)=7 d 喂養熱量達標例數/喂養總例數×100%[17];喂養中斷定義為實施持續喂養過程中中斷時間≥15 min[18],7 d 內喂養中斷率=喂養中斷例數/喂養總例數×100%[17];腸內營養不耐受的癥狀包括嘔吐和/或反流、腹瀉、腸鳴音減弱或消失、誤吸、胃潴留和胃腸道出血。腸內營養喂養不耐受癥狀發生率=發生喂養不耐受例數/實施腸內營養治療總例數×100%。腸內營養喂養不耐受定義:嘔吐和(或)反流指病人腸內營養24 h 內口腔中出現營養液或胃管營養液外溢≥1 次;腹瀉指排便次數增多,每日≥3 次,或每天糞便總量≥200 g,糞質不成形,糞便含水量≥80%;腸鳴音減弱或消失指腹部聽診5 min 內腸鳴音≤1 次;便秘指3 d 無自主排便或排便量<50 g;胃潴留指腸內營養治療期間,24 h 內回抽胃內液體的總量≥1 000 mL;胃腸道出血指嘔吐物或糞便中出現肉眼可見血性液體,潛血試驗陽性。
2.4 統計學方法 采用SPSS 20.0 軟件進行統計學分析。定性資料采用頻數、百分比(%)描述,組間比較采用χ2檢驗;正態分布的定量資料采用均數±標準差(±s)描述,組間比較采用獨立樣本t檢驗,P<0.05為差異具有統計學意義。
3 結果
3.1 兩組病人一般資料比較 本研究納入病人80 例,研究過程中觀察組脫落2 例、對照組脫落3 例,脫落原因為家屬放棄治療或入住ICU 72 h 后死亡。最終觀察組納入38 例,對照組納入37 例。兩組病人一般情況比較見表1。
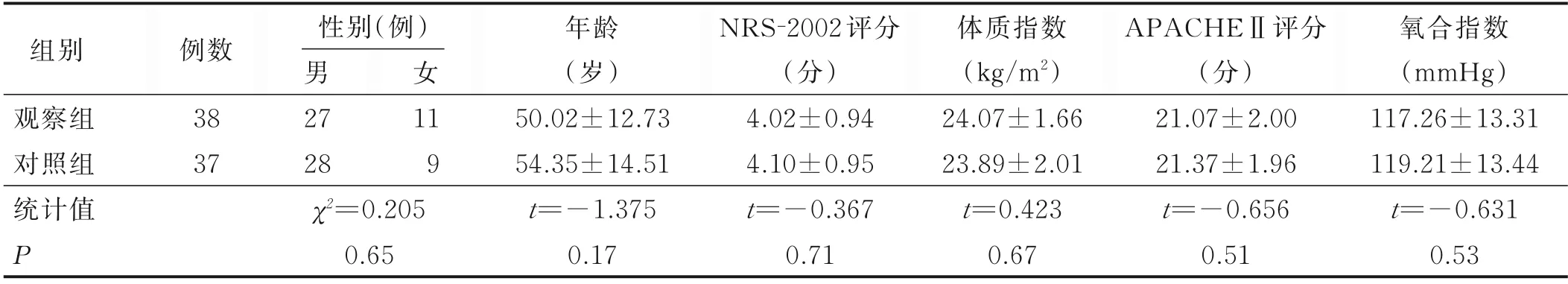
表1 兩組病人一般情況比較
3.2 兩組病人干預第7 天和第14 天營養及免疫指標比較(見表2)
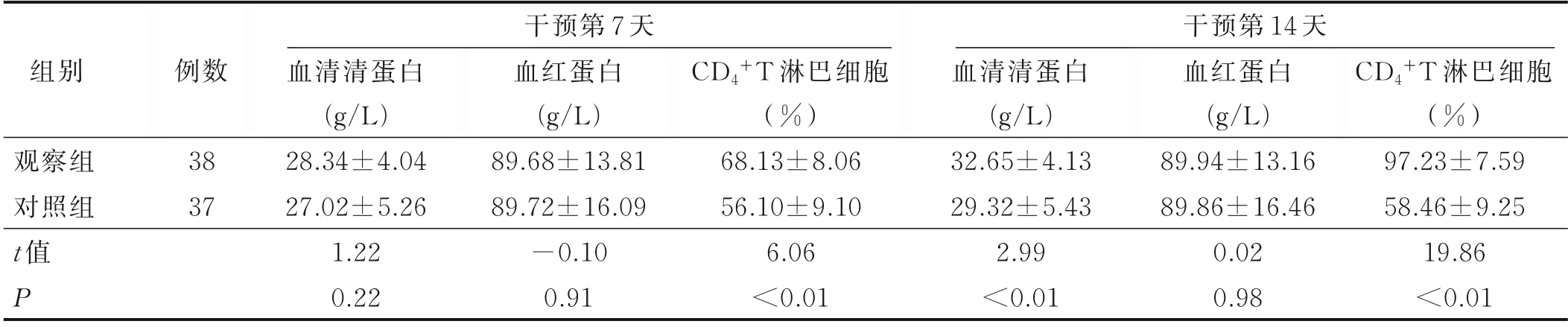
表2 兩組病人干預第7 天和第14 天營養及免疫指標比較
3.3 兩組病人干預7 d 后腸內營養喂養熱量達標率、喂養中斷率、機械通氣時間、ICU 住院時間及70%目標喂養量達標時間比較(見表3)
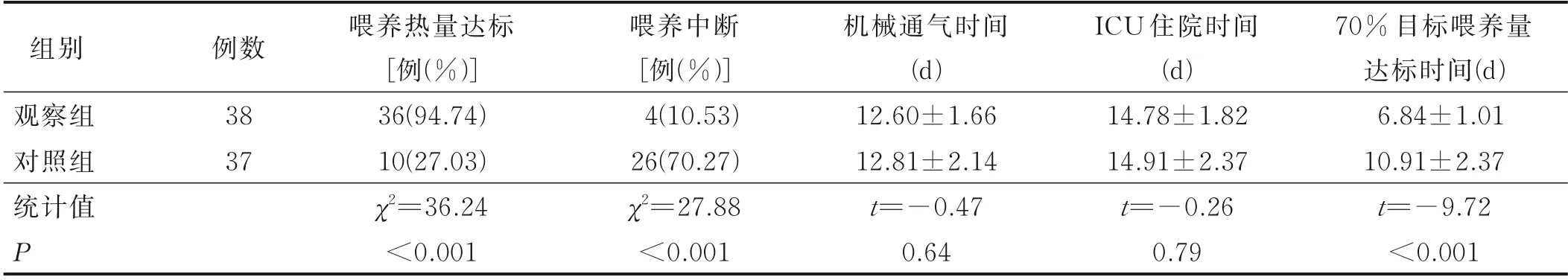
表3 兩組病人干預后7 d 腸內營養喂養熱量達標率、喂養中斷率、70%目標喂養量達標時間、機械通氣時間和ICU 住院時間比較
3.4 兩組病人干預14 d 腸內營養不耐受發生情況比較(見表4)

表4 兩組病人干預14 d 腸內營養不耐受發生情況比較
4 討論
4.1 艾滋病機械通氣病人早期腸內營養管理方案的科學性與可靠性 本研究通過循證方法學進行系統的文獻檢索和質量評價,依據國內外危重癥病人腸內營養相關指南,初步擬訂喂養方案,較對照組經驗式管理更加科學、嚴謹、規范。研究小組成員包括腸內營養領域專家、感染病學專家、專科護士、循證方法學專家,具有較好的代表性。采用多學科合作模式促進醫生、護理人員及營養治療師等臨床各專業人員的有效溝通,艾滋病機械通氣病人腸內營養管理方案得以實施,醫療資源得到合理利用。
4.2 早期腸內營養管理方案的實施可以降低艾滋病機械通氣病人喂養不耐受發生率 HIV 造成的機體免疫系統損害,導致艾滋病病人易合并多種機會性感染,病情迅速惡化,并發急性呼吸衰竭。機械通氣是目前治療艾滋病危重癥病人的主要治療手段之一。艾滋病危重病人在進行有創機械通氣治療過程中,為減少病人與呼吸機對抗,提高病人使用呼吸機的依從性,臨床常選擇鎮靜鎮痛聯合肌松類藥物治療[19],但鎮靜肌松類藥物的長期使用可抑制中樞神經系統及吞咽反射,導致腸蠕動減慢,舒張咽食管下括約肌引起誤吸等不耐受癥狀[20]。有研究報道,機械通氣導致病人喂養不耐受的發生率為80.2%~85.0%[21]。臨床治療過程中病人常因腸道不耐受而被迫中斷腸內營養治療,導致各類營養物質供給不足,最終導致艾滋病病人出現嚴重營養不良。本研究以循證證據為依據,通過多學科團隊合作,從多個維度完善優化喂養方案,改良間接重力滴注喂養方法在持續輸注腸內營養液的基礎上,對出現腸道喂養不耐受病人,實施胃腸減壓聯合幽門后喂養雙重置管策略,有利于降低病人嘔吐、反流及誤吸發生率,從而減少喂養不耐受的發生,與文獻報道的結果[22-23]一致。早期目標導向型鎮靜是滴定式最小化鎮靜策略的體現[24]。由醫護人員對病人進行鎮靜深度的動態評估并調整鎮靜藥物劑量,以達到最小化鎮靜,最大限度地減少鎮靜、鎮痛類藥物的使用,避免過度鎮靜、鎮痛對病人胃腸功能造成不良影響。腹部按摩在一定程度上可改變腹內壓,減少腸內營養導致的大便失禁、腹脹、胃潴留和嘔吐等并發癥的發生。本研究使用文獻報道的重癥病人早期腸內營養耐受性分級與護理措施管理方案[14],在循證方法學的基礎上對耐受風險級別進行細化分級,更易于醫護人員對病人腸內營養耐受性進行動態評估、識別,并采取預見性護理干預措施,及時調整喂養方案,較傳統的醫護人員主觀評估更具客觀性及可操作性,從而提高病人對腸內營養的耐受度,最大限度地保證腸內營養治療的順利實施。本研究觀察組干預14 d 后腸內營養不耐受發生率、7 d內喂養中斷率及70%目標喂養量達標時間較對照組明顯下降,腸內營養7 d 喂養熱量達標率及干預14 d 后血清清蛋白升高,說明早期腸內營養管理方案的實施有利于提高艾滋病機械通氣病人腸內營養耐受性,減少腸道菌群失調及細菌易位而導致的對腸道黏膜屏障功能的損害,促進病人喂養目標的實現,一定程度上改善艾滋病機械通氣病人營養狀況。
4.3 早期腸內營養管理方案的實施可改善艾滋病病人免疫功能 CD4+T 淋巴細胞是臨床評估艾滋病病人免疫功能的指標之一,病人機體內CD4+T 淋巴細胞受到HIV 病毒感染侵襲,CD4+T 淋巴細胞水平進行性下降,造成病人腸道黏膜萎縮,腸道內微生態環境發生改變及菌群失調,導致病人發生腹瀉,直接影響營養物質的消化、吸收,出現嚴重營養不良。2016 年美國重癥醫學會和美國腸外腸內營養學會營養指南[25]提出,腸內營養支持治療能夠減輕腸道黏膜受損,維持其完整性。相關研究結果顯示:補充適宜的腸內營養,能夠調節病人自身免疫應答,有效提高機體免疫力,從而改善艾滋病病人臨床癥狀,提高其生活質量[26-29],這些研究結果在本研究中基本得到證實。通過早期腸內營養方案的實施,觀察組CD4+T 淋巴細胞計數較對照組明顯提高,提示早期腸內營養治療方案的有效實施,有利于艾滋病病人長期持續抗反轉錄病毒治療及治療后免疫系統重建,從而優化機體免疫系統,緩解病人臨床癥狀,改善病人預后,減少感染發生,降低病死率。
5 小結
本研究通過早期腸內營養管理模式的建立,有效降低了艾滋病機械通氣病人早期腸內營養胃腸道并發癥的發生,明顯縮短7 d 內腸內營養中斷次數,從而提高艾滋病機械通氣病人腸內營養喂養達標率,一定程度上改善艾滋病機械通氣病人營養狀況。研究過程中,觀察組血紅蛋白、機械通氣時間及ICU 住院時間與對照組比較差異無統計學意義,可能與本研究為前瞻性單中心隨機對照試驗,入組樣本量較少,喂養流程方案推廣實施時間較短有關,研究過程可能存在潛在偏倚,需要多中心、大樣本的研究,并在臨床應用中進一步驗證,不斷豐富完善方案內容。艾滋病機械通氣病人多處于急性期狀態,易受較多臨床治療因素干擾,血紅蛋白值在短時間內上升不明顯。今后的研究中可相應增加血清前清蛋白、轉鐵蛋白、肌酐等實驗室客觀觀察指標,同時結合病人臨床癥狀進行進一步論證,得出更可靠的研究結論,以期改善艾滋病機械通氣病人營養狀況,促進病人康復。

