復方蓯蓉益智膠囊聯合尼麥角林治療腦小血管病相關認知障礙的療效觀察
李 琳,曾 嶸,李萬婷,王 蓮
腦小血管病(cerebral small vessel disease,CSVD)是指一組累及腦內的小動脈、穿支動脈、毛細血管、微靜脈以及小靜脈的臨床病理綜合征。目前已知的該臨床疾病譜系包括新發皮質下小梗死(RSSI)、推測血管起源的白質高信號(WMH)、推測血管起源的腔隙(Lacunes)、擴大的血管周圍間隙(EPVS)、腦微出血(CMB)、凸面皮層含鐵血黃素沉積和皮層微梗死、腦萎縮[1-2]。腦小血管病起病隱匿,進展緩慢,臨床表現為認知功能障礙、抑郁、焦慮、步態異常等[2]。腦小血管病相關認知障礙(cerebral small vessel cognitive impairment,CSVCI)早期無明顯癥狀,不易被發現,若不盡早治療,后期將發展為不可逆的血管性癡呆(vascular dementia,VD)。研究發現可通過藥物改善該階段認知減退的癥狀[3],因此,早期發現并且積極治療CSVCI對延緩血管性癡呆具有重要的臨床意義。根據CSVCI的臨床表現,將其歸屬于中醫的“癡呆”“善忘”等范疇。肝腎虧虛、痰瘀阻絡是本病的基本病機,文獻報道對該病的治療主要以開郁逐痰開竅、活血化瘀、平肝瀉火治其標,輔以扶正補虛、充養腦髓正其本。中藥復方在改善認知功能方面具有悠久的歷史和豐富的實踐經驗[4-5],復方蓯蓉益智膠囊具有益腎養肝、活血化濁、健腦增智的功效。本研究觀察復方蓯蓉益智膠囊、尼麥角林以及兩者聯合用藥對CSVCI病人同型半胱氨酸(Hcy)和中醫證候積分的影響。
1 資料與方法
1.1 診斷標準
1.1.1 西醫診斷標準 西醫診斷符合《腦小血管病相關認知功能障礙中國診療指南(2019)》[6]中的診斷標準。
1.1.2 中醫診斷標準 符合《中醫病證診斷療效標準》中“中風癡呆”的辨證要點,主癥:智能減退,沉默寡言,表情淡漠;次癥:善忘,言語不利,倦怠乏力,頭暈耳鳴,腰膝酸軟,失眠多夢,喜怒不定;舌脈象:舌質暗或有瘀點(斑),或舌質淡,苔白膩,脈弦滑。主癥2項+次癥2項+舌脈可辨為肝腎虧虛、痰瘀阻絡證[7]。
1.2 納入標準 ①年齡≥18歲;②符合腦小血管病臨床診斷標準和影像學診斷標準[2];③符合血管性認知功能障礙診斷標準[8];④符合神經心理學評估中蒙特利爾認知評估量表(MoCA)[9]和簡易智力狀態檢查量表(MMSE)[10]評分標準:MoCA 評分<26 分(若受教育年限在12年及以下者加1分),并且 MMSE 評分(中學及以上學歷>24 分,小學>20 分,文盲>17 分)判定為認知功能障礙;⑤中醫辨證符合肝腎虧虛、痰瘀阻絡證診斷標準;⑥簽署知情同意書者。
1.3 排除標準 ①經檢查證實為大動脈病變、關鍵部位腦梗死導致的認知功能障礙病人;②非血管因素所致的腦白質變性、單純性阿爾茨海默病、帕金森病病人;③經檢查證實有腦外傷、腦腫瘤、多發性硬化、腦炎、中毒、代謝異常等可引起認知功能障礙的其他疾病病人;④具有語言、視力、聽力障礙或抑郁等精神障礙可能影響認知檢查及認知訓練者;⑤文盲無法配合認知訓練和認知功能評定者;⑥曾有濫用酒精、藥物的病人;⑦合并有嚴重的其他系統疾病病人;⑧正在參加其他臨床試驗者。
1.4 脫落標準 ①臨床研究時,依從性差,影響有效性和安全性評價者;②臨床研究時,發生嚴重不良事件、并發癥以及特殊生理變化,不宜繼續接受觀察者;③臨床研究時,自行退出者;④非規定范圍內聯合用藥,特別是合用改善認知功能的藥物,影響有效性和安全性判斷者;⑤因其他各種未知原因在療程未結束時退出者、失訪或死亡者。
1.5 一般資料 根據研究設計中的納入標準和排除標準,按照統計學要求,遵照赫爾辛基宣言并獲得醫院倫理委員會批準,病人均知情同意。選取2020年4月—2021年3月在山西省人民醫院收治的腦小血管病相關認知功能障礙病人105例。采用隨機區組設計方案將病人分為3組。治療1組35例,女18例,男17例;受教育程度:文盲3例,小學7例,初中13例,高中6例,中專3例,專科3例。治療2組35例,女18例,男17例;受教育程度:文盲2例,小學7例,初中13例,高中6例,中專3例,專科4例。對照組35例,女18例,男17例;受教育程度:文盲3例,小學7例,初中13例,高中6例,中專3例,專科3例。3組一般資料比較差異均無統計學意義(P>0.05)。
1.6 治療方法 3組均采用調節血糖、血脂、血壓以及抗血小板聚集、預防腦水腫、降顱壓等治療。治療1組給予復方蓯蓉益智膠囊(遼源譽隆亞東藥業有限責任公司生產,規格:每粒0.3 g)每次3粒,每日3次,餐后口服。對照組給予尼麥角林(輝瑞制藥有限公司)每次10 mg,每日3次,餐后口服。治療2組給予復方蓯蓉益智膠囊每次3粒、尼麥角林10 mg,每日3次,餐后口服。3組療程均為6個月。
1.7 觀察指標
1.7.1 認知功能 治療前、治療3個月以及治療結束(6個月)時分別采用MMSE量表和MoCA量表評估病人認知功能。MMSE量表總分30分,若中學及以上學歷<24 分,小學<20 分,文盲<17 分提示存在認知功能障礙;MoCA量表總分30分,若<26分提示存在認知功能障礙。量表評分越高,說明病人的認知功能越好;反之,則表示認知障礙嚴重。
1.7.2 中醫證候積分 3組分別在治療前、治療3個月以及治療結束(6個月)時進行中醫證候積分評定。中醫證候積分總分30分,≥7分為該證候成立;8~14分為輕度,15~22分為中度;23~30分為重度。
1.7.3 血清Hcy水平 在治療前、治療3個月及治療結束(6個月)時抽取病人清晨空腹肘部靜脈血3 mL,常規離心后,采用酶聯免疫吸附法測定血清Hcy水平。
1.7.4 安全性評估 治療前后分別對病人進行血、尿、便常規、肝腎功能和心電圖等相關常規檢查。
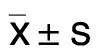
2 結 果
2.1 3組治療前后MMSE評分比較 3組治療前MMSE評分比較差異無統計學意義(P>0.05)。治療6個月,3組MMSE評分均較治療前上升,差異均有統計學意義(P<0.05);治療2組治療3個月、治療6個月MMSE評分高于對照組,且治療2組治療3個月MMSE評分高于治療1組,差異均有統計學意義(P<0.05)。詳見表1。
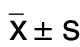
表1 3組治療前后MMSE評分比較() 單位:分
2.2 3組治療前后MoCA總評分比較 3組治療前MoCA總評分比較差異均無統計學意義(P>0.05);治療6個月,治療1組、治療2組MoCA總評分均較治療前升高,治療1組和治療2組治療6個月MoCA總評分高于對照組,治療2組治療3個月、治療6個月MoCA總評分高于治療1組,差異均有統計學意義(P<0.05)。詳見表2。
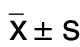
表2 3組治療前后MoCA總評分比較() 單位:分
2.3 3組治療前后MoCA各個認知域評分比較 經單因素方差分析,在視空間及執行能力方面,3組治療3個月、6個月均有良好治療效果(F=26.02,P<0.05;F=84.57,P<0.05)。組間比較,治療3個月時治療2組優于治療1組和對照組,治療6個月時,治療1組優于對照組,治療2組優于治療1組和對照組。在命名方面,3組治療3個月、6個月均有良好治療效果(F=3.97,P<0.05;F=14.44,P<0.05)。組間比較,治療3個月時治療2組優于治療1組,治療6個月時,治療2組優于治療1組和對照組。在注意及計算力方面,3組治療3個月、6個月均有良好治療效果(F=12.32,P<0.05;F=33.95,P<0.05)。組間比較,治療3個月時治療2組優于治療1組和對照組,治療6個月時治療1組和治療2組均優于對照組。在語言方面,3組治療3個月、6個月均有良好治療效果(F=2.29,P<0.05;F=24.52,P<0.05)。組間比較,治療3個月時治療2組優于對照組;治療6個月時治療1組和治療2組均優于對照組。在延遲回憶方面,3組治療3個月、6個月均有良好治療效果(F=16.52,P<0.05;F=58.47,P<0.05)。組間比較,治療3個月時治療2組優于治療1組和對照組,治療6個月時治療1組優于對照組,治療2組優于治療1組和對照組。在抽象方面,3組治療3個月、6個月均有良好治療效果(F=22.33,P<0.05;F=28.90,P<0.05)。組間比較,治療3個月和6個月時治療2組均優于治療1組和對照組,治療2組有明顯的變化趨勢。在定向力方面,3組在定向治療3個月、6個月均有良好治療效果(F=13.96,P<0.05;F=20.89,P<0.05)。組間比較,治療3個月和治療6個月時治療1組和治療2組均優于對照組。詳見表3。
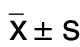
表3 3組治療前后MoCA各子項積分比較() 單位:分
2.4 3組治療前后中醫證候積分比較 治療3個月、6個月時,3組中醫證候積分均較治療前降低(P<0.05);治療1組治療6個月時中醫證候積分低于對照組(P<0.05),治療2組治療3個月及6個月時中醫證候積分低于對照組和治療1組(P<0.05)。詳見表4。
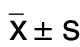
表4 3組治療前后中醫證候積分比較() 單位:分
2.5 3組治療前后Hcy水平比較 治療6個月,3組Hcy水平均較治療前降低(P<0.05),3組治療前及治療3個月Hcy水平比較差異均無統計學意義(P>0.05)。治療6個月時,治療1組Hcy水平低于對照組(P<0.05),治療2組Hcy水平低于對照組和治療1組(P<0.05)。詳見表5。
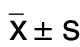
表5 3組治療前后Hcy水平比較() 單位:μmol/L
2.6 安全性 治療結束后,3組血、尿、便常規,心電圖及肝腎功能等均無明顯變化,病人在整個用藥觀察期間無不良反應發生,通過電話、微信隨訪,治療過程中無病例脫落。
3 討 論
腦小血管病已成為神經系統疾病最新研究的熱點。2008年國際腦卒中會議及歐洲腦卒中會議提出,腦小血管病與腦卒中、認知及情感障礙、步態不穩及機能老化等密切相關;2021年中國腦小血管病診治專家共識中指出,隨著腦小血管病逐漸加重,病人可出現認知、運動、情感和二便障礙的情況[2]。早在2008年世界卒中日研究發布:年齡在70歲以上人群中,3/5的認知障礙病人是由腦小血管病引起的[11]。有研究發現,CSVCI主要表現為執行功能減退和注意力下降,包括語言的流利度降低、處理信息的速度減慢、延遲回憶的能力下降[12]。
本研究發現,單用復方蓯蓉益智膠囊和尼麥角林均能改善病人的認知功能,但單用復方蓯蓉益智膠囊病人的MMSE評分、MoCA總評分及各子項評分、中醫證候積分以及Hcy水平改善情況優于單用尼麥角林的病人,這也可能與復方蓯蓉益智膠囊能多途徑、多靶點改善認知功能有關。復方叢蓉益智膠囊中制何首烏補肝腎、益精血、消痰毒、瀉肝風,標本兼顧,為君藥。肉蓯蓉、荷葉、地龍三藥合用祛痰瘀、通腦絡。諸藥合用補腎精以充髓海,消痰毒以通氣血,腦復其養,則智力復。何首烏和肉蓯蓉之藥性溫熱,需地龍和漏蘆的寒性制約,藥性溫和,故而病人服用后未出現不良反應。現代藥理研究發現,肉蓯蓉中提取出的乙醇苷類、多糖素類等成分和少量生物堿及氨基酸類成分能提高腦內神經生長因子(NGF)水平,膽堿能系統與人的記憶密切相關,肉蓯蓉能抑制乙酰膽堿酯酶(AChE)過度激活,從而保證突觸間隙乙酰膽堿(ACh)處于正常水平;也能促進海馬神經突觸形成和細胞的分化等,以此來改善認知功能[13]。漏蘆提取物中的漏蘆甾酮總可能通過增強中樞膽堿能系統來改善記憶[14]。制何首烏中特有的二苯乙烯苷具有抗氧化、清除自由基、促智等作用。一項動物實驗表明,何首烏通過調節抑制細胞凋亡的Bcl-2、Bax蛋白表達,改善了認知障礙大鼠的認知能力[15]。CSVCI的發生與腦內微循環障礙有關,地龍、肉蓯蓉皆能有效改善微循環并且能抑制神經細胞的凋亡,起到改善認知功能的作用[16-17]。
本研究證明,使用復方蓯蓉益智膠囊聯合尼麥角林的病人治療過程中無不良反應發生,治療效果優于單用復方蓯蓉益智膠囊的病人,尤其是MoCA各子項評分,各子項評分改善程度與服藥時間成正比。服用藥物3個月后,病人的視空間、注意及計算能力、延遲回憶明顯改善,且改善效果優于單用復方蓯蓉益智膠囊和單用尼麥角林的病人;服用藥物6個月后,視空間、注意及計算能力、延遲回憶評分改善更明顯。復方蓯蓉益智膠囊聯合尼麥角林較單獨使用復方蓯蓉益智膠囊或尼麥角林治療CSVCI藥效穩定且持久,能有效提高病人認知水平,延緩病情的發展,其機制可能為復方蓯蓉益智膠囊聯合尼麥角林能更好地促進機體對藥物的吸收。《中國癡呆診療指南(2012)》中就提出中西醫結合干預認知障礙,明確辨證論治思想指導下的中藥治療策略[18]。
本研究發現復方蓯蓉益智膠囊在改善Hcy水平方面效果更好,這可能與復方蓯蓉益智膠囊改善病人認知能力后,日常生活的能力也得到提高,生活態度積極,日常飲食中攝取了合理維生素有關。血Hcy水平增高與CSVCI的發生密切相關,高Hcy可以通過氧化刺激內皮細胞產生多種炎性細胞因子激活氧自由基產生和引起鈣超載等,導致內皮細胞功能損傷和血腦屏障受損,進而導致神經細胞受損及認知功能下降[19]。因此,調控血Hcy水平對防治CSVCI有一定臨床價值,在臨床診治高Hcy時,除口服相應維生素外,還可加用復方蓯蓉益智膠囊,積極改善高Hcy,預防CSVCI的發生及發展。
單用復方蓯蓉益智膠囊優于單用尼麥角林,若兩者聯合使用治療效果最佳。CSVCI病程漫長,治療達到6個月時,治療效果優于治療3個月,但未能證明6個月療程是否為最佳治療時長和具有遠期療效,同時未對復方蓯蓉益智膠囊的不同劑量進行研究,下一步可展開不同用藥劑量和治療療程的相應研究。除此之外,本研究病例數較少,之后應開展多中心隨機對照臨床研究,充分評估復方蓯蓉益智膠囊的遠期療效及安全性。

