遞增降尿酸藥物預防和減少痛風急性發(fā)作的療效及安全性評估
李曉麗,任少輝,李雅然,沈徑仿,王京旭,李連菊
(邢臺市人民醫(yī)院風濕免疫科,河北 邢臺 054000)
痛風(gout)是炎癥性關節(jié)炎最常見的原因之一,由持續(xù)性高尿酸血癥引起,臨床表現為尿酸單鈉晶體沉積在關節(jié)可誘發(fā)極度疼痛的關節(jié)炎急性發(fā)作,嚴重影響患者的生活質量。痛風性關節(jié)炎和痛風石可通過減少體內尿酸鹽池來治療,從而降低痛風發(fā)作和尿酸痛風石的長期發(fā)病率。但在起始降尿酸階段可導致痛風頻繁發(fā)作,從而降低患者的藥物依從性,也顯著降低了患者繼續(xù)治療的動力[1-3]。因此,在起始降尿酸治療階段,如何預防痛風急性發(fā)作至關重要。歐洲風濕病防治聯盟和美國風濕病學會推薦至少前6 個月使用秋水仙堿預防痛風性關節(jié)炎急性發(fā)作[1,4]。然而,秋水仙堿潛在的肝腎毒性較大,需要謹慎使用,尤其對肝腎功能不全的患者[5,6]。尿酸鹽晶體的溶解和關節(jié)液中尿酸鹽水平的降低可促進尿酸單鈉晶體在接頭中的脫落。因此,血清尿酸鹽的迅速降低可誘發(fā)痛風發(fā)作,而逐漸降低血尿酸的水平則可能有利于預防急性發(fā)作[7,8]。本研究旨在觀察逐步增加降尿酸藥物非布司他劑量預防和減少痛風急性發(fā)作的療效及安全性,現報道如下。
1 資料與方法
1.1 一般資料 選取2018 年8 月-2020 年6 月邢臺市人民醫(yī)院收治的102 例男性痛風患者。按照隨機數字表法將其分為試驗組(54 例)和對照組(48 例)。兩組年齡、BMI、SUA、FPG、TG、TC、LDL-C、HDL-C、ALT、Scr 及eGFR 水平比較,差異無統(tǒng)計學意義(P>0.05),具有可比性,見表1。本研究已獲得邢臺市人民醫(yī)院倫理委員會的批準,所有研究對象均已簽署知情同意書。
表1 兩組一般資料及臨床生化指標比較[,M(P25,P75)]
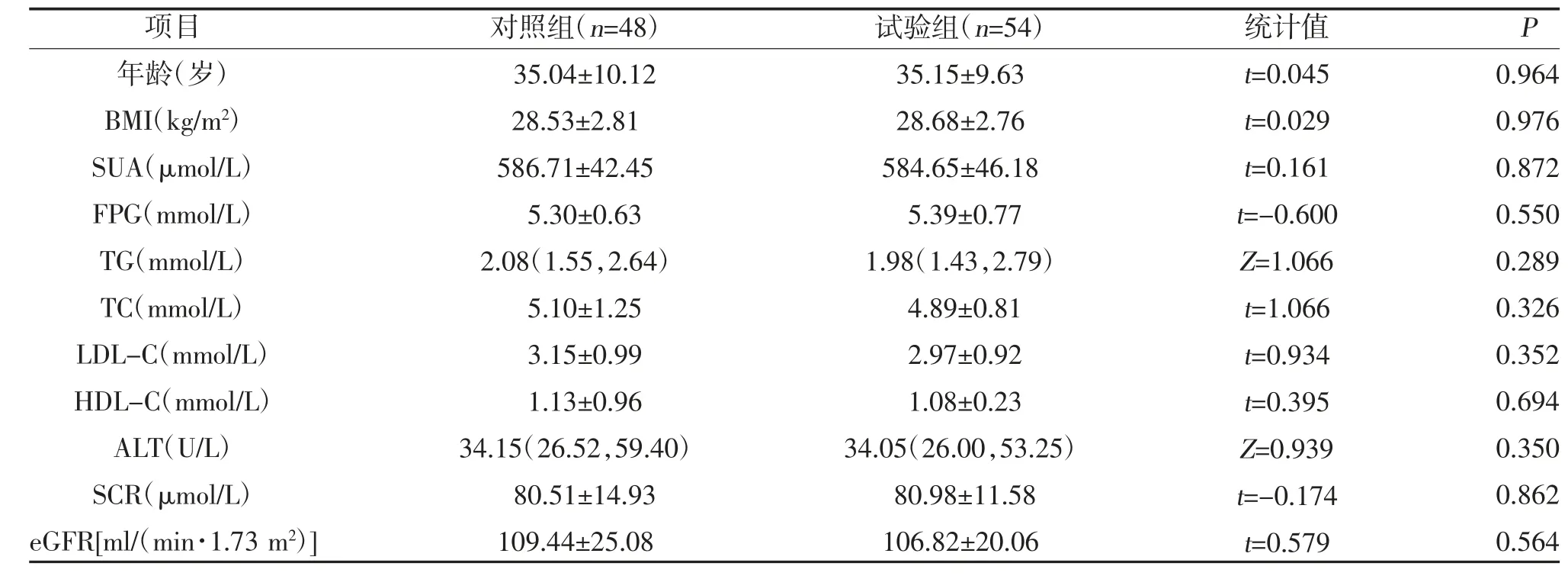
表1 兩組一般資料及臨床生化指標比較[,M(P25,P75)]
1.2 納入及排除標準
1.2.1 納入標準 ①所有患者均符合美國風濕病學會制定的痛風2015 年分類標準[9];②入組前1 年內曾至少1 次痛風急性發(fā)作;③SUA>420 μmol/L;④入選前1 個月內未接受任何降尿酸治療。
1.2.2 排除標準 ①年齡小于20 歲;②對非布司他、秋水仙堿或非甾體抗炎藥過敏者;③存在嚴重的心、肺、肝、腎臟及惡性腫瘤等共病者;④2 周內有痛風急性發(fā)作史。
1.3 方法 試驗組采用遞增非布司他(萬邦醫(yī)藥有限公司,國藥準字H20130058,規(guī)格:40 mg/片)治療,劑量從10 mg/d(4 周)、20 mg/d(4 周)到40 mg/d(4周);對照組采用非布司他(40 mg/d)聯合秋水仙堿(云南植物藥業(yè)有限公司,國藥準字H53020166,規(guī)格:0.5 mg)0.5 mg/d(12 周)治療。治療期間,禁止使用其他降尿酸藥物和已知的提高或降低SUA 的藥物。如果在治療期間出現痛風急性發(fā)作,可開具非甾體抗炎藥用于治療痛風發(fā)作。如對非甾體類抗炎藥治療無效或多次發(fā)作的患者給予糖皮質激素。如治療過程中出現嚴重不良事件,且不能排除與非布司他的因果關系,可減少劑量或停用非布司他。
1.4 觀察指標 比較兩組治療12 周時痛風急性發(fā)作情況、血清尿酸達標率及不良反應發(fā)生情況。痛風急性發(fā)作定義為需要用非甾體抗炎藥或糖皮質激素止痛治療來控制痛風癥狀。血清尿酸達標率為SUA<360 μmol/L,分別在治療4、8 及12 周時檢測SUA。入選患者于入組當天或次日在我院門診或病房采集空腹靜脈血樣本,由我院檢驗科按照標準的檢測流程測定。在自動生化分析儀上測定SUA、空腹血糖(FPG)、甘油三酯(TG)、總膽固醇(TC)、高密度脂蛋白膽固醇(HDL-C)、低密度脂蛋白膽固醇(LDL-C)、丙氨酸轉氨酶(ALT)及血清肌酐(Scr),依據CKD-EPI 公式計算腎小球濾過率(eGFR)。
1.5 統(tǒng)計學方法 采用SPSS 17.0 軟件進行統(tǒng)計分析,符合正態(tài)分布的計量資料用()表示,采用獨立t檢驗;不符合正態(tài)分布則用M(Q)表示,行Kruscal-Whallis 秩和檢驗;計數資料用[n(%)]表示,組間比較行χ2檢驗。P<0.05 為差異有統(tǒng)計學意義。
2 結果
2.1 兩組痛風急性發(fā)作情況比較 治療4、8 及12周,兩組痛風急性發(fā)作頻率比較,差異無統(tǒng)計學意義(P>0.05),見表2。
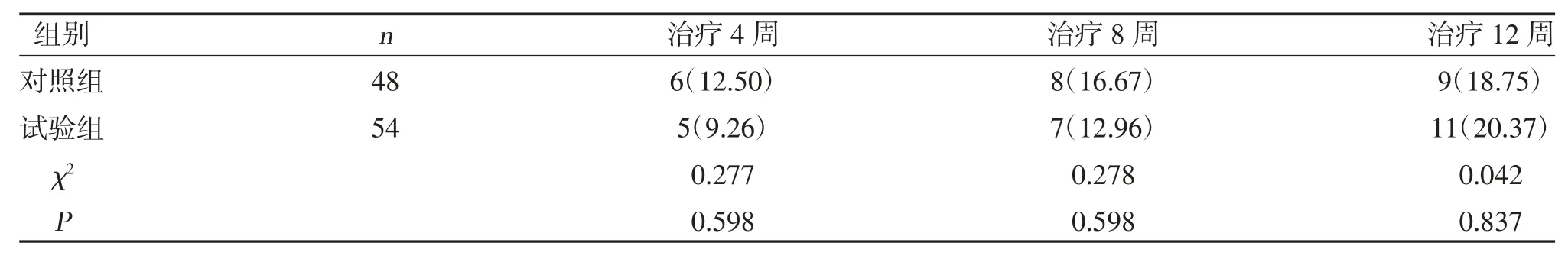
表2 兩組痛風急性發(fā)作頻率比較[n(%)]
2.2 兩組血清尿酸達標情況比較 治療4、8 周,試驗組SUA 水平高于對照組,差異有統(tǒng)計學意義(P<0.05);治療12 周,兩組SUA 水平比較,差異無統(tǒng)計學意義(P>0.05);治療4、8 周,試驗組血清尿酸達標率低于對照組,差異有統(tǒng)計學意義(P<0.05);治療12 周,兩組血清尿酸達標率比較,差異無統(tǒng)計學意義(P>0.05),見表3。
表3 兩組血清尿酸達標情況比較[,n(%)]
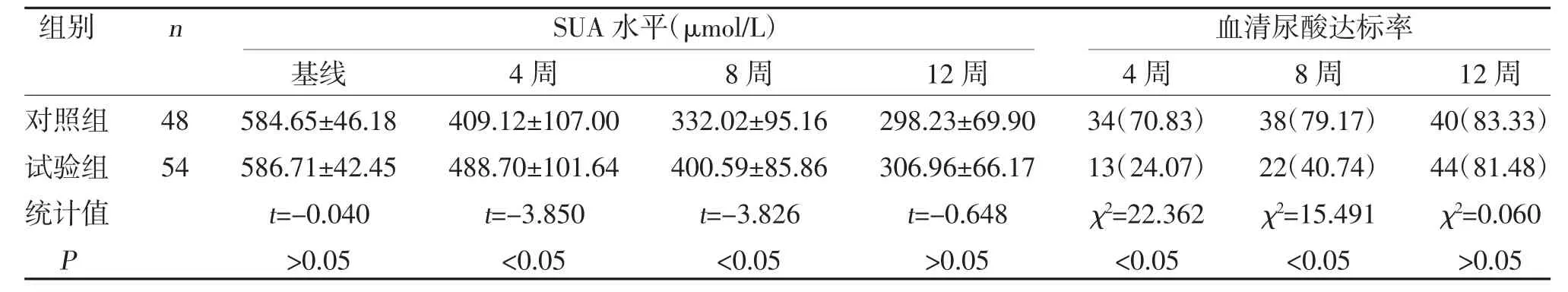
表3 兩組血清尿酸達標情況比較[,n(%)]
2.3 不良事件 治療期間,兩組均無嚴重不良事件的發(fā)生。試驗組中有3 例出現輕度肝功能異常,對照組中有5 例出現輕度肝功能異常和6 例患者出現輕度腹瀉,均無患者因不良事件退出研究。
3 討論
痛風性關節(jié)炎是由關節(jié)中尿酸鹽晶體的沉積引起的,有效的降尿酸治療能充分降低SUA 的水平,防止進一步結晶形成,溶解現有的尿酸鹽晶體,從而消除致病因素,使痛風成為唯一可以治愈的慢性關節(jié)炎[10]。然而,痛風患者的降尿酸治療依從率很低,在不同的研究中,依從率在10%~46%[11]。在降尿酸治療過程中,痛風的頻繁發(fā)作是導致患者治療依從性降低的主要原因之一。因此,在起始降尿酸治療階段,預防痛風急性發(fā)作至關重要。目前痛風的治療指南推薦在起始降尿酸階段應用低劑量秋水仙堿6 個月預防痛風急性發(fā)作[4]。然而,部分患者對秋水仙堿的耐受性差,易出現腹瀉或腹部絞痛,并可能出現罕見但嚴重的不良反應,如骨髓抑制、無精子癥和神經肌肉毒性[6];尤其在腎損害患者中,需要調整劑量及謹慎使用[12-14]。因此,探尋新的預防痛風急性發(fā)作方法以滿足部分痛風患者的需求是當前的研究熱點。
慢性腎臟病(CKD)是痛風患者最常見的合并癥和并發(fā)癥。研究發(fā)現[15],成人痛風患者約20%處于CKD 3 期,而非痛風人群只有5%。同樣,隨著腎功能的下降,痛風和高尿酸血癥患病率逐漸升高,在eGFR≤60 ml/(min·1.73m2)的成年人中有24%患有痛風[16]。對于CKD 患者,預防痛風發(fā)作的策略尤為重要,因為這些患者往往沒有足夠的治療痛風發(fā)作的選擇。在CKD 患者中秋水仙堿必須低劑量使用,CKD 4~5 期時需謹慎使用[14]。隨著腎功能下降以及同時使用多種藥物,包括環(huán)孢霉素和降脂藥物(如他汀類藥物),秋水仙堿引起的神經肌毒性風險明顯增加[12]。因此,臨床工作中CKD 患者痛風及其急性發(fā)作的管理是具有挑戰(zhàn)性的。
非布司他是一種黃嘌呤氧化酶抑制劑,研究表明無論腎功能正常或受損的痛風患者非布司他均有降低SUA 的作用和可靠的安全性[17,18]。已有研究表明[19-22],在CKD 合并高尿酸血癥患者中,長期使用非布司他可能比別嘌醇能更有效的降低SUA 水平,延緩腎功能進展及降低CKD 人群的透析風險。另有研究表明,給予SUA 水平<540 μmol/L 或Ccr≤110 ml/(min·1.73 m2)的痛風患者低劑量的非布司他(20 mg/d)即可能達到目標尿酸水平[23]。本研究中,試驗組SUA 降至目標水平有所延遲,但到第12 周,SUA 達到或低于360 μmol/L 的患者比例與對照組相當,說明通過逐步增加非司他劑量可有效預防和減少痛風急性發(fā)作,與秋水仙堿相比效果相當。另有研究顯示[24],與固定的非布司他劑量(40 mg/d)相比,逐步增加非布司他劑量可有效的預防和減少痛風急性發(fā)作,與低劑量秋水仙堿預防痛風發(fā)作的效果接近,因此,對于有長期應用秋水仙堿有禁忌或顧慮時(如CKD 患者),逐步增加非布司他的劑量可作為一種有效減少痛風急性發(fā)作且安全有效的降尿酸方案。然而,本研究主要是在eGFR 正常的人群中進行的,具體應用到CKD 患者中療效如何還需進一步的驗證,在未來的工作中課題組將致力于該方案在CKD 患者中療效評估。
綜上所述,逐步遞增降尿酸藥物非布司他的劑量可在一定程度上預防和降低痛風急性發(fā)作,與低劑量秋水仙堿的效果相當。對于有秋水仙堿服用禁忌或安全性顧慮時,逐步遞增非布司他劑量可以作為減少痛風發(fā)作的一種選擇。

