上海市長寧區危重新生兒2011—2020年轉運情況分析
廖玲琴,王 潔
新生兒轉運工作是危重新生兒救治中心日常工作至關重要的一項內容,其目的在于安全地將高危新生兒轉運到危重新生兒救治中心的新生兒重癥監護病房進行救治,從而充分利用各類醫療資源來保障重癥新生兒的生命健康[1]。因此,本研究收集上海市長寧區近10年危重新生兒轉運個案,了解危重新生兒的發生情況并分析危重新生兒發生的影響因素,為探索建立危重新生兒一體化轉運網絡提供依據。
1 資料與方法
1.1 一般資料
收集2011—2020年從長寧區轉出的2 678例危重新生兒的臨床資料,包括性別、胎產次、轉運時間、轉運單位等。
1.2 危重新生兒的轉運指征
①呼吸困難或青紫,經一般氧療不能緩解;②反復呼吸暫停發作,需要機械通氣和輔助呼吸;③產時窒息,復蘇后仍有缺氧、缺血合并癥;④嚴重心律紊亂、心力衰竭;⑤休克、低血壓、各臟器功能衰竭;⑥各部位嚴重出血,彌散性血管內凝血;⑦中、重度貧血,頻繁驚厥;⑧出生體重<1 500g或胎齡<32周的早產兒;⑨母親有嚴重的產前、產后感染病例;⑩原因不明,需要進一步診治的病例;11嚴重先天畸形,影響臟器功能或需要外科手術的先天畸形[2]。
1.3 轉運流程
對于符合危重新生兒轉運指征的患兒,由轉出醫院向危重新生兒搶救中心申請轉運,同時由后者成立新生兒轉運小組,以及由前者填寫新生兒轉運單并積極進行轉運前急救,其具體的處理方式需要充分參考STABLE程序[3]。之后在轉運途中由新生兒轉運小組全程對患兒進行監護與支持治療,直至進入新生兒科或NICU再對患兒進行進一步的診療。
1.4 統計學處理
采用SPSS 23.0軟件分析數據,P<0.05表示有統計學意義。
2 結果
2.1 轉運新生兒母親的情況
本研究中初產婦所生新生兒的危重轉運有1 808例,經產婦所生新生兒的危重轉運有870例;其中非本市戶籍的轉運率明顯高于本市戶籍(χ2=40.738,P<0.001)。見表1。
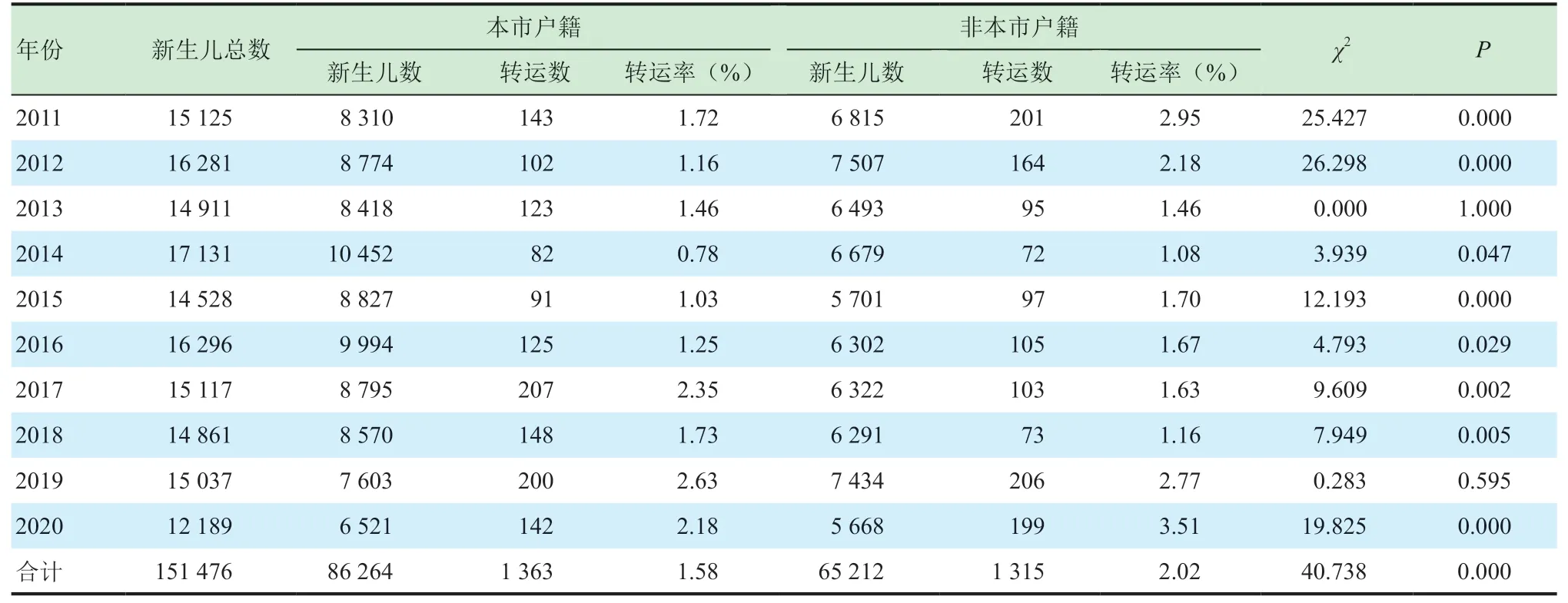
表1 2011—2020年轉運新生兒母親的情況
2.2 新生兒的轉運情況
上海市長寧區2011—2020年出生152 854人,主動轉診危重新生兒2 678例,轉診率為1.75%;其中男嬰有1 513例,女嬰有1 165例,男女比例為1.30∶1;轉運日<1天的有2 005例,1~3天的 為519例,4~7天 的 有100例,>7天 的 有54例。全部病例均成功轉運。2014年轉診發生率最低,2020年轉診發生率最高,差異有統計學意義(χ2=152.581,P<0.001)。十年間,長寧區危重新生兒主要轉診至上海市兒童醫院和復旦大學附屬兒科醫院。自2016年上海市衛生健康委將長寧區歸為西部兒科醫聯中心—上海市兒童醫院后,轉至上海市兒童醫院的數據呈直線上升,但也有部分因家屬要求等原因轉至其他搶救中心。見表2。
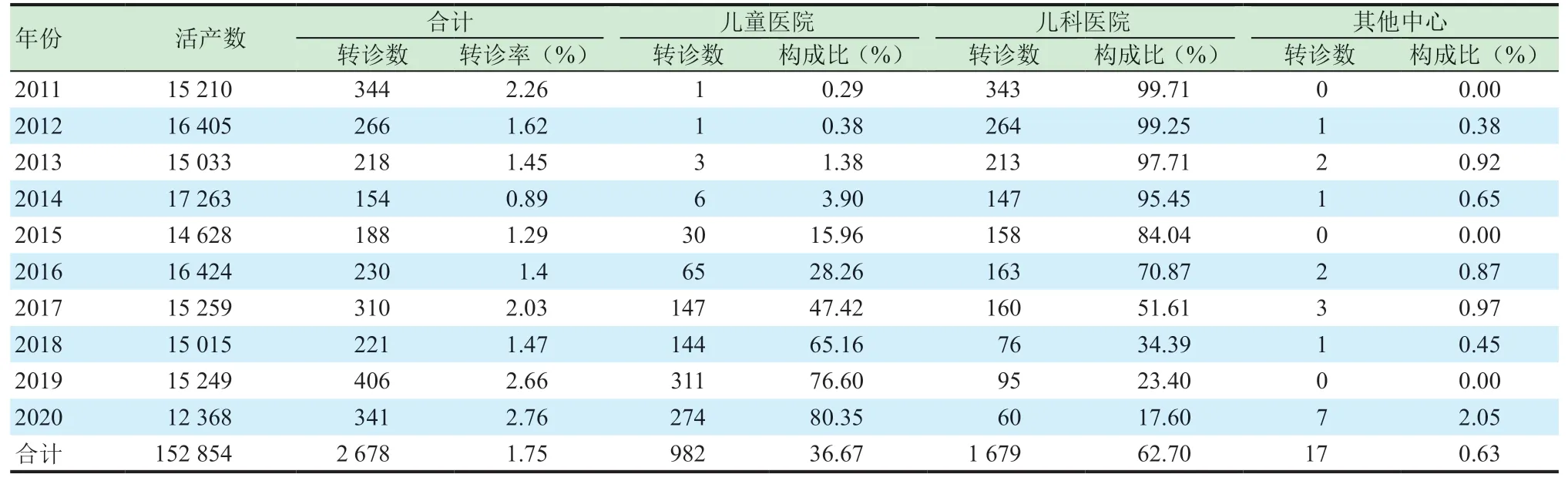
表2 2011—2020年新生兒的轉運情況
2.3 新生兒轉運疾病譜
第一診斷的疾病類型排位分別為早產兒1 196例(44.66%)、新生兒肺炎254例(9.48%)、新生兒窒息209例(7.80%)、新生兒呼吸窘迫綜合征167例(6.24%)、先天性畸形130例(4.85%)。與此同時,十年間早產兒的發生比例持續升高(χ2=153.097,P<0.001)。見表3。
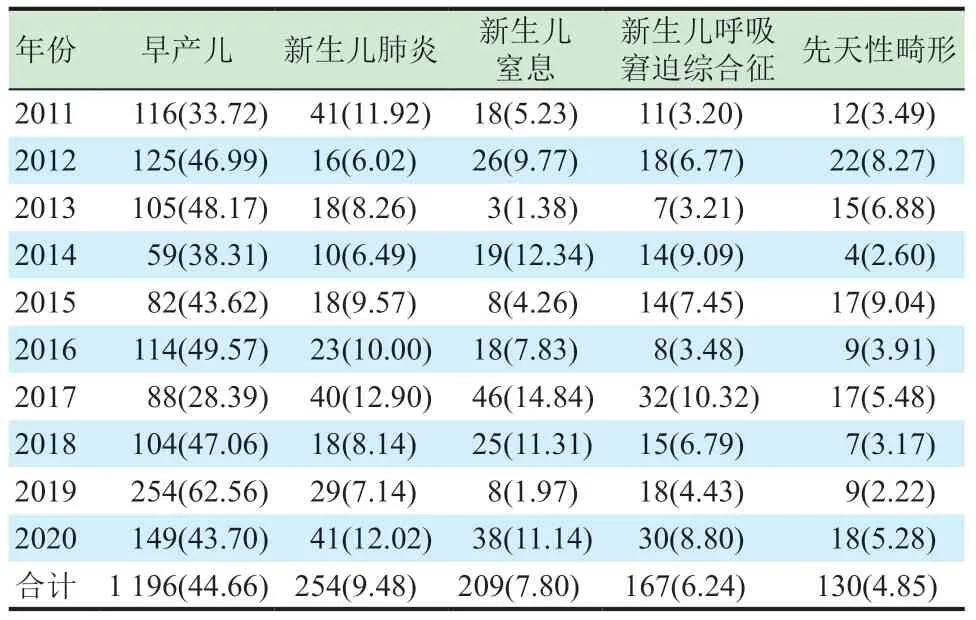
表3 轉運新生兒的前5位疾病構成
2.4 治療轉歸情況
在2 678例轉運的危重新生兒中,分別有好轉2 459例、痊愈104例、死亡73例、放棄15例、未愈27例。其中在73例死亡病例中,男性有42例,女性有31例,男女比例1.35:1;早產兒有29例(39.73%),其中胎齡小于28周死亡的有5例(17.24%)、重度窒息的12例(16.44%)、新生兒肺炎的有8例(10.96%)。
3 討論
人員流動是社會普遍現象,而伴隨著人員的頻繁流動,通常會出現各種健康問題,包括健康素養偏低、健康關注度不夠等[4]。這使得對流動孕產婦的管理難于戶籍孕產婦管理。本研究中非本市戶籍轉診率明顯高于本市戶籍。因此,應增加生殖等健康知識的科普宣傳、強化流動孕產婦的保健意識,從而降低新生兒死亡率,這對改善出生人口素質發揮著重要作用。
早產兒在臨床上又被稱為未成熟兒,而導致早產兒現象的常見因素包括孕婦孕期疾病、孕期過度勞累以及胎兒畸形等。由于早產兒的中樞系統沒有發育完全,容易出現各種疾病癥狀,包括呼吸障礙和先天性的各類疾病。王衛平等[5]對早產兒的發生情況進行研究發現,在全球范圍內早產兒發生的幾率為5%~18%,而在我國有7.1%~9.9%,且還在伴隨各種因素的發生而持續上升。2011—2020年上海市長寧區的新生兒活產數為152 854人,其中早產兒有7 732人,早產兒發生率為5.06%,低于全國早產兒發生率。本研究顯示,在納入研究選擇的2 678例危重新生兒當中,早產兒、新生兒肺炎、新生兒窒息這三種情況的發生是導致新生兒重癥、死亡的主要因素。這三種狀況的患兒數量總和占全部轉運患兒病例數的61.95%,與其他省市區的研究結果相似[6]。同時,因這三種疾病所致死亡的病例占全部死亡病例的67.12%,與我國新生兒死亡原因前三位相同。尤其是<28周胎齡兒的死亡率更高,本研究中胎齡小于28周死亡的有5例(17.24%)。因此,不斷加強區域孕產婦管理、提高圍產期保健技術,以及有效預防早產兒發生和大力提升危重早產兒的整體救治和醫療水平,是全面降低新生兒死亡率、殘疾率的重要保障。
隨著“二孩”政策的放開,上海市兒科醫聯體的構建逐漸走向健全,其中各大區域積極聯合、各大醫院積極聯合,形成了一個能為新生兒生命健康提供保障的高效、科學的一體化醫療聯合。長寧區4家助產機構與上海市兒童醫院的最遠距離為7.2公里、最近距離為3.9公里,車程均在30分鐘以內,符合孔祥永等在新生兒轉運工作指南(2017版)中提到的“適宜、就近”原則。李婉瑩等[7]指出,長三角醫療資源豐富,各級各類醫聯體成績顯著,但在危重新生兒轉運方面尚未形成一個整體轉運平臺,從而并未真正意義地形成一體化形式。其他的研究顯示[8],上海市的兒科醫療聯合體在發展起步上相較于其他一些發達地區早一些,因此也面臨著非常嚴峻的機制建設問題,即相關制度不夠完善、健全,實施力度也相對薄弱等。在實際操作工作中,對于出院后的危重患兒,搶救中心需要積極、及時地向相關醫院和醫療機構全面反饋患兒的實際情況,包括具體的診療情況以及在院治療情況等。
目前,上海市長寧區的助產機構與危重搶救中心主要通過電話或微信方式進行溝通。一體化危重新生兒轉運平臺的建立有利于危重新生兒搶救中心快速獲取產婦及新生兒信息,更好地實施搶救;有利于區婦幼保健所精準發現區域危重新生兒管理的薄弱點,提高區域危重新生兒救治水平;有利于助產機構及時對危重病例或死亡病例進行討論,尋找短板,豐富臨床經驗,最大程度地降低新生兒死亡率。基于此,充分探究并有效構建危重新生兒一體化轉運網絡是非常必要的,是增加市危重新生兒搶救中心—區婦幼保健所—助產機構資源共享的主要途徑與前提條件。

