達芬奇機器人手術聯合康復訓練和精細化管理干預對直腸癌患者胃腸功能的影響
李景景,王娜,安可久,李艷玲
鄭州大學附屬腫瘤醫院/河南省腫瘤醫院普外科,鄭州 450003
直腸癌臨床主要依靠手術治療,屬于全球病死率極高的惡性腫瘤,既往臨床開腹手術存在創傷大、術后恢復慢等缺點,且腹腔鏡手術存在局部空間操作不靈活等劣勢,臨床急需尋找更有效的手術治療方法[1]。與既往腹腔鏡手術相比,達芬奇手術機器人的靈活性更好、精準度更高、可操控性更強,其作為新型手術輔助工具具有手術效果更理想、創傷更小、患者適用范圍更大的優勢[2]。
快速康復理念的加速康復外科(enhance recovery after surgery,ERAS)是在循證醫學證據支持下,通過一系列優化的護理措施幫助手術患者降低心理和生理的應激創傷,有效緩解疲勞、疼痛,增強營養,縮短康復時間,已廣泛應用于臨床,但目前關于其在直腸癌中應用效果的研究較少[3]。因此,本研究探討達芬奇機器人手術聯合術后康復訓練和精細化管理干預對直腸癌患者胃腸功能恢復的影響,旨在為臨床直腸癌患者的治療和術后恢復提供新思路,現報道如下。
1 資料與方法
1.1 一般資料
收集2019年9月至2021年2月鄭州大學附屬腫瘤醫院收治的直腸癌根治術患者的病歷資料。納入標準:①經腸鏡、病理檢查明確診斷為直腸腺癌,且經胸部X線或CT、腹部CT或MRI等檢查確定無肺、肝臟等部位轉移;②年齡18~75歲;③首次治療;④可正確回答問題;⑤病歷資料完整。排除標準:①既往腹部手術史;②造血系統疾病或其他嚴重軀體疾病;③妊娠期或哺乳期女性;④術前接受新輔助化療。依據納入和排除標準,本研究共納入112例直腸癌根治術患者,依據手術方法的不同分為對照組和觀察組,每組56例,對照組患者給予開腹手術,觀察組患者給予達芬奇機器人輔助腹腔鏡手術。對照組中,男33例,女23例;年齡23~75歲,平均(58.20±9.13)歲;TNM分期:Ⅰ期16例,Ⅱ期28例,Ⅲ期12例;文化程度:初中及以下8例,中專和高中16例,大專及以上32例。觀察組中,男30例,女26例;年齡21~75歲,平均(57.52±9.86)歲;TNM分期:Ⅰ期12例,Ⅱ期29例,Ⅲ期15例;文化程度:初中及以下8例,中專和高中17例,大專及以上31例。兩組患者性別、年齡、TNM分期和文化程度比較,差異均無統計學意義(P﹥0.05),具有可比性。本研究經醫院倫理委員會批準通過,所有患者均知情同意并簽署知情同意書。
1.2 治療方法
對照組給予常規開腹手術治療,按照是否保留肛門又分為切除肛門的直腸癌根治術和保留肛門的直腸癌根治術,距離肛門≤5 cm的直腸癌,因為太靠近肛門,不適合保肛手術;若距離肛門﹥5 cm,通常可以選擇保肛手術。觀察組患者給予達芬奇機器人腹腔鏡輔助手術,取頭低腳高位,使用五孔法布局,于距腫瘤下緣1~2 cm處腹腔內直線閉合后離斷直腸,于距腫瘤近端超過15 cm處離斷乙狀結腸,經右側Trocar孔做圓形切口后入腹,近端結腸殘端置入吻合器建立氣腹;經右下腹切除腫瘤后提出結腸殘端距回盲部20 cm,回腸間斷縫合腹膜層、肌腱膜及腸管漿膜層,確保腸管黏膜外翻下繼續縫合皮膚及腸壁,保持造瘺口通暢,根據患者恢復情況于術后3~7個月行造口還納術。
兩組患者均給予康復訓練和精細化管理干預[4]:①術后第1天鼓勵患者下床活動約1小時,術后第二天活動1~2小時,循序漸進地增加活動量。②術后第1天開始讓患者嚼口香糖以促進胃腸功能恢復。③每天評估患者的疼痛程度,術后定時定量應用鎮痛藥或采用分散注意力的方法減輕疼痛,保證早期活動和進食。④以散步的形式放松心情并進行有氧運動。⑤避免過度勞累,注意休息,保持良好的睡眠。⑥加強營養,飲食以清淡為主,少食多餐,多食含維生素豐富的水果和蔬菜,避免高脂肪食物。⑦限制靜脈補液量。
1.3 觀察指標及評價標準
①比較兩組患者的手術相關指標,如術中出血量、切口長度、手術時間、腸鳴音恢復時間、首次排氣時間、首次排便時間、尿管拔除時間、飲食恢復時間、住院時間。②術后6、12、24、48 h,采用數字分級評分法(numerical rating scale,NRS)評估兩組患者的疼痛程度,總分0~10分,評分越低表示疼痛程度越輕。③術前和術后1、3、7天,采用酶聯免疫吸附試驗檢測兩組患者血清胃動素水平。④比較兩組患者的并發癥發生情況,包括腸梗阻、切口感染、吻合口瘺、吻合口出血。
1.4 統計學方法
采用SPSS 19.0軟件對所有數據進行統計分析,計量資料以均數±標準差(±s)表示,組間比較采用t檢驗;計數資料以例數和率(%)表示,組間比較采用χ2檢驗;以P﹤0.05為差異有統計學意義。
2 結果
2.1 手術相關指標的比較
觀察組患者切口長度短于對照組,腸鳴音恢復時間、首次排氣時間、首次排便時間、尿管拔除時間、飲食恢復時間、住院時間均短于對照組,手術時間長于對照組,差異均有統計學意義(P﹤0.05);但兩組患者術中出血量比較,差異無統計學意義(P﹥0.05)。(表1)
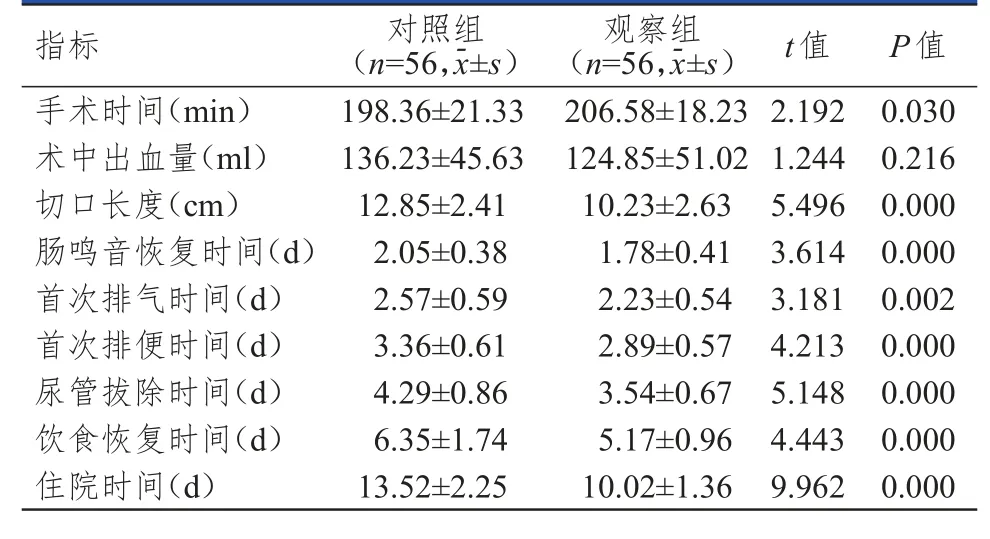
表1 兩組患者手術相關指標的比較
2.2 疼痛程度的比較
術后6 h,兩組患者NRS評分比較,差異無統計學意義(P﹥0.05);術后12、24、48 h,兩組患者的NRS評分均低于本組術后6 h,且觀察組患者NRS評分均低于對照組,差異均有統計學意義(P﹤0.05)。(表 2)
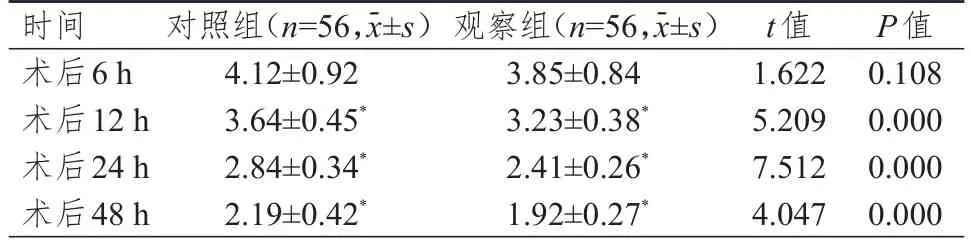
表2 不同時間兩組患者NRS評分的比較
2.3 血清胃動素的比較
術前,兩組患者血清胃動素水平比較,差異無統計學意義(P﹥0.05)。術后,兩組患者的血清胃動素水平均先降低后逐漸恢復至術前水平,觀察組患者術后3天恢復至術前水平,對照組患者于術后7天恢復至術前水平,且術后1、3、7天觀察組患者的血清胃動素水平均高于對照組,差異均有統計學意義(P﹤0.05)。(表3)

表3 不同時間兩組患者血清胃動素水平的比較(ng/L)
2.4 并發癥發生情況的比較
術后,觀察組患者并發癥總發生率為5.36%(3/56),與對照組患者的10.71%(6/56)比較,差異無統計學意義(χ2=1.087,P=0.297)。(表4)

表4 兩組患者的并發癥發生情況[n(%)]
3 討論
達芬奇手術機器人屬于內窺鏡手術類型,手術時主刀醫師不與患者直接接觸,通過三維視覺系統和動作定標系統操作控制,由手術器械及機械臂模擬完成手術操作及醫師技術動作,相關研究已經證實,與傳統開腹和腹腔鏡手術相比,達芬奇手術機器人可以提供更加穩定、清晰的立體視覺[5-7],可以在局限的手術區域內完成精細靈活的操作、精準地控制動作以及具備遠程可控性,有效降低人體肌肉震顫的干擾。
胃腸功能恢復是直腸癌手術后最需關注的指標,而制訂術后快速康復方案對改善患者的生活質量有重要意義。因此,本研究針對直腸癌患者在術后采用康復訓練聯合精細化管理以促進患者的恢復。本研究結果顯示,觀察組患者切口長度短于對照組,腸鳴音恢復時間、首次排氣時間、首次排便時間、尿管拔除時間、飲食恢復時間、住院時間均短于對照組,手術時間長于對照組。提示給予達芬奇機器人手術聯合術后康復訓練和精細化管理干預患者的術后恢復更快,有助于促進患者康復,但可能會延長手術時間。ERAS采用循證醫學證據對圍手術期患者進行的一系列優化措施,以減少或降低手術患者的生理及心理創傷應激為核心理念,旨在減少患者的痛苦、降低常見并發癥發生率進而加速患者的術后康復[8-11]。
進一步研究發現,術后1、3、7天,觀察組患者的血清胃動素水平均高于對照組,且術后12、24、48 h的NRS評分均低于對照組。表明直腸癌達芬奇機器人手術聯合術后康復訓練和精細化管理干預后患者的疼痛感降低更加明顯,且術后胃腸激素分泌恢復更優。達芬奇手術機器人術中出血較少,15倍的放大視野以及清晰的手術視野幾乎不會損傷患者的神經,這為術后患者胃腸功能的恢復和降低手術應激反應奠定了基礎[12-15]。ERAS理念注重術中疼痛管理,合理應用麻醉藥,有效減輕了患者的疼痛程度;保溫和飲食控制是ERAS關注的重點,不同的體溫腸道菌群的活性不盡相同,適宜的溫度可保證機體處于穩定狀態,再聯合營養護理,可改善消化功能,加強食欲;豐富的營養供給可增強機體抵抗力,促進腸道功能的恢復[16-17]。
本研究結果顯示,觀察組患者并發癥總發生率為5.36%,與對照組患者的10.71%比較,差異無統計學意義(P﹥0.05)。這可能與本研究樣本量較少有關,還有待進一步的大樣本量研究證實。ERAS注重康復訓練和精細化管理,提前邀請康復醫師介入指導,對患者進行專業的康復鍛煉,降低了術后并發癥的發生率并促進了患者的快速康復。
達芬奇手術機器人有4個機械臂,每個機械臂有7個靈活關節,手術醫師的左、右手均可靈活操作,改善了既往手術醫師一般慣用右手操作而左手相對不足的缺點,在對切除腫瘤后正常臟器的功能重建方面,機器人手術相比于傳統的腹腔鏡手術有著明顯的優勢[18-20]。但是,達芬奇手術機器人對術者的要求很高,不僅需要熟練掌握常規腹腔鏡手術技巧,還需要手腳高度協調,臨床需要加強對醫師的培訓和鍛煉。
綜上所述,達芬奇機器人手術聯合術后康復訓練和精細化管理干預可促進直腸癌患者胃腸功能的恢復,減輕疼痛程度,縮短病程。

