中國孕產婦產后發生靜脈血栓栓塞危險因素的Meta分析
潘 竟 蔣運蘭 張 越 劉雅鑫 黃孝星 沈音麗
1.成都中醫藥大學護理學院,四川成都 610075;2.成都中醫藥大學附屬醫院康復科,四川成都 610075
世界衛生組織數據顯示,因靜脈血栓栓塞(venous thromboembolism,VTE)死亡的孕產婦人數占全球所有孕產婦死亡人數的3%[1],VTE包括深靜脈血栓形成(deep venous thrombosis,DVT)和肺栓塞(pulmonary embolism,PE)。妊娠期靜脈的淤滯、血管功能障礙或損傷以及血液高凝狀態,都可導致妊娠期VTE風險的增加[2],且患病風險會隨著胎齡的增加而增加。妊娠期的正常病理生理變化創造了一個促血栓形成的環境[3],對VTE風險因素的了解和認識對于實施風險降低措施至關重要。此外,產后VTE對女性的身體、心理和職業生活會產生不利影響[4]。目前雖然有不少妊娠相關VTE診治的文獻報道,但是迄今尚缺乏預防和診治的證據支持。因此,本研究對導致孕產婦產后發生VTE的危險因素進行Meta分析,以供醫務人員早期識別孕產婦產后可能會導致VTE發生的危險因素并及時處理,預防或避免妊娠VTE的發生,保護產后婦女的健康和生命。
1 資料與方法
1.1 文獻檢索策略
計算機檢索PubMed、Embase、Web of science、Cochrane Library、中國生物醫學文獻服務系統(CBM)、中國知網(CNKI)、萬方知識數據服務平臺(Wanfang Data)、維普網(VIP)關于中國孕產婦產后發生VTE危險因素的相關文獻,檢索時間為建庫至2022年3月。檢索詞采取主題詞和自由詞相結合的方式,中文檢索詞包括產褥期、產后、產后期、血栓、栓塞、血栓栓塞、血栓形成、靜脈血栓栓塞、肺栓塞、危險因素、影響因素、相關因素、預測因素;英文檢索詞包括pregnancy、postpartum period、postpartum、puerperium、thromboembolism、thrombosis、embolism、venous thromboembolism、thrombus、VTE、DVT、risk factors、relevant factors、predictive factors、influence factors、china。以CNKI為例,具體檢索策略為:#1:產褥期OR產后OR產后期;#2:血栓OR栓塞OR血栓栓塞OR血栓形成OR靜脈血栓栓塞OR肺栓塞;#3:危險因素OR影響因素OR相關因素OR預測因素;#4:#1 AND #2 AND #3。
1.2 納入與排除標準
納入標準:①研究類型為病例對照研究或隊列研究;②研究對象為產后發生VTE(包括DVT或PE等)的中國孕產婦,年齡>18歲;③結局指標為產后發生VTE的危險因素,包括年齡(>30歲)、剖宮產、經產婦(生產胎次>1次)、D–二聚體、產褥期臥床時間>72h、體質量指數(body mass index,BMI)、產后出血、糖尿病、高血壓、產褥感染、VTE病史、靜脈曲張、口服避孕藥史、子癇/先兆子癇;④有明確的定義確定VTE的發生;⑤能提取文獻比值比(odds ratio,OR)及其95%置信區間(confidence interval,CI)或能通過計算獲得OR值及其95%CI;⑥中英文文獻。排除標準:①綜述、會議論文或動物實驗;②重復文獻或同一作者的相似文獻;③未設立對照組;④缺乏合并的效應量無法進行統計學分析的文獻。
1.3 文獻篩選與資料提取
所有文獻均納入NoteExpress進行文獻管理,由兩名研究者根據納入標準與排除標準,首先通過閱讀文獻的標題和摘要,排除不符合標準的文獻,其次對剩余文獻通過閱讀全文來決定是否納入研究,當納入文獻有分歧時,由第3位研究者協商解決,提取的數據包括第一作者、年份、研究類型、樣本量、紐卡斯爾·渥太華量表(the Newcastle–Dttwa,scale,NOS)評分、危險因素等。
1.4 文獻質量評價
隊列研究和病例對照研究的質量評價采用美國衛生保健和研究機構(Agency for Healthcare Research and Quality,AHRQ)推薦的紐卡斯爾–渥太華質量評價量表(Newcastle–Ottawa quality assessment scale,NOS)進行文獻質量評價,病例對照研究質量評價內容如下:研究對象選擇(4分),組間可比性(2分),暴露因素(3分),總分9分;隊列研究質量評價內容如下:研究對象選擇(4分),組間可比性(2分),結局測量(3分),總分9分,總分越高說明納入文獻質量越高,一般認為0~4分屬于低質量文獻,5~9分屬于高質量文獻。
1.5 統計學方法
使用Revman5.4進行統計學分析,以OR及其95%CI作為效應量,I2≤50%、P≥0.1為各研究間無統計學異質性,采用固定效應模型合并效應量,I2>50%、P<0.1為各研究間存在統計學異質性,采用隨機效應模型合并效應量。采用敏感性分析結果的穩定性,采用漏斗圖評估發表偏倚。
2 結果
2.1 文獻檢索結果
初步篩選文獻數量1800篇,最終納入文獻30篇[5-34],其中中文27篇,英文3篇,篩選流程見圖1。

圖1 文獻篩選流程圖
2.2 納入文獻的基本特征和質量評價
研究共納入30篇文獻,其中病例對照研究28篇,隊列研究2篇,涉及14個危險因素;NOS評分8分的文獻8篇,7分的文獻10篇,6分的文獻12篇,見表1。
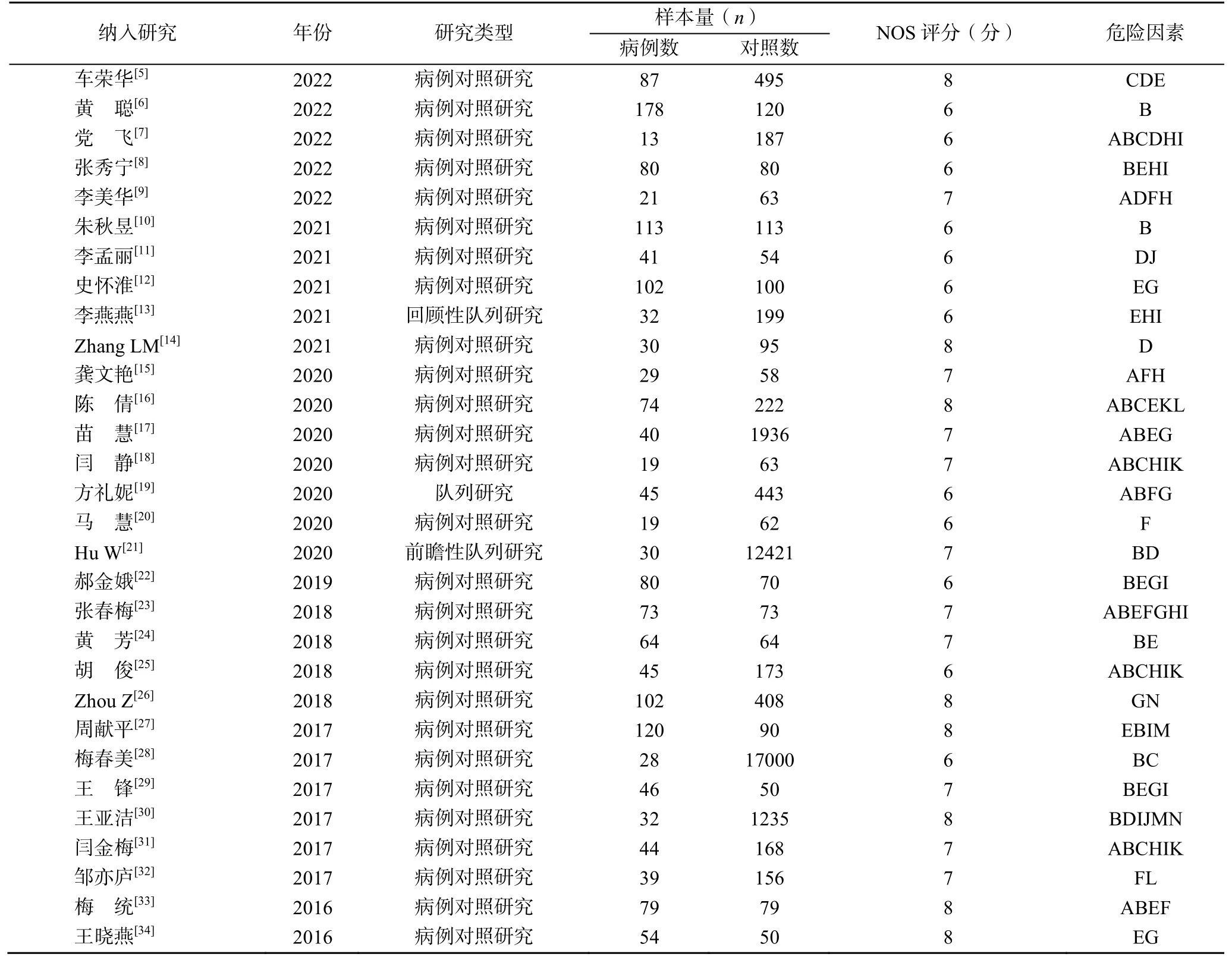
表1 納入文獻的基本特征
2.3 Meta分析結果
2.3.1 異質性檢驗 對納入研究的14個危險因素進行Meta分析,異質性檢驗結果顯示,年齡、BMI、經產婦、D–二聚體、高血壓、剖宮產、產后出血各因素納入的文獻間異質性較大,采用隨機效應模型合并效應量;口服避孕藥史、糖尿病、VTE病史、靜脈曲張、子癇/先兆子癇、產褥感染、產褥期臥床時間>72h各因素納入的文獻間異質性較小,采用固定效應模型合并效應量,Meta分析結果顯示,年齡、BMI、經產婦、口服避孕藥史、D–二聚體、糖尿病、高血壓、VTE病史、靜脈曲張、子癇/先兆子癇、剖宮產、產后出血、產褥感染、產褥期臥床時間>72h是我國孕產婦產后發生血栓栓塞的危險因素,見表2。
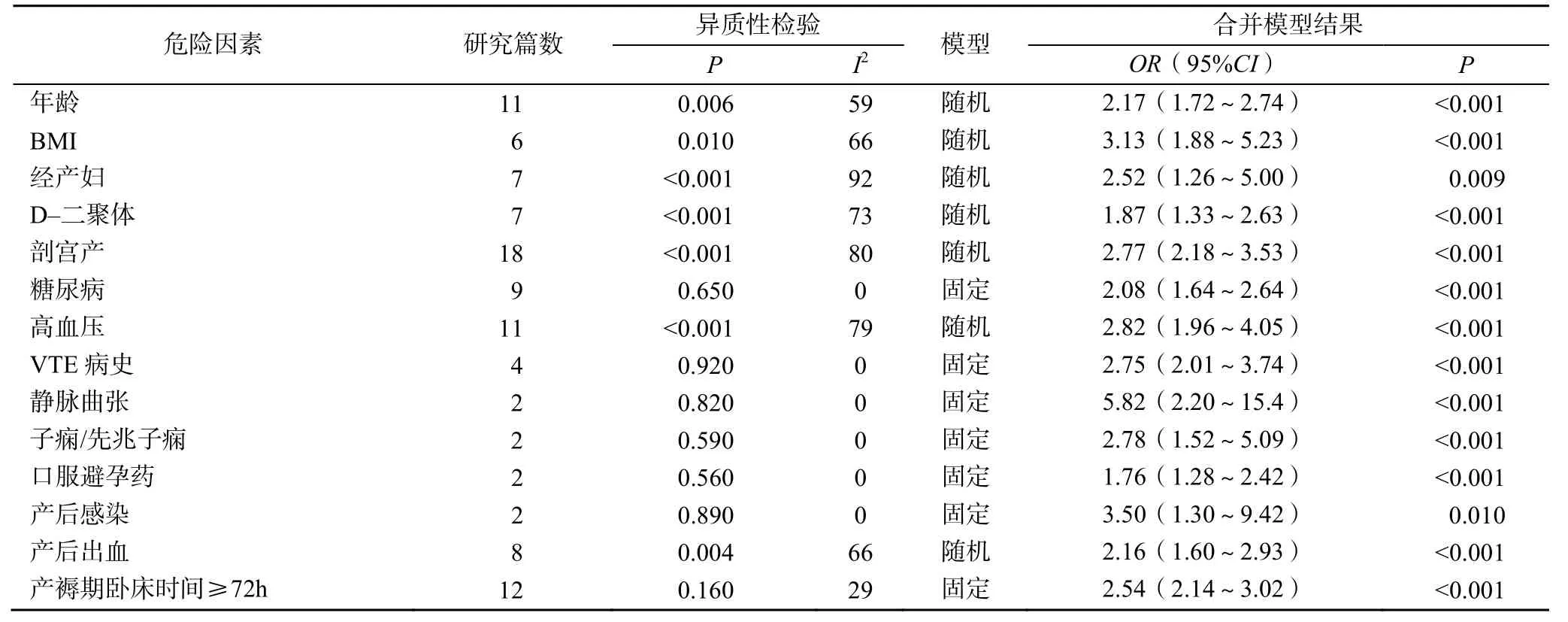
表2 Meta分析結果
2.3.2 敏感性分析 對有統計學意義的危險因素分別采用固定效應模型和隨機效應模型合并效應量,結果顯示各因素在兩種模型下合并效應量相差不大,提示Meta分析的結果敏感性較好,見表3。對異質性較大的危險因素(I2≥50%),進一步采用逐一排除單個研究的方法分別探討異質性的來源,結果顯示,方禮妮等[19]、龔文艷等[15]是年齡危險因素異質性的來源,剔除后異質性降低(P=0.81,I2=0)(OR=2.38:1.98~2.86,P<0.001);方禮妮等[19]、李美華等[9]是BMI危險因素異質性的來源,剔除后異質性降低(P=0.63,I2=0)(OR=5.68:3.13~10.32,P<0.001);梅春美等[28]、車榮華等[5]、陳倩等[16]是經產婦危險因素異質性的來源,剔除后異質性降低(P=0.46,I2=0)(OR=5.39:4.04~7.19,P<0.001);Zhang LM等[14]、李孟麗[11]是危險因素D–二聚體異質性的來源,剔除后異質性降低(P=0.28,I2=21%)(OR=2.72:1.88~3.94,P<0.001);史懷淮等[12]是產后出血危險因素異質性的來源,剔除后異質性降低(P=0.26,I2=22%)(OR=1.78:1.45~2.19,P<0.001)。
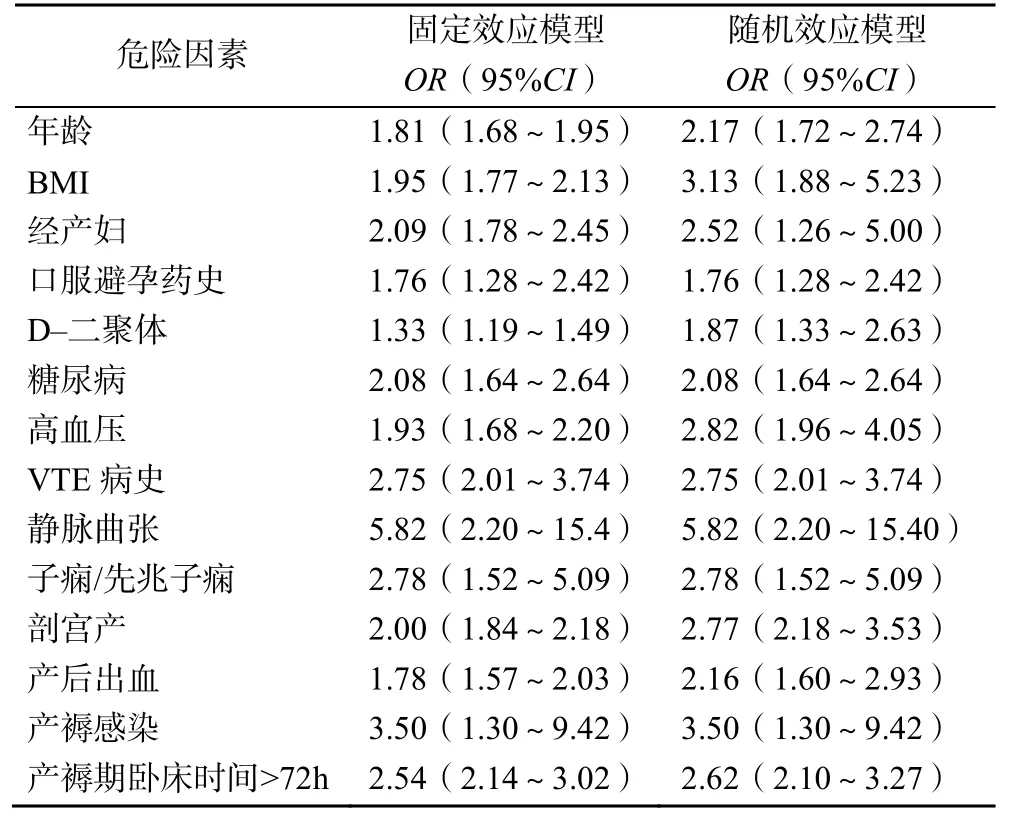
表3 敏感性分析結果
2.3.3 發表偏倚 對納入文獻數量大于等于10篇的危險因素進行發表偏倚評價,結果顯示各散點分布均較為不對稱,提示可能存在發表偏倚,以剖宮產危險因素為例,見圖2。
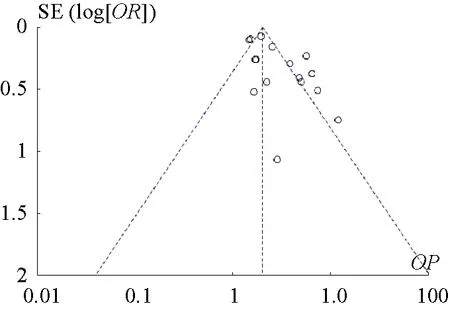
圖2 剖宮產發表偏倚漏斗圖
3 討論
3.1 產婦一般因素
Meta分析結果顯示,年齡、BMI、經產婦、口服避孕藥史、D–二聚體是我國孕產婦產后發生VTE的危險因素。有研究表明,年齡≥35歲的孕產婦發生VTE的相對危險度較<35歲的孕產婦約增加2倍[35],王子蓮等[36]通過對9家醫院孕產婦發生VTE的危險因素調查發現,年齡是最為突出的危險因素;肥胖患者促血栓形成的脂肪因子(如瘦素、纖溶酶原激活物抑制劑等)和抗血栓形成的脂肪因子(如脂聯素等)之間平衡的破壞可能會導致血栓的形成[37];口服避孕藥是導致VTE的公認危險因素,風險的大小取決于孕激素的類型和使用的雌激素劑量。有研究表明,與非使用者相比,長期服用口服避孕藥的女性患VTE的風險增加了3~8倍[38];D–二聚體是纖維蛋白溶解和纖維蛋白轉換的間接標志物,該分子可作為止血異常的生物標志物以及血管內血栓形成的指標[39],妊娠期孕婦的D–二聚體水平會逐漸增高,在產后達到高峰,雖然D–二聚體可用于預測血栓形成,但其特異性較差,在未來的有用程度仍有待確定[40]。
3.2 疾病因素
Meta分析結果顯示,糖尿病、高血壓、VTE病史、靜脈曲張、子癇/先兆子癇是我國孕產婦產后發生靜脈血栓栓塞的危險因素。血糖控制不好的糖尿病孕產婦由于長期處于高血糖狀態,損傷血管壁內皮細胞,引起內皮細胞脫落而形成血栓[41];靜脈曲張也是VTE發生的高危因素之一;有高血壓病史(子癇/先兆子癇)的孕產婦由于絨毛壞死或胎盤出血等原因,可釋放出大量凝血酶原,導致凝血活性增加,血液處于高凝狀態,增加了血栓形成的風險[41],國內的一項Meta分析也表明,高血壓患者VTE發病率顯著高于血壓正常者[42]。
3.3 生產因素
Meta分析結果顯示,剖宮產、產后出血、產褥感染、產褥期臥床時間>72h是我國孕產婦產后發生靜脈血栓栓塞的危險因素。剖宮產作為產后VTE的危險因素,可歸因于手術干預導致的血管內皮壁的損傷,機體凝血功能被激活,血栓栓塞風險增加[43];分娩過程中的組織損傷和大量全血的流失可能導致凝血障礙并引發凝血,且輸血或使用凝血產品也可能會導致血栓的形成。因此,無論何種生產方式,產后出血仍然是產后血栓形成的重要危險因素[26]。產后臥床時間>72h,機體肌力會持續下降,下肢肌肉的泵作用被減弱,甚至由于活動的停止導致泵作用消失,血液循環減慢,使下肢血液淤積于血管內,造成靜脈回流障礙,從而引起血栓栓塞[31],因此在產婦圍產期指導產婦進行肢體按摩,并在術后早期鼓勵產婦進行床下活動,可有效降低血栓栓塞的形成率[44]。
本文的局限性:①納入文獻間樣本量差距較大,可能會影響結果的可靠性;②未對灰色文獻進行檢索,存在發表偏倚的可能;③有多個危險因素僅在少數文獻中被研究,因此合并結果的證據強度不足;④漏斗圖中各散點分布較為不對稱,提示可能存在發表偏倚;⑤納入研究中以病例對照研究為主,隊列研究較少,未來還需更多大樣本、高質量的隊列研究進一步探索。
綜上所述,隨著生育政策的調整及生活方式、生育觀念的改變,孕產婦年齡的增加導致妊娠相關VTE的發生率越來越高。相較于羊水栓塞、繼發性凝血功能障礙等產科重癥,VTE是可以預測和預防的,即識別有風險的女性并及時開始適當的血栓預防,尤其是在分娩或產后期。產婦的一般因素及疾病因素屬于不可控因素,應重點監測,而生產因素作為暫時性危險因素,可能是可逆的,醫護人員應給予產婦及家屬具體的健康教育,指導產婦進行適當的床上活動或穿彈力襪,對于沒有并發癥的產婦盡早下床活動,促進下肢靜脈回流[45],保證充足的液體攝入,避免脫水[46]。本研究結果可為建立中國孕產婦產后發生VTE的預測模型提供參考,有助于促進中國孕產婦產后VTE的早發現、早診斷和早治療,以減輕產婦痛苦,減少住院時間,保護產婦的生命健康。

