標準化呼吸道管理在老年髖部骨折術后患者加速康復護理中的應用
李小琴,劉美珍,葉金平,蔡 豐
(興國縣人民醫院 江西興國342400)
髖部骨折是老年人常見骨折類型,致殘率較高,嚴重影響生活質量。手術是治療髖部骨折的主要手段,但因老年患者身體各項機能衰退,常合并基礎疾病,加之骨折后活動受限及手術損傷,術后并發癥發生率較高[1]。肺部感染是造成老年髖部骨折術后患者死亡的主要原因之一,也是影響手術療效及術后康復進程的重要因素,因此臨床護理應對術后肺部并發癥的預防予以重視。為了預防肺部并發癥發生,臨床常采用呼吸訓練、叩背等多種手段,但尚未形成統一規范化呼吸道管理模式[2]。為了保證手術療效及安全性,提高老年患者術后生活質量,我們參照指南制訂并實施標準化呼吸道管理措施,取得滿意效果。現報告如下。
1 資料與方法
1.1 臨床資料 納入我院2020年6月1日~2021年6月30日收治的老年髖部骨折手術患者作為研究對象。納入標準:①年齡≥65歲;②影像學檢查確診為髖關節單側股骨頸或股骨轉子間骨折;③外傷所致骨折,且骨折前具有正常活動能力;④符合手術指征;⑤意識清楚,可正常溝通與配合;⑥患者及家屬對本研究知情同意。排除標準:①術前已存在感染性疾病;②合并骨性關節炎或嚴重內科疾病。將納入研究的60例患者采用隨機數字表法分為觀察組和對照組各30例。觀察組男13例(43.33%)、女17例(56.67%),年齡(72.39±3.12)歲;骨折類型:股骨頸骨折18例(60.00%),股骨轉子間骨折12例(40.00%);手術方法:閉合復位內固定12例(40.00%),髖關節置換18例(60.00%)。對照組男14例(46.67%)、女16例(53.33%),年齡(72.15±3.27)歲;骨折類型:股骨頸骨折19例(63.33%),股骨轉子間骨折11例(36.67%);手術方法:閉合復位內固定11例(36.67%),髖關節置換19例(63.33%)。兩組一般資料比較差異無統計學意義(P>0.05)。本研究符合《赫爾辛基宣言》相關倫理原則。
1.2 方法
1.2.1 對照組 實施術后常規護理。密切監測患者生命體征,糾正水電解質紊亂,控制補液速度與總量,避免因過度補液引發心力衰竭。關注患者術后疼痛、不適主訴,根據疼痛評估結果采取適當鎮痛措施,避免患者因不敢呼吸或咳嗽導致有效通氣量下降和痰液積聚。首選對呼吸系統無抑制的非甾體類藥物。密切關注患者心理及情緒狀態,及時發現心理問題并予以疏導。給予飲食指導,選擇高蛋白質、清淡飲食,保證營養。術后早期進行循序漸進式功能鍛煉,如股四頭肌收縮運動、踝泵運動;術后6~24 h常規吸氧,有低氧血癥者持續吸氧。
1.2.2 觀察組 實施基于標準化呼吸道管理的加速康復護理。①成立標準化呼吸道管理小組:由科室高年資護理組長擔任小組組長,小組成員包括內科醫生1名、高年資護士3名。小組共同制訂老年髖關節骨折術后呼吸系統并發癥風險評估表及標準化呼吸道管理計劃與實施措施,并對專業護理人員進行培訓。②呼吸系統并發癥風險評估:符合以下任意一項則認定為呼吸系統并發癥高風險人群,包括有吸煙史、有肺部疾病病史、胸CT或X線等影像學檢查異常、合并吞咽功能障礙、全麻手術、未吸氧狀態血氧飽和度<90%。于患者入院時對病史等一般情況進行評估,術后根據病情及治療情況跟進評估,對高危人群實施個體化呼吸道管理,包含吸氧、防誤吸、體位管理、有效排痰、呼吸系統功能鍛煉、口腔護理等護理計劃,對高危人群每日查房并督促管床護士落實管理計劃,每日例行匯報患者病情,及時調整護理計劃。③吸氧:持續監測血氧飽和度,術后6~24 h常規吸氧,有低氧血癥者遵醫囑持續吸氧。④防誤吸:術后建議少量多餐,小口、緩慢進食,易嗆咳者建議進半流質飲食,一旦出現誤吸可采用海姆立克法急救。⑤體位管理:術后采取舒適體位,進食后1 h內適當抬高床頭30°左右。⑥有效排痰:術后出現肺部感染者,給予霧化吸入-叩背-體位引流-腹部沖擊復合序貫排痰法。霧化吸入20 min后,協助患者進行背部叩擊,肺不張或肺部感染者取健側臥位;叩背后取側臥位,床尾抬高30°左右,幫助痰液引流出肺部,每次10 min左右;痰液引流后轉為平臥位,引導患者深呼吸,咳嗽排痰,咳嗽無力者予以腹部沖擊法排痰,一手按壓患者胸骨,另一手放在上腹處,在患者呼氣末,以手掌快速向上向內沖擊上腹,促進痰液排出。⑦呼吸系統功能鍛煉:指導患者練習腹式呼吸、縮唇呼吸、吹氣球練習,期間持續觀察患者的呼吸情況。⑧口腔護理:督促患者晨起、睡前及餐后刷牙,并用生理鹽水清潔口腔。⑨生活及環境干預:嚴格戒煙,保持無煙環境,防治誘發呼吸道疾病;保持室溫22~24 °C,濕度50%~70%,加強通風,保持空氣清新潔凈,通風換氣2次/d以上;囑患者注意保暖,避免受涼感冒。
1.3 觀察指標 ①圍術期參數:統計兩組患者下床活動時間、住院時間、住院費用。下床活動時間以患者在家屬攙扶或借助助行器情況下能夠行走3~5 m距離為標準進行計算。②肺部并發癥[3]:統計兩組患者肺部感染、誤吸、肺不張發生率。肺部感染判定標準:患者手術后新出現咳嗽、咳痰或原有呼吸道疾病癥狀加重合并有膿痰,伴或不伴有胸痛;查體具有肺實質變和(或)聞及濕啰音;發熱;白細胞計數4~10×109/L;胸部X線片顯示浸潤型陰影和(或)間質性改變;前4項中任意1項加第5項,且能夠排除其他肺部疾病即可判定。誤吸判定標準:自主進食期間發生嗆咳、噎食、窒息,排除痰堵等呼吸系統病情變化即可判定。肺不張判定標準:根據胸部X線、胸部CT檢查及聽診肺部呼吸音判斷。③髖關節功能[4]:于術后7 d,采用Harris量表,從關節畸形、疼痛、功能、活動度方面對患者髖關節功能進行評估,量表總分100分,評分越高表明髖關節功能越好。④生活自理能力[5]:于術后7 d,采用改良Barthel指數評定量表(MBI)對患者生活自理能力進行評估。⑤護理滿意度[6]:患者出院前填寫科室自制護理滿意度調查問卷,根據問卷總分進行評價,總分0~59分為不滿意、60~79分為基本滿意、80~100分為滿意,總滿意度(%)=(滿意例數+基本滿意例數)/總例數×100%。

2 結果
2.1 兩組圍術期參數比較 見表1。

表1 兩組圍術期參數比較
2.2 兩組術后肺部并發癥發生情況比較 見表2。

表2 兩組術后肺部并發癥發生情況比較[例(%)]
2.3 兩組術后髖關節功能、生活自理能力比較 見表3。
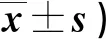
表3 兩組術后髖關節功能、生活自理能力比較(分,
2.4 兩組患者護理滿意度比較 見表4。

表4 兩組患者護理滿意度比較[例(%)]
3 討論
隨著人口老齡化加劇,老年髖部骨折發生率呈現逐年升高趨勢[7]。手術是治療髖部骨折的有效手段,但是由于老年患者機體各項機能衰退,手術創傷加之骨折后長時間臥床,術后并發癥發生風險增加,其中肺部并發癥是造成患者死亡的重要原因,也使術后康復時間大大延長。基于此,術后護理尤其是呼吸道管理在老年髖部骨折患者術后康復過程中具有重要意義。
常規模式下的髖關節術后護理對呼吸道管理重視度不足,對術后肺部并發癥治大于防,缺乏預見性。為了提高治療效果及安全性,促進患者術后康復,本研究制訂并實施了標準化呼吸道管理措施,對老年髖部骨折術后呼吸系統護理進行規范化。與常規術后護理相比,標準化呼吸道管理具有諸多優勢。其一,組建護理小組,可督促護理人員持續學習,在護理實踐中反思總結經驗,對護理計劃及時評估與調整,保證護理工作的規范性和連續性[8];其二,醫護密切合作,對呼吸系統并發癥高危人群開展醫護一體化查房,對提高護理人員病情觀察能力具有重要意義,有助于醫囑的有效落實[9];其三,對呼吸系統并發癥風險評估、病情預防與觀察、抗感染治療等各方面進行規范,并根據反饋及時調整和優化護理方案,可為老年髖部骨折患者提供高質量的護理服務[10]。
患者術后早期下床活動可在一定程度上降低消化道并發癥、泌尿系統感染及肺部感染的發生率[11]。本研究結果顯示,觀察組術后下床活動時間、住院時間均短于對照組(P<0.01),住院費用少于對照組(P<0.01);表明標準化呼吸道管理可縮短術后患者康復進程,符合加速康復外科理念。觀察組術后并發癥總發生率低于對照組(P<0.05);證實標準化呼吸道管理可減少老年髖部骨折術后肺部并發癥的發生。主要原因是護理人員專科理論知識與實踐技能提高,及時發現患者病情變化;同時每日查房,督促管床護士落實管理計劃,可保證護理措施有效落實[12]。髖部骨折術后患者應激反應、疼痛、活動受限、肺部感染等并發癥均為影響康復進程的重要因素,通過控制并發癥、促進下床活動,有助于患者術后早期功能鍛煉,利于術后恢復[13]。本研究結果還顯示,觀察組術后7 d Harris、MBI評分均高于對照組(P<0.01,P<0.05);表明標準化呼吸道管理有助于患者術后髖關節功能恢復,提高其生活自理能力,證實了其在加速康復護理中的應用價值。同時,觀察組患者護理總滿意度高于對照組(P<0.05);可能與護理服務質量提高、患者康復周期縮短、住院費用減少等諸多因素有關。
綜上所述,老年患者髖部骨折術后實施標準化呼吸道管理有助于預防術后呼吸系統并發癥,促進患者術后康復,縮短住院時間,減少住院費用,提高患者滿意度,值得在臨床進一步推廣應用。

