新生兒B組溶血性鏈球菌敗血癥或合并腦膜炎9例臨床分析
李玉蕊,張雪峰
B組溶血性鏈球菌 ( group B streptococcus,GBS) 是一種需氧革蘭氏陽性球菌,是導致新生兒膿毒癥和腦膜炎最常見的細菌,嚴重時可導致新生兒死亡。孕產婦生殖道感染是目前新生兒GBS感染的主要途徑,妊娠期GBS普遍篩查和產時抗生素預防( intrapartum antibiotic prophylaxis, IAP) 應用,可顯著降低新生兒早發型( early-onset disease,EOD) GBS感染的風險,但仍需進一步改善和加強[1],在產科IAP的背景下,EOD-GBS敗血癥的總體發病率較低,但如果未行產前GBS篩查,或因檢測本身局限性,篩查結果陰性孕母所生新生兒也存在GBS敗血癥發病風險。國內不少專家已對孕期GBS篩查有所重視,但尚無依據我國國情的孕期GBS篩查診療規范,尤其孕母GBS篩查陰性新生兒發生GBS敗血癥的報道尚較少見。本文就我院收治的9例新生兒GBS敗血癥做臨床回顧性分析,旨在總結經驗,指導臨床。
1對象與方法
1.1 對象 2017-2020年入住我院的新生兒GBS敗血癥9例及其母親的病歷資料,包括其母親的檢查情況與合并癥,新生兒的發病時間、一般情況、臨床表現、輔助檢查、抗菌藥物治療方案及隨訪情況等;入院后即刻完善血常規及CRP和或降鈣素等化驗,抗生素應用之前取靜脈血完善血培養。
1.2 方法 回顧分析2017年至2020年入住我院新生兒GBS敗血癥9例的臨床資料及其孕期情況。
1.3 診斷標準 新生兒GBS敗血癥合并腦膜炎診斷標準參照第5版《實用新生兒學》[2]:(1)具有敗血癥和化膿性腦膜炎腦脊液改變;(2)具有敗血癥和化膿性腦膜炎的臨床表現;(3)雙份血培養和(或)腦脊液培養出無乳鏈球菌。早發型通常是指3 d內的感染(0~3 d),>3 d者為晚發型[3]。
2結 果
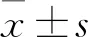
2.1 一般資料及臨床情況分析 (1)基本情況:同期住院的9例GBS敗血癥患兒中,男3例,女6例;足月兒8例,早產兒1例(31周早產兒),平均胎齡(38.38±2.89)周;5例順產,4例剖宮產;其中3例出生在我院產科,余均出生在外院產科,2例晚發性GBS敗血癥在院外發病。(2)母孕期情況:1例患兒其母分娩前篩查GBS陽性,并給予青霉素預防治療,本患兒病情相對輕,療程短;6例患兒母親孕期篩查GBS陰性,2例未篩查GBS(其中1例為31周早產兒);羊水污染者1例;早破水者2例,均大于18 h;分娩前均無宮內窘迫;母親產前發熱者3例,最高達39 ℃;母親患梅毒者1例;孕期伴有甲狀腺功能減退者、糖尿病者各1例,同時患甲狀腺功能減退及孕期糖尿病者1例;其母患絨毛膜羊膜炎者1例(表1)。(3)發病情況:9例患兒中早發性敗血癥7例,晚發性敗血癥2例,均第3天血培養結果陽性,均伴有C反應蛋白(CRP)明顯升高,平均(77.49±52.91)mg/L,1例PCT正常,余均有升高,白細胞(WBC)平均為(14.91±13.26)×109/L,其中3例患兒白細胞明顯低于正常;出現病理性黃疸者6例;肺炎起病者3例,其中1例入院后給予有創呼吸機輔助通氣,1例無創呼吸機輔助通氣,1例鼻導管吸氧;發熱起病者6例,最低體溫37.5 ℃,最高體溫39 ℃,平均溫度在38.2 ℃,發熱伴有驚厥者3例。(4)治療情況:9例患兒中GBS腦膜炎者5例,其中腦脊液培養出GBS者4例,頭顱核磁異常者3例,1例因死亡未完善頭顱核磁。治愈出院者4例,好轉出院4例,死亡1例。8例均采用青霉素聯合頭孢他啶或頭孢曲松或美羅培南治療,1例采用頭孢曲松單獨用藥。9例患兒發病時間及具體實驗室檢查見表2。

表1 9例GBS敗血癥患兒母親產前高危因素情況

表2 9例GBS敗血癥患兒發病時間、實驗室檢查結果
2.2 GBS血培養藥敏結果 藥敏實驗檢出的9株GBS對青霉素、氨芐西林、利奈唑胺、萬古霉素、呋喃妥因均敏感;對克林霉素均耐藥;1株對頭孢曲松耐藥;2株對四環素敏感(表3)。9例中1例采用頭孢曲松治療,余均應用青霉素聯合用藥。

表3 9株GBS對常用抗菌藥物的藥敏結果
2.3 結局及預后 9例患兒中除1例住院3 d死亡外,余8例經治療1周后,CRP及PCT基本轉至正常,血培養8例轉陰,血清白細胞治療2周時基本恢復正常。但GBS腦膜炎患兒腦脊液白細胞及蛋白下降緩慢,除1例死亡外,余4例腦膜炎患兒腦脊液白細胞及蛋白均在4周之后逐漸降至正常,其中1例在治療78 d時復查腦脊液白細胞仍高于正常,予出院后繼續口服藥物治療3周后腦脊液白細胞及蛋白轉陰。所有患兒出院后1、6、12、24個月電話隨診,其中1例發育滯后,余均正常。
3討 論
GBS作為條件致病菌寄生于孕婦陰道內,對于未采取及時治療措施的孕晚期孕婦,GBS會通過上行感染,影響到宮內情況,嚴重時可導致晚期流產、早產、新生兒感染,引起新生兒不良妊娠結局[4,5]。新生兒GBS感染可引起新生兒呼吸窘迫、窒息、肺炎、敗血癥、腦膜炎。本研究9例患兒中,肺炎呼吸困難起病者3例,發熱敗血癥起病者6例,并發腦膜炎者5例。有關研究顯示,國內35周以上孕婦的GBS帶菌率為10%左右,而GBS是導致產婦及新生兒發生感染的首要影響因素[6]。統計顯示北京地區孕婦圍產期帶菌率為13%, GBS 已成為圍產期新生兒細菌感染性疾病的主要致病菌[7],我院同期住院新生兒敗血癥者共61例,統計GBS敗血癥占比為15%,由此可見GBS敗血癥并不少見。
預防新生兒GBS敗血癥的第一步是對產婦的篩查及預防。本研究中9例患兒只有1例產婦篩查GBS陽性,可見,臨床產婦GBS篩查仍有漏篩或假陰性的情況,進而無法進行產婦的抗生素預防治療,加大了新生兒感染概率。國外有研究表明,在孕晚期GBS陽性的孕婦中,有17%~25%的產婦在分娩時會出現GBS陰性,而孕35~37周GBS陰性的孕婦大約有5%~7%分娩時出現GBS陽性,可見GBS的定植可以是持續性、短暫性或間斷性,導致妊娠晚期GBS的篩查易出現漏篩的情況[8]。Jennifer等[1]認為,通過改進圍產期檢查方法及疫苗,可進一步降低其發生率。但在安全有效GBS疫苗審批上市前,需要繼續保持和提升預防措施的有效性,同時需重視其母篩查GBS陰性,但有其他感染高危因素的患兒,如胎膜早破>18 h、羊水污染、母親產發熱、患有絨毛膜羊膜炎者,需高度重視此類產婦所分娩新生兒,早期識別早發感染。我國母嬰同室早發感染高危兒臨床管理專家共識指出,除需高度重視母親有感染高危因素的嬰兒外,對于無已知高危感染因素者,需重視產科和兒科信息溝通、密切臨床觀察及感染指標的檢測,早期預防性地使用抗生素,可進一步降低新生兒早發感染發生率和致殘致死率[9]。
范小萍等[10]對56例新生兒GBS敗血癥中血乳酸、CRP、降鈣素原(PCT)、白介素-6(IL-6)水平檢測研究發現,CRP的AUC值最高,CRP升高對新生兒GBS意義最大,當然四項指標聯合檢測效果最好。也有研究發現,10例新生兒GBS感染患兒中,均伴有PCT的升高,本研究9例患兒中CRP均有增高,平均在(77.49±52.91)mg/L,8例PCT升高,WBC平均為(14.91±13.26)×109/L,其中3例患兒WBC明顯低于正常,由此可見對于有GBS高危感染或其他感染因素高危者,建議早日聯合檢測血常規、CRP、PCT等炎性指標,并選用對GBS敏感青霉素類抗生素聯合用藥[11]。
流行病學調查顯示,該病對紅霉素及克林霉素的耐藥性較高,GBS菌株最敏感的抗生素當屬青霉素[12,13],對于該病的藥物治療目前尚無統一的專家共識,臨床多采用聯合用藥。有研究顯示GBS 感染所致化膿性腦膜炎患兒行頭孢曲松鈉與氨芐西林聯合治療的效果顯著,明顯優于單用氨芐西林組,可緩解患兒的臨床體征與相應癥狀,且具有較佳預后,建議可推廣[14]。本研究中的9例患兒中,5例合并腦膜炎,占比55.56%;死亡1例,占11.11%;運動發育遲緩者1例,占11.11%。9例患兒中,只有1例采用了頭孢曲松單獨抗感染治療,余均采用青霉素和頭孢曲松或美羅培南等聯合用藥。眾所周知新生兒敗血癥抗感染療程一般為10~14 d,腦膜炎療程建議為14~21 d,從本研究發現,GBS敗血癥合并腦膜炎中,除1例死亡外,平均住院日為47 d,可見臨床中GBS敗血癥合并腦膜炎患兒的療程可能會更久。
新生兒GBS感染很復雜,并發腦膜炎概率高,具有侵襲性,治療時間久,費用高,而且可能出現嚴重的后遺癥甚至死亡。尤其是對于其母未行產前GBS篩查,或GBS篩查陰性產婦所分娩的嬰兒,需提高對新生兒常見癥狀的識別能力,早發現早治療,預防和減少其所致后遺癥及死亡。產科醫師和新生兒醫師共同努力,旨在完善GBS的普遍篩查,降低孕母GBS漏篩率、完善早產兒篩查及預防策略,從而減少新生兒GBS感染,降低新生兒GBS病死率、病殘率。

