意識障礙的主要分類、臨床特征與評估方法研究進展
董月青 綜述 李小俚 審校
顱腦創傷、腦血管病變和缺血缺氧性腦損傷等多種病因都可以導致意識障礙,盡快做出準確的診斷有利于制定個性化的治療方案。然而,準確診斷意識障礙的患者極具挑戰性,如果未使用專門設計的行為量表或應用不熟練都可導致誤診,甚至嚴重的醫療決策誤判,如停止維持生命的護理和治療等[1]。另外意識障礙的分類越來越復雜,相鄰意識狀態之間的臨床表現差異也越來越不明顯[2],極易混淆,使得準確診斷愈發困難。本綜述首先介紹了目前意識障礙最新分類的進展和特征,隨后分別對行為學檢查、正電子發射斷層掃描(positron emission tomography, PET)、功能磁共振成像(functional magnetic resonance imaging, fMRI)和電生理檢查等評估手段的進展及優劣進行了分析,最后繪制了一條意識障礙檢查路徑圖,方便臨床醫師參考實施。
1主要分類
主要分類:(1)昏迷,表現為無覺醒,僅存在反射性行為;(2)植物狀態(vegetative state, VS),又被稱為無反應性覺醒綜合征,表現為僅存在覺醒和反射性行為;(3)最小意識狀態(minimally consciousness state, MCS),表現為臨床上存在微弱的意識征象,包括最小意識狀態減(MCS-)、最小意識狀態加(MCS+)和無行為最小意識狀態(MCS*)[3];(4)認知-運動分離綜合征,表現為臨床診斷與神經影像學上的非典型腦激活之間存在差異;(5)脫離最小意識狀態,表現為恢復了功能性的交流或使用物體。
嚴重腦損傷后認知和運動的變化見圖1。在二維軸上通過對認知功能與運動功能程度的比較,可以對嚴重腦損傷的患者做出不同診斷。暗紅色圓圈代表只有反射運動而無意識的昏迷和植物狀態。藍色圓圈代表MCS, MCS+與MCS-的主要區別在于前者語言功能得以保留。黃色圓圈代表出現了功能性的交流能力,表明患者脫離最小意識狀態,進入輕度到重度殘疾狀態,直至完全恢復(深綠色圓圈)。淺綠色圓圈代表閉鎖綜合征,患者存在運動和認知功能的分離。紫色圓圈代表認知-運動分離,淺藍色圓圈代表MCS*。完全閉鎖綜合征(淺紫色圓圈)臨床極為罕見,只有通過神經影像學檢查才能做出正確診斷。水平軸表示運動功能,箭頭所示表現出患者運動功能逐漸恢復的演變過程[4]。
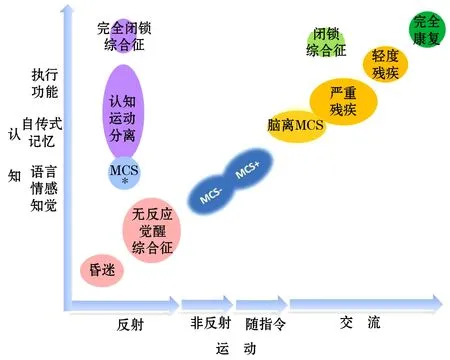
圖1 嚴重腦損傷后認知和運動的變化
2臨床特征
2.1 昏迷 嚴重的腦損傷后會出現昏迷,表現為不能覺醒,即使受到刺激也處于閉眼狀態,不能認知自我和周圍的環境。按照昏迷的程度可以細分為:淺昏迷、中度昏迷和深昏迷。昏迷通常是短暫的,大部分患者經過幾天或幾周的恢復會出現覺醒,但是仍有部分患者可能會演變成腦死亡。
2.2 VS 當患者睜開眼睛,卻只存在反射運動時,就可以診斷為植物狀態。這些患者無認知功能,卻可以表現出各種反射性運動,如磨牙、打呵欠或呻吟。依據原發腦損傷的輕重,患者可以短暫、長期或永久性地處于此狀態中[5]。
2.3 MCS 一旦患者出現波動、可重復和清晰的意識信號就表明進入了MCS。依據是否具有語言處理的能力,MCS被分為MCS-和MCS+。MCS-患者表現為視覺追求和固定,對有害刺激定位,或存在一些簡單的自主活動,如抓床單等。MCS+患者表現為簡單的遵循指令,出現可以理解的語言表達,或者有意識的非功能交流。像VS一樣,MCS可以是暫時的,也可以永久持續下去。對于在床旁檢查發現沒有意識,而應用主動模式神經功能影像顯示存在相關大腦活動,例如,進行運動想象任務時,表現為運動區域的大腦激活;或靜息狀態下大腦代謝保留,特別是額-頂葉腦網絡結構代謝保留時,這些患者建議應用無行為最小意識狀態的診斷[6]。當床旁檢查顯示沒有意識的跡象時,應用無行為最小意識狀態可以做出更準確的臨床診斷。
2.4 認知-運動分離綜合征 專指昏迷、VS或MCS-的患者,在應用功能性MRI或EEG進行精神想象任務影像檢查時表現出與任務活動相一致的大腦激活,因此可以應用功能神經成像技術表達出患者對相關指令做出的反應[7]。認知-運動分離表明,對于沒有或很少存在行為反應的患者,其認知恢復的潛能存在巨大的不確定性。
2.5 脫離MCS 當患者能夠進行功能性交流或正確使用兩種不同的物體時,表明患者脫離了最小意識狀態,但是大多數患者仍然存在嚴重的認知和運動障礙。
閉鎖綜合征患者完全清醒,因此并沒有把其納入到意識障礙的范疇。在完全閉鎖綜合征的情況下,眼球活動完全麻痹會阻止任何與外界的交流,就需要腦-機接口技術實現交流[8]。
3評估方法
3.1 多模式評估 近20年,盡管在功能神經影像和電生理方面取得了重大進展,但是準確地診斷患者的意識狀態仍然十分具有挑戰性,誤診率高達 41%[9]。另外部分臨床行為能力較差或完全喪失的患者就需要應用功能神經影像和電生理技術對患者進行綜合評估,才能得出正確的診斷。
3.1.1 修改的昏迷恢復量表(Coma recovery scale-revised,CRS-R) CRS-R從聽覺(A)、視覺(V)、運動(M)、語言(V)、交流(C)和喚醒(A)六個方面評估患者的意識狀態,是唯一標準化的神經心理學評估量表,可用于區分 VS 和 MCS;MCS 和脫離最小意識狀態[10]。CRS-R 使臨床醫師對不同意識狀態的鑒別更為準確,為制定有效的治療計劃及精確評估患者對治療的反應提供了依據。另外CRS-R作為評判預后和臨床研究觀測的指標,也可以作為功能神經影像和電生理學診斷準確與否的參照。
2010年,美國康復醫學會第一次出版了針對意識障礙患者的循證神經行為評定量表[11],在總計13份量表中,建議臨床應用的有6份,而CRS-R獲得最強推薦,另外CRS-R也是美國國家神經疾病和卒中研究所推薦的創傷性顱腦損傷的通用數據收集量表和腦外傷后意識恢復的評估工具[12]。但是CRS-R評估受患者行為波動性、檢查者的專業水平和檢查環境等因素的影響,因此需要專業人員在一段時間內反復進行評估以提高意識狀態診斷的準確性。
3.1.2 18氟脫氧葡萄糖正電子發射斷層掃描(18 Fluorodeoxyglucose positron emission tomography scan,18F-FDG-PET)18F-FDG-PET通過測定大腦對糖的代謝或區域腦血流的變化反映大腦的功能、認知水平和腦內能量周轉與意識狀態之間的關系。研究表明腦葡萄糖代謝率低于45%,VS患者不可能過渡到MCS,在這一決定的關鍵節點上,意識的出現需要神經元代謝能量的增加以促進遠距離連接,進而促進患者認知的出現[13]。但是VS和MCS患者之間代謝率存在重疊也說明皮質代謝升高可能是出現意識的必要條件,但不是充分條件。
除了大腦皮質整體代謝的周轉率不同外,VS和MCS在大腦皮質區域代謝方面也存在顯著差異,MCS的額-頂區內代謝較VS要明顯增加,并且是所有腦區增加最為顯著的,從而支持額-頂葉皮質在意識障礙形成機制中起著重要的作用。另外,楔前葉和相鄰的后扣帶皮質也被認為在整合與輸入額-頂葉認知網絡信息中起著重要的作用,楔前葉代謝率的保留能夠區分MCS 和VS。
3.1.3 fMRI 目前fMRI被廣泛地應用到腦功能的研究,尤其在認知心理學和神經生物學研究方面取得了重要進展。在意識障礙方面雖然存在各種的局限性,國內外學者仍然在靜息態和主動模式磁共振方面進行了廣泛的研究。
3.1.3.1 靜息態fMRI 默認模式網絡(DMN)在靜息時激活,主要介導內源性的認知過程,如白日夢,精神意想和自我的思想。與意識正常患者相比,VS患者默認模式網絡中的功能性連接較低。更為特別的是,楔前葉作為一個在意識的處理過程中起著至關重要的區域,VS的前楔葉與其他腦網絡的連接較MCS患者和閉鎖綜合征的患者顯著減少[14]。VS患者的大腦低級皮質活動似乎與高級聯合皮質活動失聯,表現為不僅大腦皮質各區之間的信號處理中斷,而且皮質下傳遞到皮質的信號也可能中斷。丘腦是從皮質下到皮質傳遞感覺/運動信號的中繼站,在意識加工中起著至關重要的作用,從VS恢復的患者中發現丘腦與聯合皮質的功能連接會重新出現。
以上研究結果均證實VS大腦殘余腦功能存在明顯的受損和腦區之間的失聯,腦區的失聯表現為不能整合大腦的活動,進而導致了意識障礙。除了更高水平的腦激活,MCS患者較VS患者還表現為皮質-皮質和丘腦-皮質連接的顯著增加[15]。這些研究均表明,不同于VS患者,MCS患者可能表現出更為充分的皮質整合和獲得信息形成意識的能力。
3.1.3.2 主動模式fMRI 近10年來,臨床醫師一直困惑于如何診斷在床旁檢查沒有意識行為征象、卻能對主動的神經影像或腦電圖模式做出神經反應的這些患者的準確意識狀態。2006年,Owen等[16]報道了1例在臨床上具有里程碑意義的年輕女性VS患者,當給予一個精神想象任務進行fMRI掃描的時候,腦激活與健康對照者表現為相同的模式。當想象打網球時,出現了輔助運動區激活(運動想象),想象在自己家里行走時,表現為運動前區皮質、海馬旁回和后頂葉皮質的激活(空間想象)。2012年,Monti等[17]應用改良版運動和空間想象模式對54例VS和MCS進行了“是或否”的交流。患者被要求應用運動和空間想象任務分別替代“是”或“否”來回答自傳性問題,證實一些患者存在主動的認知過程但是卻沒有外在的行為反應。
3.1.4 神經電生理 昏迷后無反應的患者,需要一個多模式的神經電生理評估,不僅可以揭示大腦損傷的病理生理,還有助于定義患者的意識狀態,并獲得更多的預后線索。
在意識狀態過渡階段,腦電圖可以作為一個有價值的指標,如果出現大腦后部腦電節奏的重新組織或睡眠元素則預示著一個有利的結果。另外,長潛伏期誘發電位反映的是多個皮質之間激活,腦干-丘腦-皮質傳輸功能障礙通常會造成明顯的潛伏期和振幅的異常。研究表明,失匹配負波的出現和隨后VS患者的復蘇顯著相關,特別是失匹配負波波幅大于1 μV預期著在隨后兩年就會出現意識的恢復,P3的存在也預示著患者在接下來的12個月內會恢復交流功能,但是缺乏P3并不能排除恢復的可能性[18]。
2013年,Casali等[19]提出了擾動復雜性指數這一概念,也就是通過經顱磁刺激誘發大腦的擾動,用于評估丘腦-皮質系統快速有效地相互作用,進而評估大腦復雜活動的能力。這個指數從無意識狀態到存在意識的狀態分布并不重疊,分別為0~0.31和0.44~0.7,區分意識狀態有無的最佳截止值為0.31。最近,大量的研究證實了這一閾值對于區分VS和MCS患者具有高度的敏感性和特異性,并檢測出多例具有高度擾動復雜性指數的VS患者,這些患者確實存在意識。到目前為止,在所有的電生理檢查中,擾動復雜性指數被認為是最為準確的評估手段[20]。
3.2 篩選與路徑 盡管床旁的臨床檢查被認為是鑒別VS或MCS的金標準,但是檢查者、患者和環境等因素都會影響診斷的準確性。而基于神經影像技術和電生理的評估手段還沒有在臨床上形成共識標準,因此,意識狀態的正確診斷需要多種檢查手段的結合。
FDG-PET作為一種研究意識較為成熟的技術,被用來評估大腦的代謝活動,最近研究證實FDG-PET能夠區分VS和MCS狀態,并且準確性明顯高于其他影像檢查,缺點是存在放射損傷,但是在應用短半衰期放射性同位素后,將損傷降到了最小的程度。
功能MRI具有無放射損傷的優點,但是同時具有檢查耗時,不能夠在床旁進行操作和對患者的檢查條件要求苛刻等缺點,如呼吸浮動度都有嚴格的要求,另外大面積的腦損傷、顱骨修補和分流手術都限制了MRI的應用,而任務態模式MRI要求患者具有較高的專注度,但是這些患者很難做到短時間的專注,盡管需要長時間的臨床培訓,也只有很少一部分患者能夠實現,導致結果出現嚴重的誤差。因此目前把fMRI只是作為腦損傷患者意識評估的一個輔助手段。
電生理具有無創,無損傷和床旁易獲得的優點,雖然空間定位性較差,但仍是目前臨床唯一推薦的腦損傷急性和康復期評估預后的工具,特別是經顱刺激-腦電圖可以在毫秒級別研究皮質與皮質之間的連接,對于區分不同的意識狀態具有高度的敏感性和特異性,缺點是目前在國內外并未大規模臨床應用。
將以上檢查取長補短,能夠發揮不同檢查手段的優勢。比利時列日大學醫院應用CRS-R、PET-CT和任務態fMRI對創傷性或非創傷性的VS、閉鎖綜合征和MCS患者診斷的準確性進行了比較評估,發現腦PET-CT可以被用來作為床旁檢查外的重要補充手段,并且能夠預測VS的長期預后,而主動模式fMRI可以被用作鑒別診斷的輔助工具,但是準確性較差[21]。另一項研究發現PET-CT和經顱磁刺激-腦電圖協同檢查不但有助于在臨床中更加準確地鑒別不同的意識狀態,而且有助于揭示意識的神經生理學特征[22]。
基于以上檢查的優缺點,我們簡要制定了一個意識障礙臨床評估路徑(圖2),僅供臨床醫師參考。首先應用標準化行為量表,如CRS-R對無行為反應的患者進行評估,可以對MCS、脫離MCS和閉鎖綜合征做出診斷。如果臨床行為檢查無法明確患者的意識狀態,則可使用18FDG-PET確定意識的可能性,依據額-頂葉腦網絡代謝的情況,將腦代謝又分為嚴重受損、部分保留和基本正常。如果代謝嚴重受損,表明患者為植物狀態,預后很差;如果檢查顯示至少額-頂葉保留了部分代謝,需應用TMS-EEG來檢測這部分患者是否存在隱蔽意識。如果PCI高于0.31,就說明存在意識。如果低于0.31,說明患者在檢查時覺醒度較差或檢查時隱匿意識不能表達,需要重新檢查或應用其他檢查手段進行驗證。fMRI作為一種輔助檢查手段,盡管其敏感性差,但是其特異性高,仍然可以作為一種手段對可疑的無行為反應患者進行驗證。
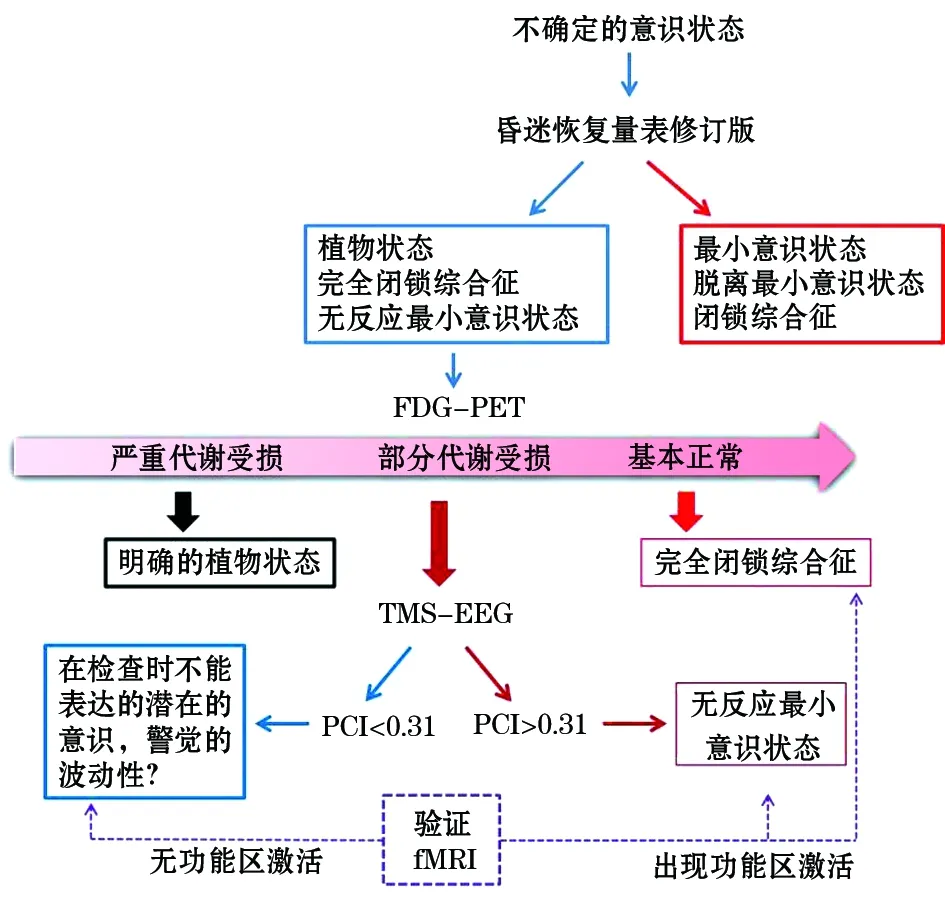
圖2 慢性意識障礙的評估路徑
總之,除了床旁檢查外,必要時需應用功能神經影像和電生理技術等多重手段對患者做出準確診斷,否則可能會影響重要的臨床決策,如生命終結的問題。雖然PET-CT和經顱磁刺激腦電圖在臨床上不易獲得,并且需要特定的專業人員進行分析,但它們的聯合應用可能會提高患者診斷的敏感性和特異性,并提供相關意識障礙的生理病理學特征,增加對意識障礙腦網絡的理解,進而指導藥物和神經調理的治療。

