伊立替康二線方案治療小細胞肺癌的療效及不良反應研究*
楊瑞娜,袁小志,孫佳春
(河南科技大學第一附屬醫院腫瘤內科,河南 洛陽 471003)
小細胞肺癌(SCLC)是一種侵襲性很強的惡性腫瘤,約占所有肺癌患者的15%。雖然大多數患者對一線化療表現出良好的反應,但極易產生耐藥性,多數患者會在2年內復發[1]。以往的研究報道稱,SCLC患者的中位生存期為15~20個月,2年生存率為20%~40%[2]。伊立替康是一種水溶性的半合成喜樹堿衍生物,可干擾DNA拓撲異構酶Ⅰ表達,已成為治療SCLC的重要藥物之一[3]。NEGORO等[4]最早在一項臨床研究中指出,伊立替康的推薦周劑量為100 mg/m2,且限制伊立替康使用劑量的最關鍵因素是骨髓抑制和嚴重腹瀉。在一項有關復發性或難治性SCLC患者的Ⅱ期試驗中,研究者發現臨床應答率為47%[5]。一項有關日本患者的Ⅱ期臨床研究發現,與順鉑和依托泊苷相比,伊立替康可有效提高SCLC患者存活率[6]。由于治療引起的骨髓抑制或腹瀉,許多患者不能在1個周期內接受3次伊立替康治療,這導致許多患者不能完成全部的治療計劃。本研究探討了伊立替康作為二線治療方案對SCLC患者的抗腫瘤活性、治療相關毒性和生存期的影響,以期為伊立替康在此類患者中的合理應用提供更多依據。
1 資料與方法
1.1一般資料 選取2016年1月到2020年12月本院收治的120例SCLC患者為研究對象,其中男72例,女48例;年齡45~75歲,平均(58.6±7.5)歲。納入標準:(1)均經組織學或細胞學確診為SCLC;(2)年齡為20~75歲;(3)接受過1種或2種化療方案的治療,其中至少包含1種以鉑類藥物為基礎的方案;(4)在過去3周內沒有接受過化療,在過去4周內沒有接受過胸部放療;(5)處于局限期(T1~4N0M0,T1~4N1~3M0)。排除標準為:(1)合并其他器官的惡性腫瘤;(2)臨床資料及隨訪資料不完整。患者提供了書面知情同意書。本研究獲得院倫理審查委員會審批。
1.2治療
1.2.1治療方法 伊立替康(江蘇恒瑞醫藥股份有限公司,國藥準字:H20020687)溶于250 mL 0.9%生理鹽水,靜脈滴注90 min,劑量為100 mg/(m2·d),第1、8天各進行1次,每3周1次。若觀察到治療效果,則每次治療至少重復2個周期,并繼續進行;若出現明顯的疾病進展、無法忍受的不良事件、患者拒絕治療或出現大于或等于2級的肺部毒性等,則停止治療。若出現中性粒細胞絕對計數小于1.5×109/L,白細胞計數小于3×109/L,血小板計數小于80×109/L,并伴有感染性疾病或發燒超過38 ℃伴感染,或伴有中度腹痛或大于或等于2級腹瀉,則將第8天的治療推遲至第15天。若上述癥狀在1周內沒有消失,則再次推遲治療,并在接下來的周期中以80 mg/m2作為第1天治療。在開始下一個周期治療前,患者白細胞計數必須大于或等于3 000/mm3,中性粒細胞絕對計數大于或等于1 500/mm3,血小板計數大于或等于100 000/mm3,谷丙轉氨酶和谷草轉氨酶水平小于3倍正常值,總膽紅素水平小于1.5倍正常值。如果觀察到大于或等于3級發熱性中性粒細胞減少,4級血小板減少,3級或更嚴重的非血液學毒性,38 ℃以上發燒伴感染,或2級或更嚴重的腹瀉,則隨后的劑量降至80 mg/m2。
1.2.2觀察指標 患者生理狀態的評估包括血尿常規、生化和體格檢查等,在初始評估后每周至少重復1次。根據實體瘤療效評價標準,通過胸部和腹部的計算機斷層掃描(CT)及其他影像學檢查,至少每2個周期評估1次腫瘤反應。疾病控制被定義為完全緩解(CR)、部分緩解(PR)、疾病穩定(SD)或疾病進展(PD)。CR:所有靶病灶消失,無新病灶出現,且腫瘤標志物正常,至少維持4周。PR:靶病灶最大徑之和減少大于或等于30%,至少維持4周。SD:靶病灶最大徑之和縮小未達PR,或增大未達PD。PD:靶病灶最大徑之和至少增加大于或等于20%,或出現新病灶。根據國家癌癥研究所的不良事件通用術語標準3.0版記錄不良事件并進行分級。
1.2.3隨訪 所有患者通過門診或電話隨訪。確診第1年,每3個月隨訪1次,從第2年開始,每6個月隨訪1次,直至患者死亡或研究結束。總體生存期(OS)被定義為從確診之日到死亡或最后1次隨訪的時間,無進展生存期(PFS)定義為從確診至最早出現復發證據的時間。通過影像學檢查診斷術后復發。

2 結 果
2.1患者臨床特征 120例患者美國東部腫瘤協作組評分均小于或等于1分,其中40例(33.3%)有局限性疾病,80例(66.7%)在接受一線治療時有全身性疾病;72例(60.0%)為敏感復發型(在先前化療完成后90 d以上進展),48例(40.0%)為難治復發型(在接受先前治療期間進展或在完成治療后90 d內進展);44例(36.7%)曾接受胸部放療,80例(66.7%)預先接受依托泊苷聯合順鉑或卡鉑化療,8例(6.7%)曾接受卡鉑聯合依托泊苷作為一線化療,紫杉醇聯合鉑類作為二線化療。
2.2治療情況 120例患者治療周期總數為348個,每例患者平均治療周期數為3個,其中64例(53.3%)至少完成2個周期以上治療,36例(30.0%)因疾病進展而中斷治療,28例(23.3%)因不良事件(發熱性中性粒細胞減少癥、腹瀉、肺孢子蟲性肺炎、放射性肺炎和蕁麻疹)而中斷治療。52例(43.3%)大于或等于70歲患者治療周期中位數為2個。44例患者(36.7%)由于血液學毒性而停止了第8天的治療,但沒有腹瀉及與治療相關的死亡報告。36例(30.0%)需要將劑量降至每天80 mg/m2。120例患者中,4例(3.3%)CR,44例(36.7%)PR,32例(26.7%)SD,36例(30.0%)PD,4例(3.3%)無緩解(NR),客觀緩解率(ORR)為40.0%(48/120),疾病控制率(DCR)為66.7%(80/120)。不同特征患者治療情況見表1。120例患者中位PFS為4.2個月(95%CI:2.2~5.4),中位OS為10.4個月,12、24個月生存率分別為36.6%和13.3%。見圖1。

表1 不同特征患者治療情況(n=120)
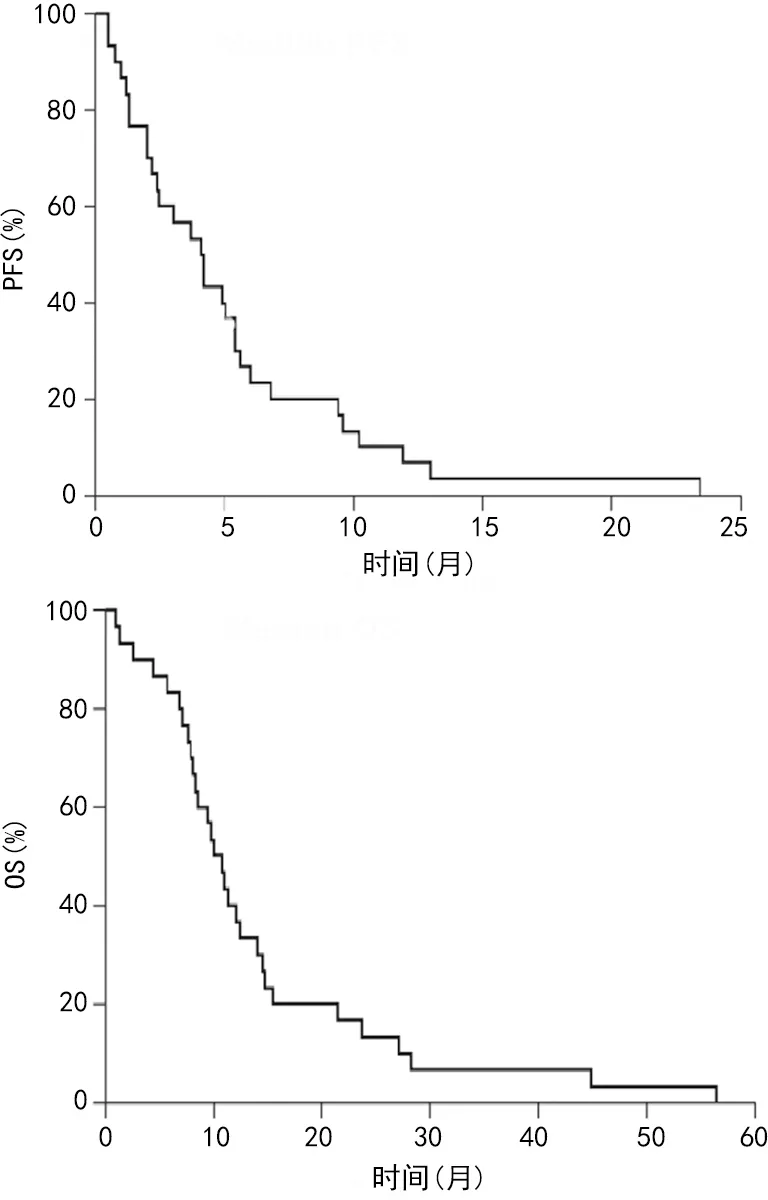
圖1 患者中位PFS、OS
2.3不同復發類型患者中位PFS、OS比較 敏感復發型、難治復發型患者中位PFS分別為5.3個月(95%CI:2.9~6.7)和2.2個月(95%CI:0.7~4.8)。敏感復發型、難治復發型患者中位OS分別為11.6個月和7.7個月,差異有統計學意義(P<0.05)。見圖2。

圖2 不同復發類型患者中位PFS、OS比較
2.4不同年齡患者中位PFS、OS比較 ≥70歲患者中位PFS為3.7個月,<70歲患者中位PFS為4.2個月,二者比較差異無統計學意義(P=0.786)。≥70歲患者中位OS為9.7個月,<70歲患者中位OS為11.0個月,二者比較差異無統計學意義(P=0.32)。
2.5不良反應 348個治療周期中,40例應用粒細胞集落刺激因子(G-CSF)治療,其中24例單獨應用G-CSF治療。3~4級血液學毒性反應主要是中性粒細胞減少癥、白細胞減少癥和貧血。無一例患者出現4級非血液學毒性反應。最常見的3級非血液學毒性包括:腹瀉、厭食和低鈉血癥。見表2。
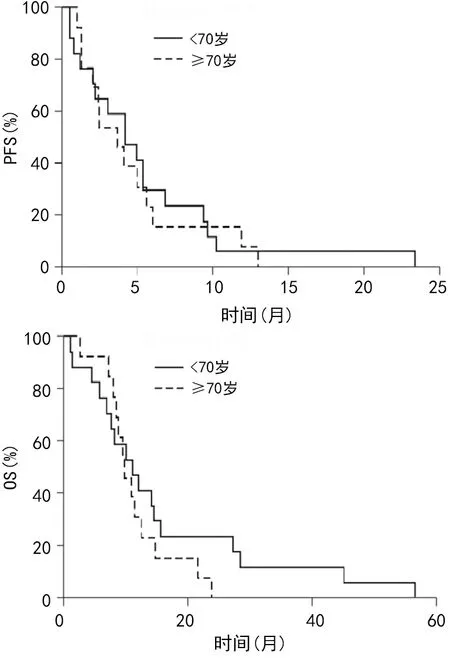
圖3 不同年齡患者中位PFS、OS比較

表2 不良反應(n=120)
3 討 論
以依托泊苷聯合鉑類藥物為基礎的一線化療已被確定為SCLC患者的標準治療方案,其在50~70%的SCLC患者中有良好反應。盡管患者對化療的初始反應率很高,但大多數SCLC患者在初始化療后都會經歷復發并產生耐藥性[7]。目前,已有多項關于復發SCLC的Ⅲ期臨床報告,其中關于伊立替康的研究最多。
與支持性治療相比,伊立替康在維持患者生存率和生活質量方面都顯示出獨特優勢,被認為是復發SCLC患者的標準療法。預測后續治療反應的最重要因素是對先前治療的反應和停藥間隔的持續時間。根據美國國家綜合癌癥網絡相關指南建議,對于敏感復發SCLC患者,一線鉑類藥物雙聯療法的權威性越來越受到挑戰[8]。到目前為止,鉑類二聯療法仍然被認為是一種合理的治療方法,但由于缺乏針對敏感復發SCLC患者的大型前瞻性研究,鉑類療法的療效還不確定。此外,最近的一項隨機Ⅱ期試驗顯示,與伊立替康相比,鉑類雙聯療法再次治療的應答率較低,研究者建議對敏感復發SCLC患者進行伊立替康單藥治療。
相比之下,對于難治復發SCLC患者沒有標準的治療方法。ARDIZZONI等[9]研究采用伊立替康作為二線療法,結果顯示,難治復發組和敏感復發組ORR分別為6.4%、37.8%,難治復發組和敏感復發組中位OS時間分別為4.7個月和6.9個月。伊立替康聯合二線化療治療難治復發SCLC的療效較差。VON PAWEL等[10]進行的亞組分析顯示,在難治復發SCLC中,采用拓撲替康治療時的生存優勢較顯著。對于難治復發SCLC,單用拓撲替康治療應被認為是一種有效的治療方案。盡管最近在治療復發SCLC方面取得了進展,但實際的治療選擇仍然有限,值得進一步研究。
以往的研究多數采用“伊立替康+其他”二線方案。有研究對單用伊立替康和IP聯用方案(伊立替康+順鉑)的有效性和安全性進行了比較,IP組ORR、DCR分別為42.86%、77.14%,均高于伊立替康組的36.84%、68.42%,但差異無統計學意義(P>0.05),且IP組骨髓抑制率和遲發性腹瀉發生率較伊立替康組更優,但差異無統計學意義(P>0.05)[11]。因此,伊立替康與鉑類藥物聯用的效果略優于單藥治療,但可能增加不良反應發生風險,建議對一般狀況較差且耐受性較差的患者采取伊立替康單用方案治療。另外,國內各個醫院伊立替康的應用劑量也不一致。有研究表明,低劑量(80 mg/m2)伊立替康組ORR為52.5%,中位PFS為6.2個月,高劑量(120 mg/m2)伊立替康組ORR為60.0%,中位PFS為5.5個月;2組ORR及PFS比較,差異無統計學意義(P>0.05)[12]。可見小劑量伊立替康在降低化療不良反應的同時未降低化療療效,且增加了患者耐受性和化療依從性。
最近的第二階段研究表明,伊立替康的不良反應可以耐受,可有效延長患者生存期。LEONARD等[13]研究顯示,伊立替康作為二線單藥療法(300 mg/m2,間隔3周)在SCLC患者中的ORR僅為6.8%,平均腫瘤進展時間為(11.3±5.94)周,平均OS為(13.3±6.83)個月,3、4級不良反應發生率分別為8.9%和4.5%。PALLIS等[14]在一項多中心隨機Ⅱ期研究中比較了伊立替康與伊立替康/吉西他濱聯合作為二線方案治療SCLC的療效和安全性,盡管單藥組進展時間明顯短于聯合組(1.7個月vs. 3.9個月),但2組中位OS無顯著差異。盡管有良好的應答率和生存時間,但許多患者由于不良事件,如骨髓抑制或腹瀉等而不可避免地要略過第8天和(或)第15天的治療。本研究中,在348個給藥周期中,44個周期跳過了第8天治療,12個周期因血液學毒性延遲了治療,跳過或延誤治療的頻率低于以往研究。一項隨機對照的Ⅱ期臨床研究比較了紫杉醇和伊立替康治療復發SCLC的療效,結果顯示,2組均出現嚴重血液學毒性,尤其是中性粒細胞減少,紫杉醇組2級或3級中性粒細胞減少發生率為93%,伊立替康組為87%[8]。目前的研究認為,血液學毒性和非血液學毒性反應一般都是輕微的,并且是可控的。伊立替康二線治療的效果關鍵取決于有無治療間隔。本研究結果顯示,≥70歲、<70歲患者中位OS無顯著差異。伊立替康第1天和第8天的給藥計劃有輕微的毒性,但對化療耐受性好的老年患者更能得到生存獲益。
綜上所述,伊立替康二線治療SCLC有較高的ORR和DCR,且伊立替康單藥治療方案耐受性良好,可作為SCLC患者的治療方案。

