兒童社區獲得性肺炎發病特點及導致重癥的高危因素分析
劉麗,夏明月,劉靈,黃偉,李明麗
(秦皇島市第一醫院兒科,河北 秦皇島 066600)
社區獲得性肺炎(community acquired pneumonia,CAP)在兒童時期較為常見,是全世界導致兒童死亡的重要原因[1-2]。CAP為肺實質或肺間質部位急性感染,可引起機體發生不同程度缺氧及感染中毒等癥狀,易引發低氧血癥等并發癥,從而加重患者病情,且部分重癥患兒易發生慢性氣道疾病,嚴重影響患兒生命質量及安全。CAP可由多種微生物引起,其中以病毒及細菌感染最為常見[3]。但感染原因會隨季節等因素而有所變化,若不確定患兒發病原因,則會造成抗菌藥物使用不正確或不合理,影響治療療效,增加治療成本。因此,需對CAP患兒發病原因進行了解,明確重癥高危因素,從而做到合理治療及預防[4]。雖然CAP已是國內外研究的熱點,但現階段對本地區CAP患兒不同季節發病臨床特征的研究甚少。本研究旨在探討本地區兒童CAP的發病特點及導致重癥的高危因素。
1 資料與方法
1.1 一般資料
選取2019年2月1日至2020年1月31日秦皇島市第一醫院收治的480例CAP患兒為研究對象,根據發病季節不同分為春季發病組(n=156)、夏季發病組(n=72)、秋季發病組(n=92)及冬季發病組(n=160)。春季發病組中,男性80例,女性76例;年齡(4.68±2.18)歲;病程(3.49±1.11) d。夏季發病組中,男性34例,女性38例;年齡(4.42±2.27)歲;病程(3.28±1.23)d。秋季發病組中,男性44例,女性48例;年齡(4.10±2.37)歲;病程(3.28±1.20)d。冬季發病組中,男性80例,女性80例;年齡(4.59±2.21)歲;病程(3.38±1.14)d。本研究經院倫理委員會批準,患兒家屬知情同意。4組患兒性別、年齡及病程等一般資料比較,差異無統計學意義(P>0.05)。納入標準:(1)患兒家屬知情同意;(2)患兒年齡<15歲;(3)患兒治療依從性較好;(4)符合兒童社區獲得性肺炎診斷標準。排除標準:(1)患兒免疫缺陷病患者;(2)患有癲癇及腦性癱瘓者;(3)合并支氣管哮喘、支氣管擴張癥者;(4)未行病原學檢查者。
1.2 方法
CAP診斷參考《兒童社區獲得性肺炎診療規范(2019年版)》[5]標準:(1)癥狀:患兒以發熱、咳嗽和(或)伴有喘息為主要表現;(2)患兒以呼吸增快及濕性啰音為主要體征,可伴隨支氣管肺炎無啰音;患兒呼吸增快,且隨著患兒病情加重,可出現鼻扇及呼吸淺快等體征;(3)影像學檢查:進行胸片檢測,若胸片結果與臨床癥狀不一致,則需行CT檢測,此外,當患兒疑似肺部腫瘤或畸形等,則需行胸部增強CT檢測。
1.3 觀察指標
(1)患兒年齡分布。(2)各組患兒病原學特征及不同年齡患兒病原學分布特征:包含肺炎鏈球菌、金黃色葡萄球菌、流感嗜血桿菌、卡塔莫拉菌及其他細菌;流感病毒、呼吸道合胞病毒、腺病毒及其他病毒;非典型微生物感染為肺炎支原體。(3)各組患兒炎性因子水平:抽取患兒入院時靜脈血3 mL,靜置后離心,取上清液測定C-反應蛋白(CRP)、降鈣素原(PCT)及白細胞(WBC)。CRP測定試劑盒(上海康朗生物科技有限公司,貨號:KL-CRP-Hu);PCT測定試劑盒(武漢菲恩生物科技有限公司,貨號:EH0341);全自動血細胞分析儀(艾康生物技術有限公司生產)。(4)影響患兒癥狀程度的因素:包括單因素及多因素。
1.4 統計學分析

2 結果
2.1 各組患兒年齡分布比較
各組患兒年齡分布比較,差異無統計學意義(P>0.05)。見表1。

表1 各組患兒年齡分布比較(例)
2.2 不同年齡患兒病原學分布特征
不同年齡患兒病原學分布特征比較,差異無統計學意義(P>0.05)。見表2。

表2 不同年齡患兒病原學分布特征比較(株)
2.3 各組患兒病原學特征比較
冬季發病組患兒肺炎鏈球菌及流感嗜血桿菌檢出率高于其他3組,差異有統計學意義(P<0.05);春季發病組患兒黏膜炎莫拉菌檢出率高于其他3組高,差異有統計學意義(P<0.05);其他種類病毒及細菌檢出率比較,差異無統計學意義(P>0.05)。見表3。

表3 各組患兒病原學特征比較(株)
2.4 各組患兒炎性因子水平比較
各組患兒CRP、PCT及WBC水平比較,差異無統計學意義(P>0.05)。見表4。
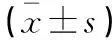
表4 各組患兒炎性因子水平比較
2.5 影響患兒癥狀程度的單因素分析
480例患兒中,輕癥184例,重癥296例。單因素分析結果顯示,輕癥患兒與重癥患兒性別、是否貧血、是否營養不良、是否有既往感染史、是否為早產、父母是否吸煙、是否有住院史、CRP、PCT及WBC水平等比較,差異均有統計學意義(P<0.05)。見表5。
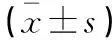
表5 影響患兒癥狀程度的單因素分析
2.6 影響患兒癥狀程度的多因素分析
以患者癥狀程度作為因變量,進行賦值:輕癥為0,重癥為1;以性別、是否貧血、是否營養不良、是否有既往感染史、是否為早產、父母是否吸煙、是否有住院史、CRP、PCT及WBC水平作為協變量,進行賦值:男性為1,女性為0;不貧血為0,貧血為1;營養正常為0,營養不良為1;無既往感染史為0,有既往感染史為1;非早產為0,早產為1;父母不吸煙為0,父母吸煙為1;無既往住院史為0,有既往住院史為1。回歸分析結果顯示,CRP、PCT、WBC、是否貧血、是否營養不良、是否有既往感染史、是否為早產、父母是否吸煙及是否有住院史是影響患兒癥狀程度的主要因素(P<0.05)。見表6。

表6 影響患兒癥狀程度的多因素分析
3 討論
CAP可由多種病原微生物引起,其中以細菌、病毒和支原體最為常見,但因地域、經濟、發病季節、文化以及衛生環境等存在較大差異[6]。早期判斷識別髙危患兒,并及時治療,對改善預后有重要意義。
有研究[7]表明,CRP、PCT及WBC等水平會在重癥患兒體內大量升高。CRP為判斷患兒病情輕重及治療反應中較常用指標,其在患兒發病1~3 d內升高,則可提示患病原因與細菌感染有關,此外其水平升高程度與患兒病程程度相關[8-9]。PCT為實驗室經典炎癥指標,其水平升高,意味著機體處于炎癥狀態。陳婧等[10]研究表明,PCT在病毒感染時,其水平升高不明顯,故在判斷是否為病毒感染方面有一定價值。有多項研究[11-12]表明,機體內WBC水平會隨患者病癥程度加深而升高。此外,其在細菌感染患兒機體內水平更高。
郭曉蘅等[13]研究表明,1歲以下兒童CAP患病率較高,與本研究結果相悖,原因可能為納入對象例數較少,結果可能存在偏倚,亦或是本地區新生兒較少。另外,各年齡患兒病原學特征差異無統計學意義(P<0.05),說明各年齡患兒感染原因大致相同。其次,冬季發病組患兒肺炎鏈球菌及流感嗜血桿菌檢出率較其他3組高(P<0.05);春季發病組患兒黏膜炎莫拉菌檢出率較其他3組高(P<0.05),其他病毒及細菌檢出率差異無統計學意義(P>0.05),說明肺炎鏈球菌、流感嗜血桿菌及黏膜炎莫拉菌為CAP主要感染原因。黃海等[14]研究結果亦證實肺炎鏈球菌及流感嗜血桿菌為主要感染原因,故在春季收治患兒時,應注重黏膜炎莫拉菌檢測,冬季時應注重肺炎鏈球菌及流感嗜血桿菌檢測,從而提高檢測效率。此外,各組患兒CRP、PCT及WBC水平差異無明顯意義CAP,但重癥患者該類指標水平更高,原因可能為各季節患者包含病毒感染及細菌感染,亦包含輕癥患兒及重癥患兒,故結果對比不明顯,而重癥患兒機體內炎性反應程度高,故刺激大量炎性介質釋放,從而造成CRP、PCT及WBC水平更高。Logistics分析結果顯示,CRP、PCT、WBC、是否貧血、是否營養不良、是否有既往感染史、是否為早產、父母是否吸煙及是否有住院史是影響患兒癥狀程度的主要因素,與倪鑫[5]研究結果相似,原因可能為貧血、營養不良患兒及早產患兒機體抵抗力較差,故感染后更易導致病癥程度加深,同時兒童免疫系統發育尚不成熟,故有既往感染史及住院史患兒,因反復發作對機體損害較大,則更易加深病癥程度,而CRP、PCT及WBC水平較高,則提示患兒機體內炎癥反應劇烈,從而將造成機體受損程度進一步加深,此外患兒父母吸煙,將促使患兒吸入過多二手煙,從而對患兒肺部造成進一步損害,故對于該類患兒,需根據實際情況進行針對性治療。
綜上,兒童CAP冬春季主要致病菌為肺炎鏈球菌、流感嗜血桿菌、黏膜炎莫拉菌;夏秋季肺炎支原體有上升趨勢且部分合并細菌感染;兒童重癥CAP主要病原體為肺炎支原體及肺炎鏈球菌,且機體內炎性因子水平較高;貧血、營養不良、有既往感染史、早產、有住院史及各炎性因子水平較高是導致CAP患兒出現重癥的主要因素,臨床需對該類患兒進行針對預防和治療。

