不同時期椎管內阻滯麻醉分娩鎮痛對產程時間和新生兒預后的對比
王俊平 黃亮
(西安市第一醫院(1.麻醉科;(2.婦產科,陜西 西安 710000)
分娩痛感讓孕產婦身心備受煎熬,所以越來越多的孕產婦青睞于剖宮分娩,導致剖宮率一直居高不下[1]。現階段,具有安全性高、鎮痛效果確切的椎管內阻滯麻醉能夠抑制脊神經信號傳導,從而發揮鎮痛分娩作用,被臨床產科廣泛用于分娩的孕產婦群體中[2]。多數孕產婦通常在宮口開≥3 cm活躍期進行分娩鎮痛,但是在此之前的6~8 h潛伏期,部分孕產婦已經感受到了不同程度的疼痛,其生理、心理受到了一定的影響,對孕產婦的產程進展以及新生兒結局都有可能會帶來不良影響[3]。因此,本文對比分析分娩鎮痛孕婦在潛伏期與活躍期進行椎管內阻滯麻醉的臨床效果。
1 資料與方法
1.1一般資料 選取2018年12月至2021年12月我院產科進行分娩鎮痛的100例孕產婦作為觀察對象,隨機分組常規組和研究組,各50例。研究組年齡24~37歲,平均年齡(30.3±4.8)歲;妊娠時間39~42周,平均妊娠時間(40.5±1.5)周;體質量61~80 kg,平均體質量(70.3±2.2)kg。常規組年齡23~37歲,平均年齡(30.1±4.9)歲;妊娠時間39~41周,平均妊娠時間(40.2±0.8)周;體質量62~80 kg,平均體質量(70.6±2.7)kg。納入標準:單胎頭位妊娠且頭盆對稱;足月分娩;初產婦;ASA麻醉分級Ⅰ級~Ⅱ級;無椎管麻醉禁忌;具備陰道試產條件。排除標準:雙胎或多胎;經產婦;胎膜早破;胎位不正;妊娠期合并糖尿病、高血壓;自然順產禁忌證;產道異常;凝血機制異常;心腦血管病變以及肝腎肺功能嚴重障礙;對阿片類藥物依賴;伴有腫瘤性疾病;精神病史。產婦及家屬均知情同意。兩組孕產婦一般資料比較差異無統計學意義(P>0.05)。
1.2方法 兩組孕產婦實施無痛分娩之前創建靜脈補液通道,持續監測心電圖已經胎心變化,密切觀察孕產婦心率、血壓、血氧飽和度、脈搏等生命體征,詳細記錄孕產婦子宮收縮時間、頻率。常規組50例在活躍期(宮口開3 cm)實施椎管內阻滯麻醉,而研究組50例在潛伏期(宮口開1~2 cm)實施椎管內阻滯麻醉。均進行硬膜外持續麻醉,孕產婦保持左側臥位,穿刺硬膜外L2-3間隙,頭部置管,深度大約4 cm左右。將1%鹽酸利多卡因5 mL緩慢注入硬膜外間隙中,5 min之后若是未發現任何不適,將藥物間斷性泵注到硬膜外間隙中,以維持麻醉效果,枸櫞酸舒芬太尼0.5 ug/mL+0.1%鹽酸羅哌卡因5 mg,初次用量5~10 mL,連續輸注3 mL,間隔1h,PCA應用量4 mL,鎖定半小時。分娩鎮痛過程中可以根據孕產婦實際情況,合理調整泵注用量,一直到孕產婦結束分娩為止。
1.3觀察指標 觀察比較兩組孕產婦的產程時間(第一產程時間、第二產程時間);同時在產程期間密切監測孕產婦心率、血壓;觀察比較孕產婦的分娩方式(剖宮率、自然分娩率、陰道助產率);椎管內阻滯麻醉后5 min、15 min、30 min、60 min等不同時間節點,使用VAS視覺模擬評分[4]標準進行疼痛評估產婦疼痛情況;新生兒出生后1 min、5 min時,使用Apgar阿氏評分標準[5]對新生兒預后進行評估。
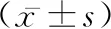
2 結 果
2.1兩組產婦產程時間、心率、血壓比較 研究組第一產程時間、第二產程時間短于常規組(P<0.05),研究組與常規組心率、血壓無差異(P>0.05)。見表1。

表1 研究組與常規組產程時間、心率、血壓對比
2.2兩組產婦分娩方式比較 研究組剖宮率22.00%低于常規組的36.00%,自然分娩率76.00%明顯高于常規組的58.00%,比較差異有統計學意義(χ2=12.023、18.076,P<0.05)
2.3兩組產婦不同時間節點的VAS評分比較 研究組麻醉后5 min、15 min、30 min、60 min的VAS疼痛評分低于常規組(P<0.05)。見表2。

表2 兩組產婦不同時間節點的VAS評分分,n=50]
2.4兩組新生兒Apgar評分比較 研究組新生兒出生后1 min Apgar評分(9.5±0.5)分、新生兒出生后5 min Apgar評分(9.9±0.1)分均優于常規組的(8.9±0.3)分、(9.2±0.4)分,比較差異有統計學意義(t=7.348、7.505,P<0.05)、
3 討 論
椎管內阻滯麻醉是現代臨床產科中最常用的一種分娩鎮痛方式[6]。孕產婦宮口開1~2 cm左右時,即第一產程潛伏期,此時進行椎管內阻滯麻醉,將分娩鎮痛時間提前,可以顯著抑制應激產物兒茶酚胺的釋放,幫助孕產婦松弛子宮,促使宮口快速擴張,減輕孕產婦痛感[7];潛伏期椎管內阻滯麻醉還可以進一步增加胎盤血供,為宮內提供更多的血氧支持,以免宮內胎兒窒息、窘迫[8]。
本文結果發現,研究組與常規組心率、血壓無差異(P>0.05)。說明潛伏期以及活躍期椎管內阻滯麻醉鎮痛均能夠有效穩定孕產婦生命體征,對其心率以及血壓的影響較小。研究組第一產程時間、第二產程時間短于常規組(P<0.05)。說明潛伏期椎管內阻滯麻醉有助于孕產婦加快產程進展,縮短分娩時間。與此同時,研究組剖宮率低于常規組,自然分娩率明顯高于常規組(P<0.05)。說明潛伏期椎管內阻滯麻醉可以避免孕產婦中轉剖宮率,這對于提高自然分娩率,具有重大作用。分析原因,椎管內阻滯麻醉時間提前至第一產程潛伏期,有效減輕了孕產婦痛感,改善了孕產婦分娩體驗,消除疼痛刺激對孕產婦身心的不良刺激,進而增強了孕產婦自然分娩信心,降低了剖宮分娩風險[9]。本文結果還發現,研究組麻醉后5 min、15 min、30 min、60 min的VAS疼痛評分低于常規組(P<0.05)。說明潛伏期椎管內阻滯麻醉鎮痛效果更佳。潛伏期宮縮逐步規律、加強,此時進行麻醉鎮痛可以有效減輕子宮劇烈收縮時帶來的痛感,不僅有助于孕產婦保留體力,避免體力過度消耗對產程進展的影響,而且在疼痛刺激減輕狀態下,還能夠有效穩定孕產婦身心狀態、生命體征[10]。
椎管內神經節阻滯麻醉能夠避免應激產物大量釋放而帶來的熱痛效應,進一步松弛了子宮動脈平滑肌,提高了胎盤血流量,降低了胎兒窘迫窒息風險。本文結果還發現,研究組新生兒出生后Apgar評分高于常規組(P<0.05)。說明潛伏期椎管內阻滯麻醉對新生兒預后的影響更加積極,有效提高了人口出生質量。
綜上,對于需要分娩鎮痛的孕產婦而言,潛伏期椎管內阻滯麻醉鎮痛效果更佳,能夠顯著加快產程進展,降低中轉剖宮率,提高新生兒預后質量,值得作為現代臨床產科首選。

