微創胸腔鏡下食管癌手術后生存及預后因素研究
高 洋
(中國人民解放軍陸軍第八十集團軍醫院心胸外科,山東 濰坊,261000)
食管癌發病率較高,食管癌的治療手段除了傳統的開胸術之外,還有近年來被臨床廣泛選擇使用的胸腔鏡技術[1-2]。作為微創技術的發展成果,胸腔鏡有手術創口小、恢復速度快等特點,能夠幫助食管癌患者在術后盡可能地降低不良反應的發生,減少感染源病菌的侵入,具有較為顯著的應用效果。但據研究報道,食管癌患者在接受胸腔鏡治療后生存及預后情況仍不夠理想[3-4]。為了提高食管癌手術患者的生存質量,在制訂治療或者預后方案時,需要對患者基礎情況和相關疾病資料進行全面分析,明確影響其術后生活質量不佳、存活周期較短的不利因素[5-6]。基于此,本研究選取2016年4月~2021年12月在中國人民解放軍陸軍第八十集團軍醫院接受了食管癌手術的患者,對其臨床資料進行整理和回顧性分析,用以探究在微創胸腔鏡下手術方式下影響患者術后生存及預后的因素。現將研究結果報告如下。
1 資料與方法
1.1 一般資料
回顧性分析2016年4月~2021年12月在中國人民解放軍陸軍第八十集團軍醫院接受過食管癌手術的患者臨床資料,按照患者所接受的手術方式差異,將其分為胸腔鏡組和開胸手術組,其中,胸腔鏡組346 例,開胸術組353 例。采用電話回訪的方式向患者和/或其家屬告知研究內容,并征得患者和/或其家屬同意,能夠參與本研究。本研究已獲得中國人民解放軍陸軍第八十集團軍醫院醫學倫理委員會批準。
1.2 納入與排除標準
納入標準:①術后存活期超過1年者;②病歷資料齊全者;③年齡≥18 歲者。
排除標準:①術后生存期不足1年者;②病歷缺失過多者;③術后隨訪信息(死亡病因和生存時期)不全者。
1.3 方法
入院后對患者實施監護,確保患者不會呼吸阻滯,適當調整其臥床體位,避免單個關節部位在長期保持單一姿勢后引發痙攣和靜脈栓塞。麻醉后,在患者的上肢腹部及肋骨之間確定切口范圍,開口,打開胸腔,觀察病變細胞是否有擴散和轉移,確定病變細胞的區域后,將病變及其相關組織切除,然后逐個清除病變的淋巴細胞,清除完畢后,縫合切口。行胸腔鏡手術者麻醉處理后,確定操作孔的范圍,打開其腹腔,觀察病灶是否存在病變細胞轉移和擴散的情況,確定病變區域,切除病變部位,使用靜脈弓采用推移方式,到達食管區域,將病變的淋巴進行清除,清除完畢后,從操作孔將該器具傳達至體內,接著將病變的食管部分切除,操作完畢取出儀器鉗和靜脈弓,關閉胸腔。手術后,考慮患者的進食困難,給予兩組患者營養支持。此外,為了避免其在術后出現切口感染以及并發癥等情況,常規抗感染處理。
在收集到患者的臨床一般資料和手術數據后,進行電話回訪,了解并記錄死亡患者的病因和生活習性,以及生存者的日常行為習慣和當前伴隨的基礎疾病、服藥種類。
1.4 觀察指標
①對比兩組患者術后的術中出血量、手術時長、淋巴結消除個數、配管時間、術后住院時間、術后并發癥以及不良反應和住院費用。②分別記錄接受了胸腔鏡和開胸手術治療的患者,在出院后2年和4年里的死亡和存活人數,并記錄死亡患者的原因,確定其是死于基礎疾病還是死于食管癌轉移和復發。③分析存活2年和4年者的一般資料,包括年齡、性別、工作情況、受教育程度、婚姻狀況、運動及抽煙頻率;對比兩組其手術數據,總結分析影響生存及預后的因素。
1.5 統計學分析
2 結果
2.1 兩組患者手術指標比較
胸腔鏡治療的患者術中出血量、手術時長、淋巴結消除個數、配管時間、術后住院時長、術后疼痛情況、術后并發癥、術后不良反應和住院費用情況明顯優于傳統治療組(P<0.05)。見表1。
表1 兩組患者手術指標比較 [(±s)/n(%)]
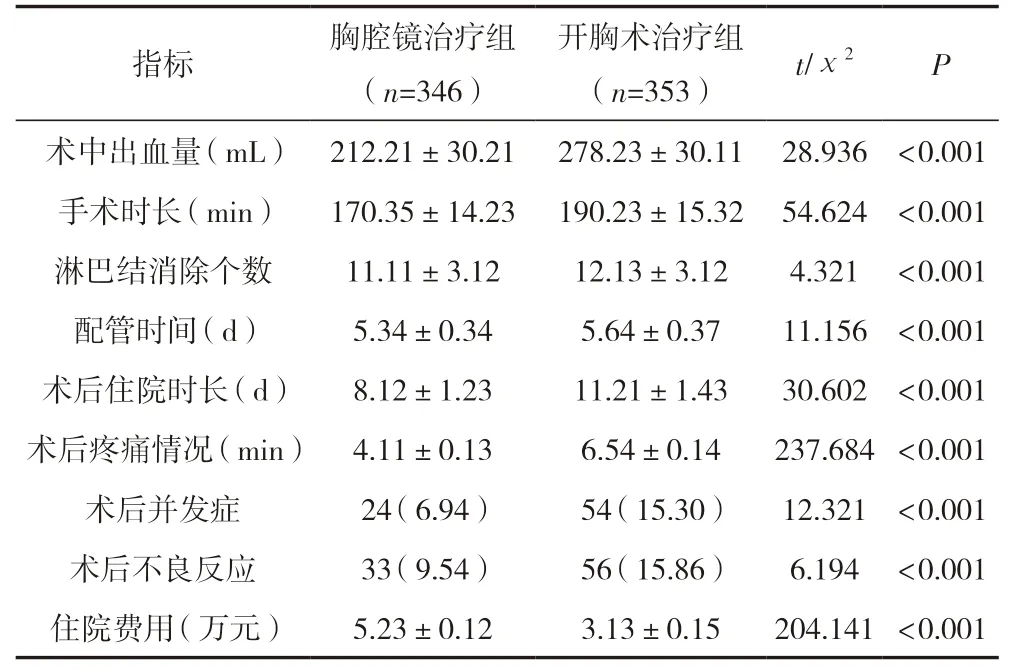
表1 兩組患者手術指標比較 [(±s)/n(%)]
指標胸腔鏡治療組(n=346)開胸術治療組(n=353)t/χ2P術中出血量(mL) 212.21±30.21 278.23±30.11 28.936 <0.001手術時長(min) 170.35±14.23 190.23±15.32 54.624 <0.001淋巴結消除個數11.11±3.1212.13±3.124.321 <0.001配管時間(d)5.34±0.345.64±0.3711.156 <0.001術后住院時長(d)8.12±1.2311.21±1.4330.602 <0.001術后疼痛情況(min) 4.11±0.136.54±0.14237.684 <0.001術后并發癥24(6.94)54(15.30) 12.321 <0.001術后不良反應33(9.54)56(15.86)6.194 <0.001住院費用(萬元)5.23±0.123.13±0.15204.141 <0.001
2.2 兩組患者出院后死亡人數和死亡原因情況
兩組患者出院后2年和4年里的死亡人數及死亡原因見表2。除了疾病復發和癌癥轉移之外,其他患者本身存在的基礎疾病也能導致其死亡,這些疾病包括高血壓、急性心梗、心律失常、冠心病、高血脂、肺癌和肝癌以及其他致死率和發病率較高的疾病。由表2可以直接看出,2年后,胸腔鏡組存活299 例、存活率為86.42%,死亡47 例、死亡率為13.58%;開胸術組存活303 例、存活率為85.84%,死亡50 例、死亡率為14.16%。4年后,胸腔鏡組存活203 例、存活率為58.67%,死亡143 例、死亡率為41.32%,開胸術組存活204 例、存活率為57.79%,死亡149 例、死亡率為42.21%。
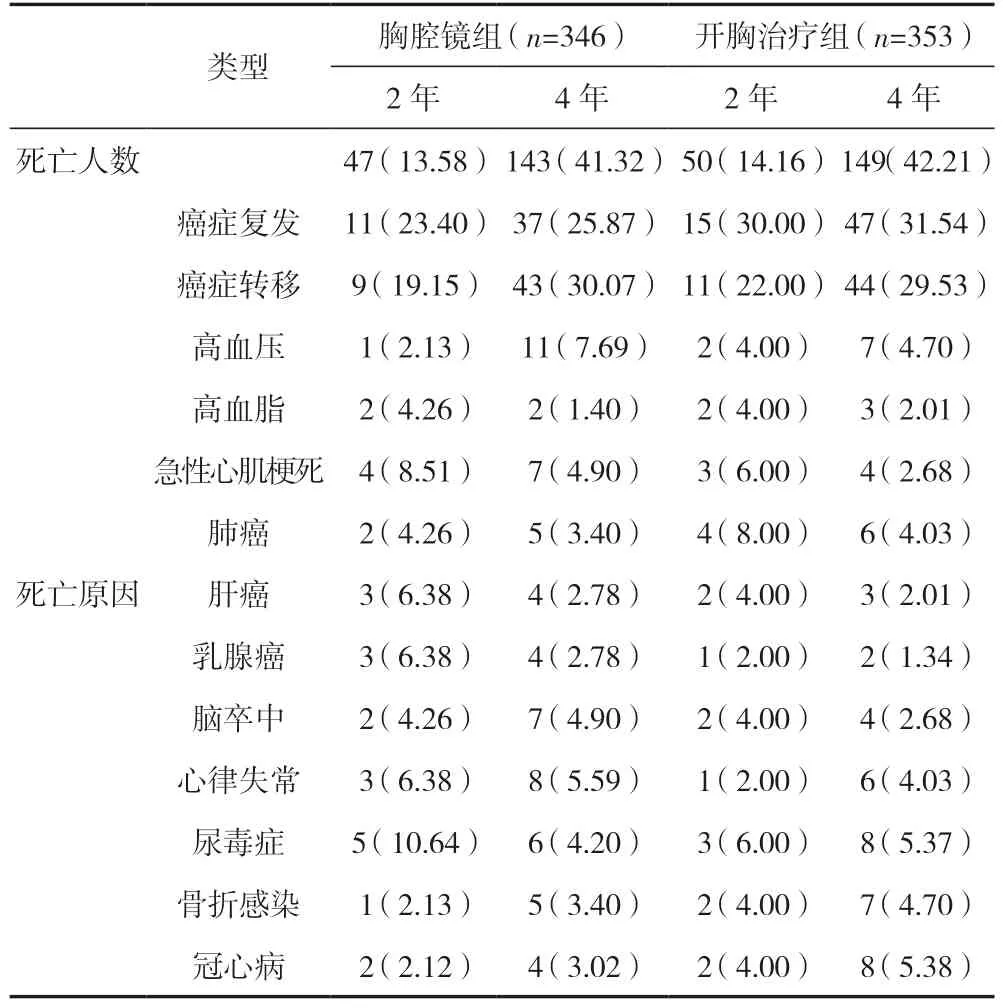
表2 兩組患者出院后死亡人數和死亡原因情況 [n(%)]
2.3 微創胸腔鏡下食管癌手術后患者生存及預后影響因素的單因素分析
將術后2年和4年存活的患者一般資料進行比較,年齡、運動、吸煙頻率、分化程度、淋巴是否出現轉移、腫瘤大小和是否接受輔助治療情況不同的微創胸腔鏡下食管癌手術后患者生存及預后的差異有統計學意義(P<0.05)。見表3。
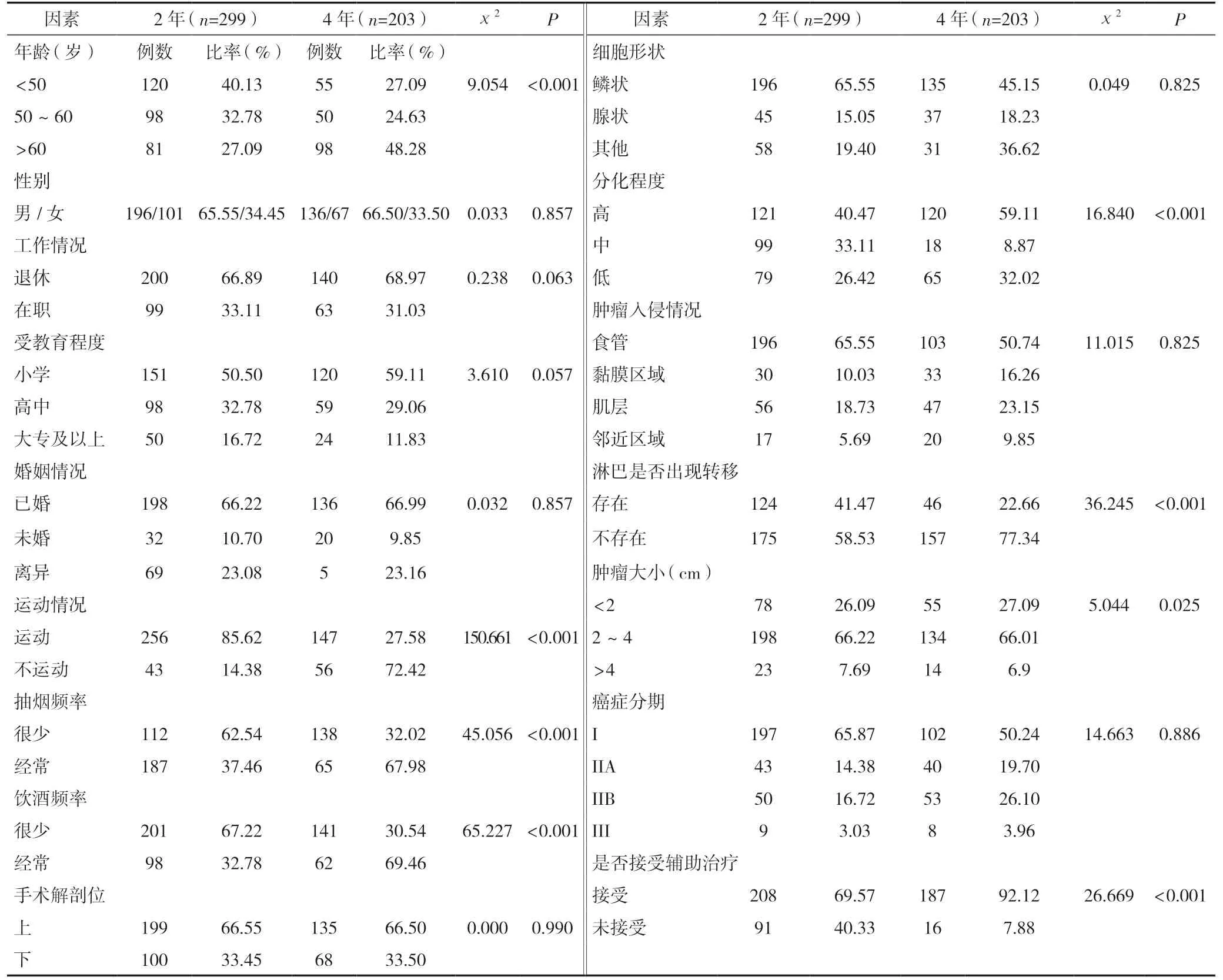
表3 微創胸腔鏡下食管癌手術后患者生存及預后影響因素的單因素分析 [n(%)]
2.4 微創胸腔鏡下食管癌手術后患者生存及預后影響因素的多因素分析
多因素分析結果見表4,年齡、不良習慣、淋巴是否出現轉移、腫瘤大小是影響微創胸腔鏡下食管癌手術后患者生存及預后的因素(P<0.05)。
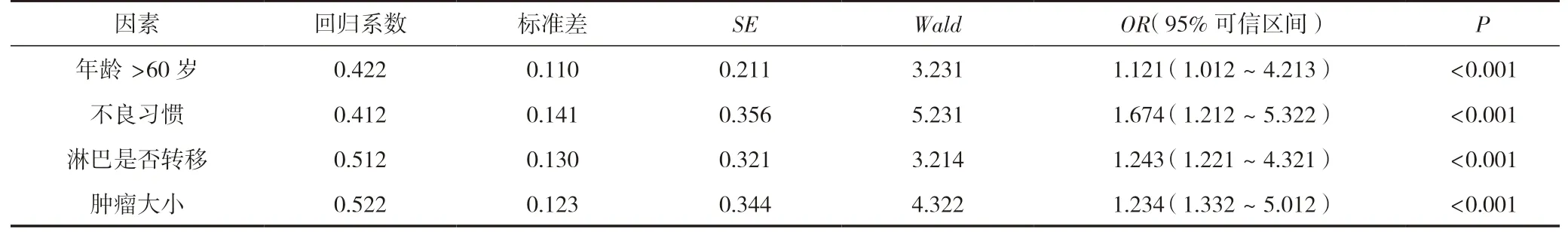
表4 微創胸腔鏡下食管癌手術后患者生存及預后影響因素的多因素分析
3 討論
食管癌患者早期并不會出現明顯癥狀,由于癥狀隱匿,導致大部分患者在確診食管癌時,病情已經比較嚴重,這給后續的治療和預后都增加了一定的難度[7-9]。食管癌患者的手術比較常用的是開胸術,該手術方法能夠準確地切除食管癌病灶,具有比較顯著的手術效果,但也存在著一定的局限,即手術的操作方式對患者的身體創傷較大,切口容易出現感染,在術后和恢復過程中,具有較高的不良反應發生率和并發癥發生率,影響其治療效果和康復進度。此外,在麻醉藥效過后,患者會感受到比較劇烈的疼痛感,這種疼痛感會影響患者的身心狀態,不利于恢復,且對于本身就存在其他諸如心臟病和腎衰竭等基礎疾病者而言,疼痛引發的連鎖反應還會導致其基礎疾病發作,預后不良[10]。隨著科技的進步,微創技術在我國得到了比較廣泛的運用,該技術原理下的胸腔鏡技術,因其有著手術切口小和患者疼痛感輕微的特點,被納入到食管癌手術治療方法選擇的行列中[11-12]。
回顧本研究中兩組患者的手術資料,與開胸術相比,胸腔鏡手術組患者的出血量更低、疼痛感受比較輕微、且術后并發癥和不良反應發生率均比較低,說明胸腔鏡具有一定的安全性和可觀的手術效果。但胸腔鏡手術組的淋巴結清除數量沒有開胸術清除數量多,分析差異原因,可能在于胸腔鏡技術存有一定的視野局限,手術過程中不能將患者所有的病變淋巴結均觀察到位。此外,對比接受胸腔鏡治療2年和4年后患者的存活和死亡情況,可以看出,患者的病死率呈上升趨勢。在該組346 例患者中,出院后2年,該組患者存活299 例,存活率為86.41%,出院后4年存活203 例,存活率為58.67%。調查其死亡原因,絕大部分患者都是死于癌癥的復發和轉移,另外一部分則死于其他疾病,比如高血壓、冠心病和肝癌等。再對存活了2年和4年的患者一般資料和疾病資料進行分析,可以看出,患者的年齡與病死率的高低存在著密切聯系,這可能是因為年齡較大者,其身體健康狀況在疾病的折磨下每況愈下,加之自身存在其他疾病,以及食管癌導致的進食障礙,使得其營養水平很難得到充分保證,恢復時間較長,恢復質量堪憂[12]。此外,不良生活習慣也會導致患者復發疾病,比如抽煙、不運動等,會降低預后生存質量,對其健康造成不利影響。再次分析疾病資料顯示,存活2年和存活4年的患者淋巴是否出現轉移、腫瘤大小也是影響生存及預后的因素。
綜上,通過對既往食管癌根治術患者的臨床資料進行分析總結可以得出,患者的年齡過大、腫瘤分化程度較高、自身的不良生活習慣是影響其術后生存周期的顯著因素。此外,為了能夠更加顯著地提高胸腔鏡手術的治療效果,臨床上可以在術后為患者增加輔助治療,以求盡可能徹底地清除殘留的病變淋巴,來提高其生存率和預后質量。但本研究所回顧的樣本量并不多,還需今后前瞻性的臨床研究給予證實。

