鼻內鏡聯合布地奈德與黏膜促排劑治療鼻竇炎鼻息肉的效果
李迎喜 羅 剛
(青島大學附屬威海市立第二醫院耳鼻喉科,山東 威海,264200)
臨床中鼻竇炎鼻息肉為耳鼻喉科較常見疾病。鼻竇炎指一個或多個鼻竇有炎癥出現,累及篩竇、蝶竇及上頜竇等,劃分為急性、慢性鼻竇炎兩種,據統計,此病在我國的患病率為6%~15%,分析病因尚未明確,可能與鼻腔鼻竇解剖學異常、變態反應、病毒及細菌感染等因素有關[1]。鼻息肉的臨床特征為:極度水腫的鼻黏膜在中鼻道有單發或多發息肉形成,據統計,此病在成年人群中的患病率為1%~4%,分析病因與中鼻道微環境、鼻腔纖毛運動障礙等因素有關[2]。患者患有上述兩種疾病后,極易表現為鼻塞、流涕、嗅覺障礙及發熱等臨床癥狀,若疾病持續進展,則引起支氣管炎、扁桃體炎等,影響患者日常生活,故應早期提供對癥治療。臨床治療鼻竇炎鼻息肉以鼻腔開放性手術為主,減輕患者不適程度、控制疾病進展,達到改善預后作用,但該術式具有創傷性大、并發癥多及恢復緩慢等缺陷,影響疾病恢復,臨床應用受限[3]。基于上述背景,本研究選擇2021年1月~2021年12月青島大學附屬威海市立第二醫院收治的200 例鼻竇炎鼻息肉患者為研究對象,分析聯合治療鼻竇炎鼻息肉的價值,匯報如下。
1 資料和方法
1.1 一般資料
選擇2021年1月~2021年12月青島大學附屬威海市立第二醫院收治的200 例鼻竇炎鼻息肉患者作為研究對象,按照隨機數表法分為對照組和試驗組,每組100 例。試驗組男58 例,女42 例;年齡22~59 歲,平均年齡(40.21±2.38)歲;病程1~8年,平均病程(4.23±1.15)年;經病史、內窺鏡檢查及鼻竇CT 掃描進行臨床分期:Ⅰ期45 例,Ⅱ期30 例,Ⅲ期25 例;癥狀表現:頭痛39 例,嗅覺下降42 例,流膿涕19 例。對照組男59 例,女41 例;年齡23~60 歲,平均年齡(40.54±2.45)歲;病程1~10年,平均病程(4.89±1.27)年;經病史、內窺鏡檢查及鼻竇CT 掃描進行臨床分期:Ⅰ期46例,Ⅱ期34 例,Ⅲ期20 例;癥狀表現:頭痛40 例,嗅覺下降30 例,流膿涕70 例。兩組患者一般資料比較,差異無統計學意義(P>0.05),有可比性。患者對研究知情同意并簽署知情同意書。本研究經青島大學附屬威海市立第二醫院醫學倫理委員會審核批準。
1.2 納入與排除標準
納入標準:①符合《鼻竇炎診療指南》[4]的診斷標準;②經臨床病情表現特征、鼻鏡及鼻竇CT 檢查確診為“鼻竇炎鼻息肉”者;③可耐受鼻腔開放手術及鼻內鏡手術者;④呈嗅覺下降、頭痛及流膿涕等表現者;⑤年齡20~60 歲、病程>1年者;⑥遵醫囑積極配合治療、治療依從性良好者;⑦有完整病例資料者。
排除標準:①心肝腎功能異常者;②伴萎縮性鼻炎、鼻腔真菌疾病者;③手術禁忌癥者;④先天性嗅覺障礙者;⑤急慢性感染、伴有內分泌疾病者;⑥顱腦外傷史或顱腦手術史者;⑦伴代謝性疾病、免疫性疾病者;⑧患有精神疾病者;⑨中途轉院者。
1.3 方法
對照組實施鼻內鏡手術。協助患者取仰臥位或坐位,給予全身麻醉后,對鼻黏膜采用腎上腺素、或者萘甲唑啉0.9%氯化鈉溶液紗條收縮,首先利用手術器械將鼻道、嗅裂區息肉摘除,并徹底切除其中的鼻甲外緣及息肉組織,將上頜竇、前后組篩竇開放,與患者疾病嚴重程度相結合,開放額竇或蝶竇,將竇內病變清除干凈,檢查若未殘留病變,則在術區填塞明膠海綿、凡士林紗條,檢查若無活動性出血情況、則手術結束。術后給予抗感染、黏膜收縮、消瘦、止血及定期沖洗等療法。
試驗組實施鼻內鏡手術聯合布地奈德與黏膜促排劑。術后初始給予256 ug/d 布地奈德鼻噴霧劑(生產企業:健喬信元醫藥生技股份有限公司,國藥準字:HC20181007,規格:64 ug×120 噴),晨間噴入1 次,每次每個鼻孔噴入128 ug,聯合單次口服0.3 g 桉檸蒎腸溶軟膠囊(生產企業:北京遠大九和藥業有限公司,國藥準字H20052401,規格:0.3 g×6 粒),3次/d。
兩組患者均持續用藥1 個月。
1.4 觀察指標
①臨床癥狀評分。參考《慢性鼻竇炎鼻息肉臨床分型分期及內窺鏡鼻竇手術療效評定標準》[5]評價兩組嗅覺障礙、疼痛、鼻塞及膿涕癥狀評分,各維度評分范圍0~3 分,0 分為無,1 分為輕度,2 分為中度,3 分為重度,得分越低越好。
②鼻腔情況。利用聲反射鼻腔測試系統記錄鼻腔最小橫截面面積-NMCA、鼻腔容積-NCV,根據系統相關說明完成操作。
③鼻氣道阻力。利用Master PF210 型前鼻測壓器測定,評定標準為總阻力值,通氣過度<0.19 kPa.s/L,通氣正常0.20~0.39 kPa.s/L,輕度閉塞0.40~1.26 kPa.s/L,中度閉塞1.27~3.0 kPa.s/L,重度閉塞>7.78 kPa.s/L,根據儀器說明操作[6]。
④嗅覺功能參考“CCCRC 嗅覺功能測試評分法[7]”,總分10 分,嗅覺正常>6 分,嗅覺輕微下降5~6 分,嗅覺中度下降4~5 分,嗅覺嚴重下降2~4 分,無嗅覺<2 分,得分越高越好。
⑤炎癥因子。采集兩組患者晨間空腹靜脈血3 mL,離心待檢,酶聯免疫吸附法(ELISA)檢測白介素-6(IL-6)、腫瘤壞死因子-α(TNF-α),免疫比濁法檢測超敏C 反應蛋白(hs-CRP),深圳晶美有限公司提供試劑盒,嚴格按試劑盒說明書操作[8]。
⑥臨床療效。參考《慢性鼻竇炎鼻息肉臨床分型喝內窺鏡鼻竇手術療效評價》[9],顯效:癥狀消退,鼻內鏡顯示鼻竇完全開放,鼻腔黏膜恢復、無膿性分泌物;有效:癥狀減緩,鼻內鏡顯示鼻竇開放良好,鼻腔黏膜基本恢復,膿性分泌物較少;無效:未達上述標準且病情加重,有效率=(顯效+有效)例數/總例數×100%。
⑦不良反應。記錄兩組出現頭暈頭痛、惡心嘔吐及胃腸道反應的例數。不良反應發生率=(頭暈頭痛+惡心嘔吐+胃腸道反應)例數/總例數×100%。
1.5 統計學分析
應用excel 表整理,SPSS 22.0 軟件分析,計量資料采用(±s)表示,行t 檢驗;計數資料采用[n(%)]表示,行χ2檢驗。P<0.05 為差異有統計學意義。
2 結果
2.1 兩組臨床癥狀評分比較
治療前,兩組臨床癥狀評分比較,差異無統計學意義(P>0.05);治療后,嗅覺障礙、疼痛、鼻塞及膿涕癥狀評分下降,且試驗組低于對照組,差異有統計學意義(P<0.05)。見表1。
表1 兩組臨床癥狀評分比較 (±s,分)
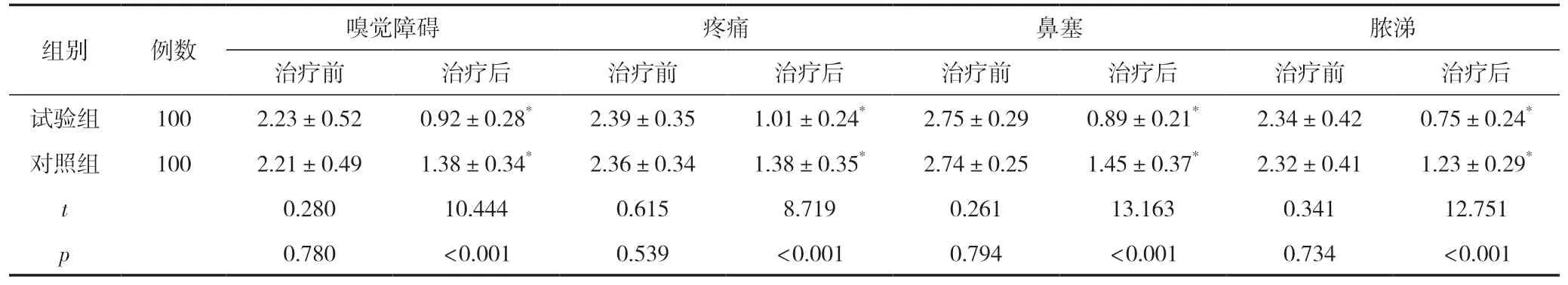
表1 兩組臨床癥狀評分比較 (±s,分)
注:與同組治療前對比,*P<0.05。
組別例數嗅覺障礙疼痛鼻塞膿涕治療前治療后治療前治療后治療前治療后治療前治療后試驗組1002.23±0.520.92±0.28*2.39±0.351.01±0.24*2.75±0.290.89±0.21*2.34±0.420.75±0.24*對照組1002.21±0.491.38±0.34*2.36±0.341.38±0.35*2.74±0.251.45±0.37*2.32±0.411.23±0.29*t 0.28010.4440.6158.7190.26113.1630.34112.751 p 0.780<0.0010.539<0.0010.794<0.0010.734<0.001
2.2 兩組鼻腔情況、鼻氣道阻力及嗅覺功能比較
治療前,兩組鼻腔情況、鼻氣道阻力及嗅覺功能比較,差異無統計學意義(P>0.05);治療后,兩組均NMCA、NCV 指標增加,鼻氣道阻力下降、嗅覺功能評分增加,且試驗組優于對照組,差異有統計學意義(P<0.05)。見表2。
表2 兩組鼻腔情況、鼻氣道阻力及嗅覺功能比較 (±s,分)
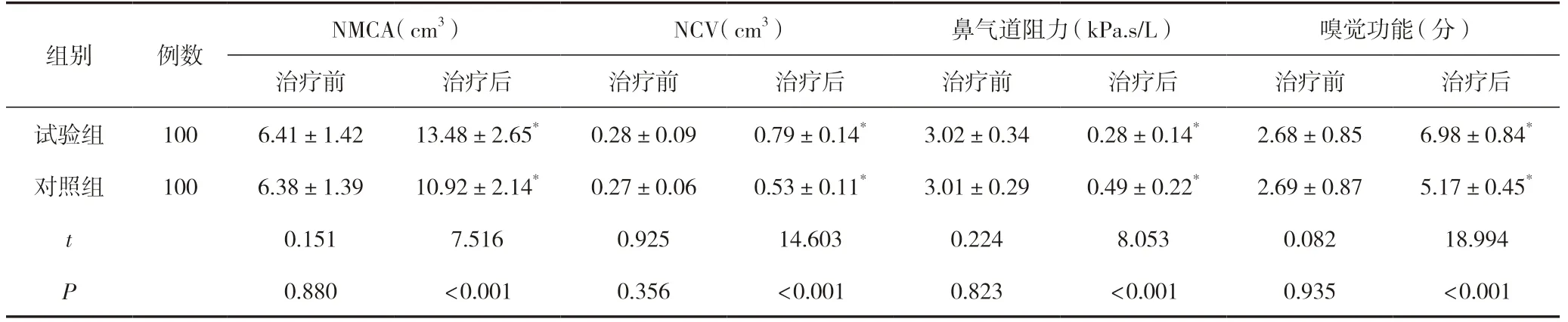
表2 兩組鼻腔情況、鼻氣道阻力及嗅覺功能比較 (±s,分)
注:與治療前同組比較,*P<0.05。
NMCA(cm3)NCV(cm3)鼻氣道阻力(kPa.s/L)嗅覺功能(分)治療前治療后治療前治療后治療前治療后治療前治療后試驗組 1006.41±1.4213.48±2.65*0.28±0.090.79±0.14*3.02±0.340.28±0.14*2.68±0.856.98±0.84*對照組 1006.38±1.3910.92±2.14*0.27±0.060.53±0.11*3.01±0.290.49±0.22*2.69±0.875.17±0.45*t 0.1517.5160.92514.6030.2248.0530.08218.994 P 0.880<0.0010.356<0.0010.823<0.0010.935<0.001組別例數
2.3 兩組炎癥因子比較
治療前,兩組炎癥因子比較,差異無統計學意義(P>0.05);治療后,兩組IL-6、TNF-α 及hs-CRP 指標均升高,但試驗組低于對照組,差異有統計學意義(P<0.05)。見表3。
表3 兩組炎癥因子比較 (±s)
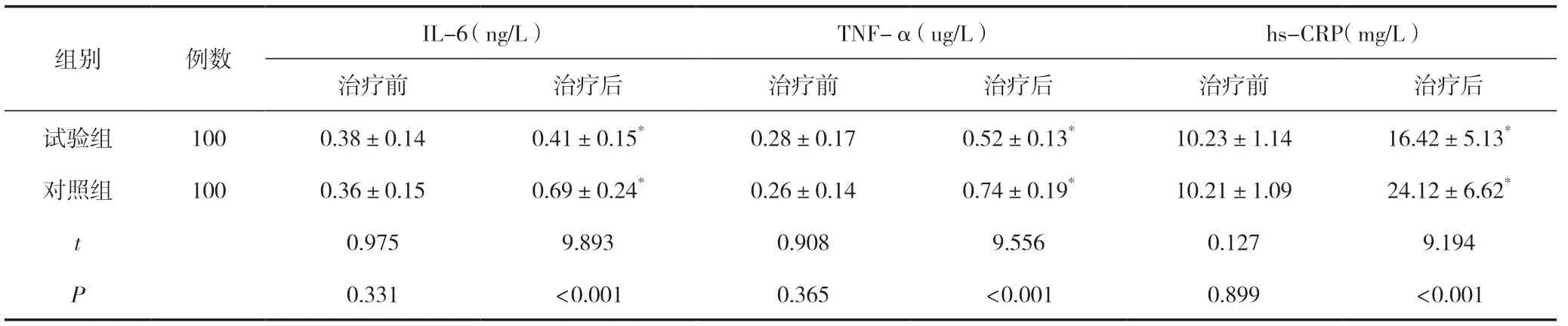
表3 兩組炎癥因子比較 (±s)
注:與治療前同組比較,*P<0.05。
IL-6(ng/L)TNF-α(ug/L)hs-CRP(mg/L)治療前治療后治療前治療后治療前治療后試驗組 1000.38±0.140.41±0.15*0.28±0.170.52±0.13*10.23±1.1416.42±5.13*對照組1000.36±0.150.69±0.24*0.26±0.140.74±0.19*10.21±1.0924.12±6.62*t 0.9759.8930.9089.5560.1279.194 P 0.331<0.0010.365<0.0010.899<0.001組別例數
2.4 兩組臨床療效比較
試驗組臨床有效率高于對照組,差異有統計學意義(P<0.05)。見表4。
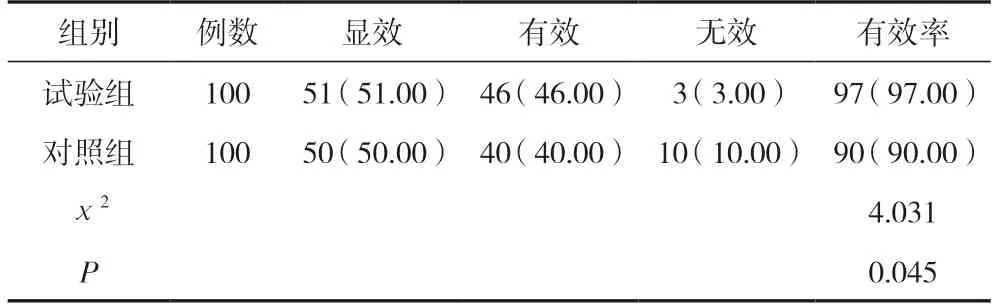
表4 兩組臨床療效比較 [n(%)]
2.5 兩組不良反應比較
試驗組不良反應發生率低于對照組,差異有統計學意義(P<0.05)。見表5。
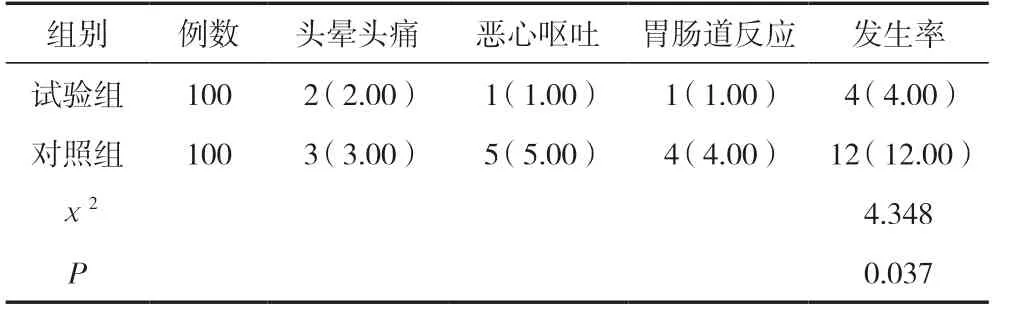
表5 兩組不良反應比較 [n(%)]
3 討論
竇炎鼻息肉為臨床常見疾病,病理機制為:機體長期有炎癥反應,導致鼻竇骨質增生、鼻腔黏膜萎縮等,增加哮喘、慢性支氣管炎等并發癥風險,且長期通氣障礙則導致機體缺氧、對心臟功能帶來不利影響[10-11]。目前,治療鼻竇炎鼻息肉以鼻腔開放手術為主,雖可切除病灶、控制病情發生,但該術式視野清晰度較低、增加手術操作難度及風險,不利于徹底清除鼻腔病灶,導致疾病復發,且該術式創傷性較強,易對人體鼻竇功能造成損害,對患者的嗅覺功能、通氣功能恢復帶來不同程度的影響,增加并發癥風險、臨床應用受限[12-13]。
本研究顯示,試驗組臨床癥狀評分低于對照組,差異有統計學意義(P<0.05)。試驗組鼻氣道阻力低于對照組,NMCA、NCV 指標及嗅覺功能評分高于對照組,差異均有統計學意義(P<0.05)。分析原因:患者因鼻塞、鼻氣道阻力增加等因素,引起嗅覺障礙,鼻內鏡手術可將術中視野擴大,清晰觀察鼻道內結構、病變組織,利于徹底清除病灶,改善鼻腔黏膜水腫及充血,避免術后疾病復發,且該術式可避免不必要的損傷(鼻腔、鼻竇解剖結構),保證患者身心狀態良好、促進疾病轉歸[14-15]。并且該術式為微創手術,有效改善鼻腔的通氣功能、鼻竇的引流功能,有效清除鼻竇炎性反應物質,減緩不適程度,彌補傳統手術不足,避免盲目性操作傷害患者的身體、可保證手術安全性,效果較理想,聯合治療可有效改善鼻通氣情況、嗅覺功能,保護其鼻腔生理結構、促進疾病早日康復[16]。試驗組IL-6、TNF-α 及hs-CRP 值低于對照組,差異有統計學意義(P<0.05)。分析原因:上述炎癥因子可直觀反映疾病嚴重程度,故聯合治療可減緩機體應激性,減少釋放炎癥因子、減輕炎癥程度,可達到改善預后作用。試驗組有效率高于對照組,不良反應發生率低于對照組,差異有統計學意義(P<0.05)。本研究有效率96.67%與黨金軍[1]文獻中有效率97.00%結果相似。
綜上所述,鼻竇炎鼻息肉患者行聯合治療可縮短療程、減緩不適程度,減輕炎癥、鼻氣道阻力,促進嗅覺功能恢復、達到預期手術效果,減少并發癥發生、促進疾病恢復,效果顯著。

