急性膽源性胰腺炎彩超診斷價值研究
程志娟
(內蒙古第三醫院彩超室,內蒙古 呼和浩特,010017)
急性膽源性胰腺炎為一種急腹癥,主要因為膽囊炎以及膽道結石等膽系疾病,使患者出現胰管梗阻,表現出胰液外溢、胰黏膜屏障受損、胰腺組織自我消化等[1]。急性胰腺炎與酒精攝入過多、膽系疾病存在相關性。而急性膽源性胰腺炎患者癥狀以腹痛、發熱、腹脹、惡心、嘔吐、黃疸為主,部分患者在嚴重情形下會表現出消化道出血以及休克等癥狀[2]。對此,針對胰腺炎在實施診斷期間,血、尿淀粉酶檢測獲得廣泛運用,但無法區分胰腺炎類型[3-4]。在影像學技術獲得快速發展的情形下,彩超檢查憑借快速、無創、安全等系列優勢,于臨床各類疾病診斷中獲得廣泛應用[5]。本研究選擇2020年2月~2022年4月內蒙古第三醫院收治的60 例疑似急性膽源性胰腺炎患者作為研究對象。旨在探討對急性膽源性胰腺炎患者實施彩超檢查診斷后獲得的臨床效果,現進行如下報告。
1 資料與方法
1.1 一般資料
選擇2020年2月~2022年4月內蒙古第三醫院收治的60 例疑似急性膽源性胰腺炎患者作為研究對象。男14 例,女46 例;年齡27~71 歲,平均年齡(58.33±2.27)歲。患者均表現出程度不同的惡心、上腹部疼痛、白細胞升高、嘔吐、尿淀粉酶升高、血清脂肪酶升高癥狀。患者以及家屬對研究知情同意,自愿簽署知情同意書。本研究經內蒙古第三醫院醫學倫理委員會審核批準。
1.2 納入與排除標準
納入標準:①對所有患者的一般資料查閱統計,無漏缺現象;②患者均表現出嘔吐、腹痛、惡心以及發熱等癥狀,體溫38~39.9 ℃;③患者心理狀態以及精神狀態均正常;④研究人員詳細記錄患者基本情況、急性膽源性胰腺炎形成原因以及脫落情況,完整保存相關數據,并完成檔案創建。
排除標準:①資料顯示缺失者;②存在腹部手術史者;③伴有精神疾病、腦出血、心肌梗死以及其他嚴重消化系統疾病者;④處于哺乳期或者妊娠期婦女;⑤表現出嚴重肝硬化腹水現象者;⑥診斷期間,出現嚴重不良事件,導致本研究無法順利開展者;⑦表現出系列體征或者相關癥狀,導致此次診斷研究受到影響,無法順利完成疾病診斷,并且難以準確獲得診斷結果者;⑧開展診斷工作期間,患者出現系列偏差現象,并且同實際相脫離程度極為顯著,導致研究人員配合程度均顯著降低,對于診斷人員提出的系列要求均不愿積極配合,無法順利開展疾病診斷試驗者;⑨中途退出研究者。
1.3 方法
均于診斷工作開展前,通過相關人員講述急性膽源性胰腺炎病癥知識、CT 檢查注意事項以及彩超檢查注意事項。所有患者均展開CT 檢查以及彩超檢查。在實施CT 檢查期間,主要利用16 排螺旋CT 掃描機完成。協助患者采取常規仰臥位,設定120 kV 電壓參數、2 mm 層距、3~5 mm 胰腺部位層厚。于T12位置展開掃描,直至患者L2水平位置。增強對比劑選擇100 mL 碘海醇。通過肘靜脈,選擇自動注射器實施注射,控制3~4 mL/s 速率。依據常規展開掃描檢查,安排不少于2 名專科醫師展開對應CT 掃描圖探討,對診斷結果展開分析。
在實施彩超檢查期間,主要利用西門子S2000 超聲診斷儀展開疾病診斷。選擇凸陣探頭,設定3~4.5 MHz 探頭頻率。在準備檢查前8 h,患者需要禁止飲食,協助患者采取坐臥位、仰臥位、側臥位以及坐位。在患者腰部、腹部以及背部放置探頭。采用多途徑完成對應掃查。明確胰腺形態、大小、內部回聲變化、邊界以及附近解剖關系。了解膽管、膽囊以及胰管是否出現擴張現象,觀察胰管內,是否表現出異常回聲情況。了解胰腺附近、腹部、胸部以及盆腔積液情況。最終對于聲像圖,安排2 名以上專科醫師展開對應分析,獲得診斷結果。胰腺增大標準:患者胰頭厚徑>3 cm;患者胰體以及胰尾厚徑>2 cm。依據病情狀況,合理對患者展開胸腹盆腔以及肝膽胰脾腎超聲隨訪檢查。通過體位改變、飲水以及探頭加壓等系列方法,提高胰腺圖像顯示率。
1.4 觀察指標
將ERCP 檢查作為本研究金標準,患者于臨床合理展開CT 檢查以及彩超檢查,觀察比較診斷效能,包括敏感度、特異度、準確性、陽性預測值以及陰性預測值;敏感度= 真陽性例數/(真陽性+假陰性)例數×100%;特異度= 真陰性例數/(假陽性+真陰性)例數×100%;準確性=(真陽性+真陰性)例數/總例數×100%;陽性預測值= 真陽性例數/(真陽性+假陽性)例數×100%;陰性預測值= 真陰性例數/(真陰性+假陰性)例數×100%。
1.5 統計學分析
2 結果
2.1 急性膽源性胰腺炎患者經彩超檢查以及 CT 檢查結果分析
所有急性膽源性胰腺炎患者經ERCP 檢查后,陽性患者50 例,陰性患者10 例;所有急性膽源性胰腺炎患者完成彩超檢查后,陽性患者49 例,陰性患者11 例;所有急性膽源性胰腺炎患者完成CT 檢查后,陽性患者40 例,陰性患者20 例。見表1。
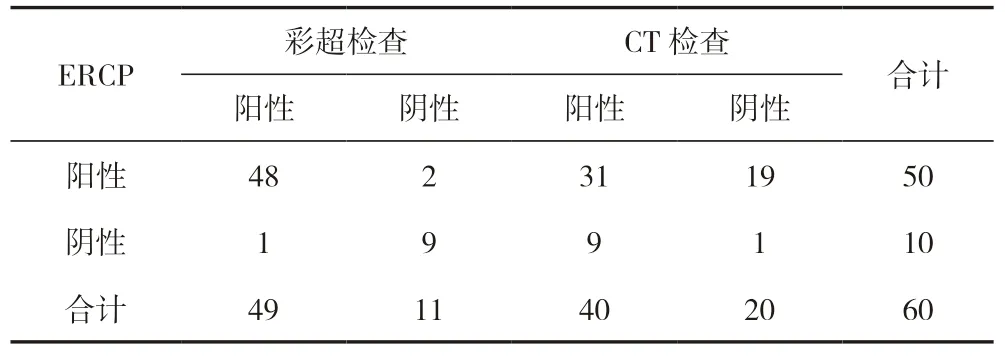
表1 急性膽源性胰腺炎患者經彩超檢查以及CT 檢查結果分析 [n(%)]
2.2 兩種檢查方法臨床診斷效能比較
彩超檢查急性膽源性胰腺炎患者診斷敏感度、特異度、準確性、陽性預測值、陰性預測值分別為96.00%(48/50)、90.00%(9/10)、95.00%(57/60)、97.96%(48/49)、81.82%(9/11);CT 檢查急性膽源性胰腺炎患者診斷敏感度、特異度、準確性、陽性預測值、陰性預測值分別為62.00%(31/50)、10.00%(1/10)、53.33%(32/60)、77.50%(31/40)、5.00%(1/20);彩超檢查急性膽源性胰腺炎診斷效能均較CT 檢查更高(P<0.05)。見表2。
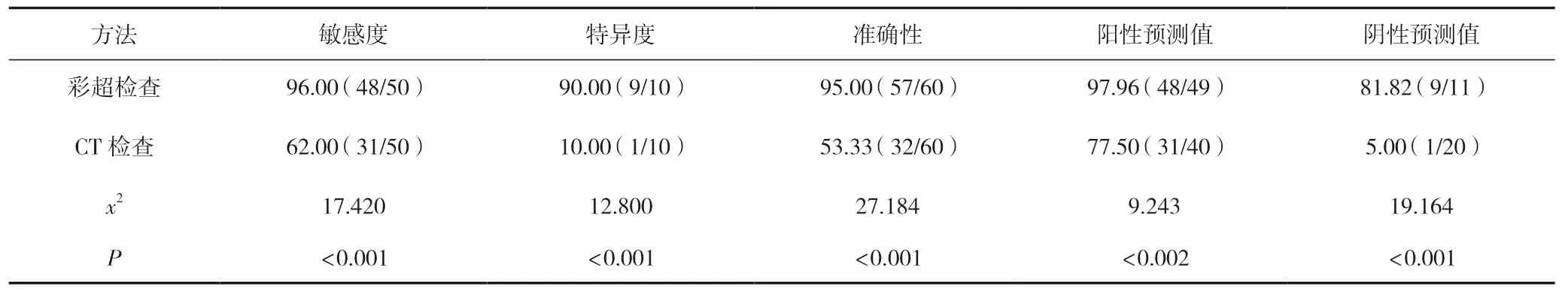
表2 兩種檢查方法診斷急性膽源性胰腺炎患者診斷效能臨床比較 [n(%)]
3 討論
患者在患有膽道疾病后,尤其患有膽道結石后,存在較高概率表現出急性胰腺炎情況。諸多急性胰腺炎由膽石癥以及膽囊炎導致,急性膽源性胰腺炎由于膽管疾病或者膽道結構異常等,導致患者出現胰管梗阻、胰液外溢、胰黏膜屏障損害以及胰腺組織自我消化。患者除表現出惡心嘔吐以及腹痛腹脹等癥狀之外,還會表現出黃疸以及膽絞痛等癥狀,對患者造成較大影響,及時展開疾病的針對性診斷以及治療,具有積極意義。
當前,臨床針對急性膽源性胰腺炎患者在實施診斷期間,以生化指標監測、體格檢查、MRI、CT 以及彩色多普勒超聲等方法較為常見[6-7]。對于表現出典型癥狀患者,可依據體格檢查結果完成對應診斷,但無法明確病變嚴重程度,難以對病變發展情況加以了解[8-9]。急性膽源性胰腺炎患者在實施實驗室檢查期間,往往表現出程度不同的中性粒細胞增多以及白細胞增多現象,患者血清脂肪酶以及血尿淀粉酶水平均有所升高,其可作為診斷依據[10-11]。但尿淀粉酶以及血清淀粉酶結果,其同急性胰腺炎病情輕重以及病程表現出不平行特點,從而無法為臨床治療提供有效依據[12-13]。CT 檢查具有一定輻射性,無法對病情變化進行實時監測。而MRI 檢查結石檢出率較低,檢查費用較高[14]。在急性膽源性胰腺炎患者診斷中,有效運用彩色多普勒超聲,不但能夠明確胰腺改變,而且可就胰腺周圍組織情況進行明確觀察,對膽系結石表現出較高檢出率,同生化指標以及體格檢查比較,具有更高準確率以及較高應用價值,為臨床治療方案提供依據。
本研究發現,彩超檢查急性膽源性胰腺炎診斷效能高于CT 檢查,差異有統計學意義(P<0.05)。與袁麗萍[15]的研究結論一致,分析急性膽源性胰腺炎患者的超聲圖像特征,患者胰腺表現出彌漫性腫大現象,內部組織表現為低回聲狀態,邊緣具有清晰輪廓,在胰腺組織附近呈現出程度不同的液性暗區,能夠發現腹腔積液征象。說明對急性膽源性胰腺炎患者實施CT 檢查,獲得影像較為清晰,并且其結果不會受到腹腔內氣體以及肥胖等因素影響,對于腹腔內各器官狀態可以清晰直觀觀察,從而對病情加以判斷[16]。由于實施檢查期間,需要注射對比劑,從而導致患者表現出系列不良反應。有效應用彩超檢查,可清晰顯示胰腺變化,對胰腺器官以及組織展開進一步觀察,可以有效明確膽系疾病,有效診斷有無急性膽源性胰腺炎,發揮彩超診斷的應用價值。
綜上所述,彩超檢查方式的有效應用,能夠顯著提高急性膽源性胰腺炎患者的診斷效能,值得臨床應用。

