人體成分分析在心力衰竭患者療效評價中的作用*
岳惠媛,曹昀堯,余丹陽,鄒曉霞
(重慶大學附屬沙坪壩醫院,重慶 400030)
心力衰竭(HF)是心臟疾病發展的終末階段,近年來,該疾病患病率在全球范圍內逐年增長,對人類生命和健康構成嚴重威脅[1]。水鈉潴留是HF患者的主要表現,而利尿劑則可緩解HF患者的液體潴留情況。在臨床應用中醫師主要根據患者臨床表現、體重、24 h液體出入量、B型利鈉肽水平、超聲心動圖評估患者用藥效果,但上述指標均會受人為因素或外界因素的影響,導致不能準確評估患者水鈉潴留情況[2]。人體成分分析儀(BIA)可對患者細胞內外水分進行精準評估,及時監測患者體液變化,從而對相關利尿藥物用量進行相應調整[3]。HF患者受靜脈淤滯的影響,胃腸道充血明顯,肝功能呈下降趨勢,可表現為惡心、嘔吐、食欲缺乏等;此外,HF使患者處于長期消耗狀態,在受多種影響因素下出現營養不良,對患者預后及轉歸均極為不利[4]。BIA具有無創、使用方便、經濟且不受主觀因素及炎性細胞因子的影響等優點,包含了多項人體營養指標,可為評估HF患者營養狀態提供精準的數據[5]。本研究對HF患者應用利尿治療,并在治療后應用BIA比較了治療前后體液分布及營養狀況的變化,現報道如下。
1 資料與方法
1.1資料
1.1.1一般資料 選取2021年1月至2022年4月本院收治的住院HF患者100例作為研究對象,其中男67例,女33例;年齡32~76歲,平均(46.98±4.87)歲;合并冠心病54例(54.0%),高血壓56例(56.0%),擴張性心肌病13例(13.0%),瓣膜性心臟病9例(9.0%);左心室射血分數低于40% 35例,40%~<50% 22例,≥50% 43例。
1.1.2納入標準 (1)根據患者心臟病史、相關臨床癥狀,以及體、肺循環淤血體征確診為HF;(2)符合《中國心力衰竭診斷和治療指南2014》相關臨床指標;(3)美國紐約心臟病學會心功能分級Ⅲ~Ⅳ級;(4)臨床資料完整;(5)生活能自理,且能配合醫護人員較好地完成臨床治療。
1.1.3排除標準 (1)有甲狀腺功能減退癥等代謝性疾病史;(2)治療前存在感染;(3)近6個月內有激素治療史;(4)合并其他臟器衰竭,如肝、腎、肺等;(5)合并惡性腫瘤,且預計生存期小于1年;(6)干預前因營養不良而產生營養不良性水腫。
1.2方法
1.2.1治療方法 根據患者自身病情情況選擇相應利尿劑,如呋塞米、螺內酯、氫氯噻嗪等,同時,根據患者具體情況聯合應用血管緊張素轉換酶抑制劑/血管緊張素Ⅱ受體拮抗劑、醛固酮受體拮抗劑、β-受體阻滯劑等藥物。
1.2.2檢測指標 采集患者入院次日晨空腹靜脈血,應用常規檢測儀監測血紅蛋白(Hb)、血漿清蛋白(ALB)等,應用全自動生化分析儀檢測前清蛋白(PA)、甘油三酯(TG)、總膽固醇(TC)等。
1.2.3人體成分分析 由臨床營養師通過BIA(INBODY S10,韓國Biospace有限公司)測定利尿治療前(入院治療第1天)和利尿治療后(HF糾正、體征消失或減輕,符合出院標準)細胞外液量(ECW)、細胞內液量(ICW)、全身總液量(TBW)、蛋白質含量、骨骼肌含量、體脂肪、身體細胞量(BCM)等,并計算ICW/TBW。測定前囑患者排空大、小便,至少維持監測姿勢10 min以上,測定時囑患者取坐位或臥位。告知患者在測量過程中嚴禁說話、活動、進食、輸血、輸液等。監測過程中囑患者雙上肢外展15°,下肢自然分開60°,將電極夾分別固定于雙側拇指、中指及足部,放置電極前應用95%乙醇輕輕擦拭皮膚,減少皮膚接觸電阻。在儀器中輸入患者性別、年齡、身高、體重等開始測量。由同一名醫師完成相關操作。
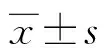
2 結 果
2.1治療前后營養狀況比較 100例患者利尿治療后Hb、ALB、PA、TG、TC均有所改善,但與治療前比較,差異均無統計學意義(P>0.05)。見表1。
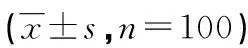
表1 治療前后營養狀況比較
2.2治療前后體液分布情況比較 100例患者利尿治療后ECW、TBW、ICW/TBW均呈下降趨勢,差異均有統計學意義(P<0.05);ICW、蛋白質含量、骨骼肌含量、體脂肪、BCM水平與治療前比較,差異均無統計學意義(P>0.05)。見表2。
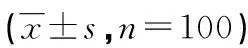
表2 治療前后體液分布情況比較
3 討 論
導致HF的因素多樣,多是由于心臟結構和(或)功能異常改變所致心室收縮和(或)舒張功能受損引起的復雜的臨床綜合征,臨床表現為呼吸困難、疲勞和液體潴留[6]。在人體體液的分布中ICW約占2/3,1/3為ECW,在健康狀態下ICW與ECW互相調節,維持內環境穩定,同時,協調細胞和組織器官的生理功能,且二者比例相對恒定[7]。HF患者全身或局部水腫最為常見,且水腫導致腹腔臟器淤血,導致患者出現納差、惡心、嘔吐等,從而進一步導致營養不良,加重病情進展,影響患者預后[8]。
BIA的生物電阻抗分析法是利用人體不同成分含水量不同而導電性能不同這一特點通過電阻抗進行測定,結合年齡、體重、身高、性別等數據計算ICW、ECW、TBW、去脂體重、ECW/TBW、TBW/去脂體重等[9-10]。多項人體成分分析研究證實,HF患者TBW、ECW存在明顯增高現象。通過準確測量ICW、ECW、ECW/TBW可及時發現無臨床表現的HF患者是否存在水分布異常,并根據其價值增加或減少利尿劑用量。
SCHAUBROECK等[7]進行了動物實驗,結果顯示,BIA測量的阻抗信號變化與左心房壓、左心室舒張末期容積、心室射血分數等心臟血流動力學參數緊密相關,據此推斷BIA有助于失代償期充血性HF患者的早期診斷。所以,本研究將BIA用于HF患者中,結果顯示,100例患者利尿治療后ECW、TBW、ICW/TBW均呈下降趨勢,差異均有統計學意義(P<0.05)。分析其原因:(1)利尿劑治療期間鈉排泄導致ECW滲透壓降低,而由于細胞膜的屏障效應,ICW溶質轉運滯后于ECW;(2)通過改善心肌代謝和補充營養,恢復細胞功能和細胞膜內外的水分調節能力,有助于調節體液的分布和含量[11]。
本研究結果還顯示,100例患者治療后ICW與治療前比較,差異無統計學意義(P>0.05)。分析其原因為HF患者治療時結構及功能就已發生了改變,如心肌細胞減少、心肌纖維化、心臟瓣膜改變等,心臟收縮和舒張功能不全,應用利尿劑雖可明顯改善HF患者癥狀,但心臟結構已存在異常,不能完全糾正水鈉潴留,所以,本研究結果顯示,HF患者在利尿治療后ICW未降至參考范圍內。且本研究HF患者以雙下肢水腫為主,分析其主要原因:(1)HF患者以全心衰竭為主;(2)下肢活動較少;(3)右心衰竭時靜脈系統淤血,血管內皮和骨骼肌處于缺氧狀態,小腿肌肉泵功能降低;(4)ALB水平低。因此,在HF患者的治療中確定ECW體積的最佳水平并使HF患者保持在該水平是主要液體管理的目標[12]。有研究對159例因急性心源性肺水腫入院的患者進行了6個月的觀察,隨機分為HF組、病例管理組、ECW指導的病例管理組,通過比較發現,HF患者出院前ECW每升高0.001,HF相關事件發生率增加6%,但以ECW指導疾病管理則可降低這一風險[13]。
在營養方面,人體成分分析可確定蛋白質含量和骨骼肌含量,并根據測量值判斷HF患者是否存在蛋白質缺乏和骨骼肌減少。如蛋白質含量不足,骨骼肌含量降低,必須及時補充蛋白質,并盡快給予營養支持。有研究表明,高蛋白飲食有助于緩解HF患者癥狀,提高存活率[14]。也有研究表明,增加蛋白質攝入可能有益于患者,但未對蛋白質攝入量提供參考建議。本研究結果顯示,100例患者利尿治療后蛋白質含量、骨骼肌含量、體脂肪、Hb、ALB、PA、TG、TC均有所改善,但與治療前比較,差異均無統計學意義(P>0.05),提示利尿劑在短時間內對HF患者的營養狀況無較大影響[15]。
總之,合理使用利尿劑是治療HF患者取得成功的關鍵之一,且人體組成與健康密切相關。應用人體成分分析及時監測HF患者體液變化情況,并通過評估瘀滯液體的體積和分布情況,從而確定患者的超濾量,指導利尿藥物用量的調整,為療效和評估預后提供了基礎。此外,若HF患者同時合并肝病,應用 BIA 可排除腹水等體重增加對測量數據的影響[16]。
有臨床研究表明,通過聯合測量BIA和B型利鈉肽有助于急性失代償性HF患者獲得足夠的液體平衡狀態,并可用于驅動定制的治療,使臨床醫師能識別高危患者,并可能降低液體管理策略導致的并發癥發生率[17]。但目前應用BIA指導HF患者的治療相關研究較少見,尚有待于進一步開展更深入的研究。

