左甲狀腺素聯(lián)合131I治療甲狀腺功能亢進(jìn)癥的臨床研究
張學(xué)敏,張高潮,宋晏,馮昭,劉佳楹,陳正福
(三二〇一醫(yī)院核醫(yī)學(xué)科,陜西 漢中 723000)
甲狀腺功能亢進(jìn)癥高發(fā)于女性,患者以消瘦、食欲亢進(jìn)、甲狀腺腫大等為主要表現(xiàn),同時伴隨眼部綜合征、心力衰竭等多種并發(fā)癥,更有甚者出現(xiàn)甲狀腺危象[1-2]。彌漫性甲狀腺腫(Graves病)是引發(fā)甲亢的主要原因,約占總發(fā)病率的80%[3]。臨床治療甲亢以糾正代謝紊亂、緩解甲狀腺亢進(jìn)為基本原則,多采用131I、抗甲狀腺藥物及手術(shù)干預(yù),其中131I主要適用于甲狀腺腫大Ⅱ度以上患者,抗甲狀腺藥物主要適用于輕中度甲亢患者[4]。近年來多項研究指出,左甲狀腺素輔助治療可明顯提高甲亢的臨床療效。如,江巍等[5]證明給予68例甲亢患者小劑量131I及左甲狀腺素聯(lián)合治療,可有效降低甲狀腺自身抗體水平;李靜[6]發(fā)現(xiàn)與甲硫咪唑單一治療相比,左甲狀腺素聯(lián)合治療兒童甲亢的消腫效果更明顯。為探究更多甲亢患者的治療可能性,本研究擬分析左甲狀腺素聯(lián)合131I的干預(yù)效果。
1 資料與方法
1.1 一般資料
回顧性分析2018年3月至2021年3月三二〇一醫(yī)院收治的334例甲亢患者的臨床資料,依據(jù)治療方式不同分為觀察組和對照組,每組均納入167例患者。納入標(biāo)準(zhǔn):(1)經(jīng)臨床超聲、血液生化等檢查確診,并符合《內(nèi)科學(xué)》[7]中甲亢的診斷標(biāo)準(zhǔn):高代謝癥狀及體征、甲狀腺腫大、血清促甲狀腺激素(thyroid stimulating hormone,TSH)水平降低、甲狀腺激素水平升高;(2)年齡45~75歲,入組前未接受抗甲狀腺類藥物、放射碘及相關(guān)外科手術(shù)治療者;(3)臨床資料完整者。排除標(biāo)準(zhǔn):(1)131I及左甲狀腺素過敏者;(2)合并骨質(zhì)疏松癥、血液疾病及惡性腫瘤者;(3)合并其他甲狀腺疾病或因其他疾病引發(fā)甲亢者;(4)服用免疫抑制劑或影響鈣磷代謝的藥物者。兩組一般資料比較,差異無統(tǒng)計學(xué)意義(P>0.05)。見表1。
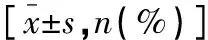
表1 兩組一般資料比較
1.2 方法
1.2.1 對照組 患者接受甲亢常規(guī)治療及131I干預(yù)。患者入組后均采用常規(guī)抗感染、補鈣、鎮(zhèn)靜安神治療,叮囑患者注意休息,避免情緒激動,低碘飲食,注意補充維生素,少食刺激性食物;碘(131I)化鈉口服液空腹口服,服用劑量=[甲狀腺重量(g)×(每克甲狀腺計劃量)]/24 h碘攝入量;連續(xù)給藥3個月。
1.2.2 觀察組 患者在對照組的基礎(chǔ)上接受左甲狀腺素鈉片聯(lián)合治療。常規(guī)治療及131I用法用量同對照組;同時接受德國默克Merck KGaA公司左甲狀腺素鈉片口服治療,起始劑量為12.5 μg/d,第2周增加至25 μg/d,連續(xù)給藥3個月;治療過程中密切關(guān)注患者是否出現(xiàn)心律不齊、胸悶等不良反應(yīng),及時處理。
1.3 觀察指標(biāo)
(1)比較兩組患者治療前及治療后的血清甲狀腺激素水平、甲亢相關(guān)蛋白及抗體水平、血脂水平:兩組患者于治療前后留取清晨空腹外周靜脈血,高速離心,留取上層血清,采用Maglumi 2000全自動化學(xué)發(fā)光免疫分析儀,以免疫化學(xué)發(fā)光法檢測甲狀腺球蛋白抗體(anti-thyroglobulinantibodies,TgAb)、甲狀腺球蛋白(thyroglobulin,Tg)、甲狀腺過氧化物酶抗體(thyroid peroxidase antibody,TPOAb)、TSH、游離三碘甲狀腺原氨酸(free triiodothyronine 3,F(xiàn)T3)、游離四碘甲狀腺素(free triiodothyronine 4,F(xiàn)T4)水平;采用全自動化學(xué)分析儀檢測總膽固醇(total cholesterol,TC)、高密度脂蛋白膽固醇(high density liptein cholesterol,HDL-C)、低密度脂蛋白膽固醇(low density liptein cholesterol,LDL-C)水平;(2)甲狀腺體積:采用彩色多普勒超聲檢測儀檢測兩組治療前及治療后的甲狀腺長、寬、厚,并計算甲狀腺體積;(3)記錄兩組用藥期間肝損傷、皮膚過敏、繼發(fā)甲減等不良反應(yīng)發(fā)生情況。
1.4 統(tǒng)計學(xué)分析
2 結(jié)果
2.1 兩組患者治療前后血清甲狀腺激素水平比較
觀察組治療后的血清TSH水平高于同組治療前及對照組(P<0.05),血清FT3、FT4水平低于同組治療前及對照組(P<0.05)。見表2。
2.2 兩組患者治療前后甲狀腺體積比較
觀察組治療前的甲狀腺體積為(19.78±5.42)cm3,治療后的甲狀腺體積為(9.21±2.03)cm3;對照組治療前的甲狀腺體積為(19.82±5.64)cm3,治療后的甲狀腺體積為(10.64±2.52)cm3;觀察組治療后的甲狀腺體積小于對照組(t=5.711,P<0.05)。
2.3 兩組患者治療前后甲亢相關(guān)蛋白及抗體水平比較
觀察組治療后的血清TPOAb、TgAb、Tg水平低于同組治療前及對照組(P<0.05)。見表3。
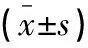
表2 兩組患者治療前后血清甲狀腺激素水平
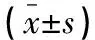
表3 兩組患者治療前后甲亢相關(guān)蛋白及抗體水平
2.4 兩組治療前后血脂水平比較
治療前,兩組血清TC、HDL-C、LDL-C水平比較,差異無統(tǒng)計學(xué)意義(P>0.05);治療后,觀察組血清HDL-C水平高于同組治療前及對照組(P<0.05),血清TC、LDL-C水平低于同組治療前及對照組(P<0.05)。見表4。
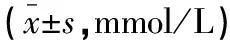
表4 兩組治療前后血脂水平
2.5 兩組治療期間不良反應(yīng)發(fā)生情況比較
觀察組治療期間皮膚過敏5例,肝功能損傷3例,白細(xì)胞減少兩例,心律不齊3例,頭痛兩例,其他6例,總不良反應(yīng)發(fā)生率為12.57% (21/167);對照組皮膚過敏3例,肝功能損傷兩例,惡心5例,繼發(fā)甲減3例,白細(xì)胞減少1例,其他4例,總不良反應(yīng)發(fā)生率為10.78% (18/167);兩組治療期間不良反應(yīng)發(fā)生率比較,差異無統(tǒng)計學(xué)意義(χ2=0.261,P>0.05)。
3 討論
甲亢是由甲狀腺激素分泌異常引發(fā)的代謝亢進(jìn)及交感神經(jīng)興奮的內(nèi)分泌疾病,機體甲狀腺激素的分泌水平受垂體、下丘腦等多種反饋機制的調(diào)節(jié),當(dāng)分泌過多時,可誘發(fā)甲亢[8]。131I治療甲亢效果明確、復(fù)發(fā)少、費用低,該療法可通過甲狀腺的碘攝取能力及β射線,以抑制甲狀腺素的分泌,從而改善甲狀腺功能,控制疾病進(jìn)展[9]。131I治療不會增加白血病、腫瘤等疾病發(fā)生率[10]。但部分患者接受131I治療后易出現(xiàn)甲狀腺功能減退及甲狀腺相關(guān)性眼病等不良反應(yīng),應(yīng)重視臨床隨訪,及時處理并發(fā)癥[11]。本研究給予甲亢患者左甲狀腺素聯(lián)合131I療法,獲得良好干預(yù)效果,為甲亢的臨床治療提供新思路。
本研究發(fā)現(xiàn)左甲狀腺素聯(lián)合131I治療在改善甲狀腺激素水平方面顯著優(yōu)于131I單獨治療,觀察組患者治療后的血清TSH、FT3、FT4水平較對照組明顯改善。血清TSH、FT3、FT4水平是診斷甲狀腺疾病及評估患者預(yù)后的重要指標(biāo)[12-13]。左甲狀腺素鈉片口服后主要在小腸上端被吸收,在機體中轉(zhuǎn)化為三碘甲狀腺素,通過與相關(guān)受體結(jié)合調(diào)節(jié)垂體-甲狀腺軸,以改善甲亢癥狀,與甲狀腺片相較,左甲狀腺素鈉片的生物活性更高,起效穩(wěn)定性好,常用于甲亢的輔助治療[14]。Tg主要由甲狀腺濾泡上皮細(xì)胞分泌,生理狀態(tài)下,其水平由甲狀腺大小決定,當(dāng)機體Tg水平減退時提示甲狀腺功能受損[15]。TgAb及TPOAb是診斷及評估甲狀腺疾病的標(biāo)志物,TPOAb可催化甲狀腺激素,引起甲狀腺組織損傷,TgAb本身無破壞作用,但其與Tg結(jié)合后作用于Fc受體,起到破壞甲狀腺細(xì)胞的作用[16]。本研究顯示觀察組患者治療后的TPOAb、TgAb、Tg水平及甲狀腺體積顯著低于對照組,左甲狀腺素聯(lián)合131I治療甲亢可有效保護(hù)甲狀腺功能。
本研究中,兩組患者治療后的血清HDL-C、TC、LDL-C水平較治療前明顯改善,且以觀察組較為顯著,與劉義粉等[17]研究結(jié)論基本一致,證明左甲狀腺素可調(diào)節(jié)血脂,改善代謝,分析原因可能與左甲狀腺素可誘導(dǎo)特殊酶系的新生蛋白質(zhì)的合成,調(diào)節(jié)機體蛋白質(zhì)、脂肪、無機鹽等代謝平衡的作用相關(guān)。此外,本研究還表明觀察組皮膚過敏、肝功能損傷、心律不齊等不良反應(yīng)發(fā)生率為12.57% (21/167),對照組繼發(fā)甲減、白細(xì)胞減少等不良反應(yīng)發(fā)生率為10.78% (18/167),組間比較,差異無統(tǒng)計學(xué)意義,提示左甲狀腺素治療甲亢,安全性高,具有良好的臨床應(yīng)用基礎(chǔ)。
綜上,左甲狀腺素聯(lián)合131I治療甲亢療效確切,安全性高。該療法可有效控制甲狀腺腫大,調(diào)節(jié)血脂及甲狀腺激素水平,降低血清TPOAb、TgAb、Tg水平,保護(hù)甲狀腺功能。
- 川北醫(yī)學(xué)院學(xué)報的其它文章
- 術(shù)前治療性溝通對人工耳蝸術(shù)患兒配合度、家屬焦慮抑郁情緒及應(yīng)對能力的影響
- 人格特征、應(yīng)對方式和保護(hù)動機對老年良性前列腺增生患者服藥依從性的影響
- 鎮(zhèn)痛護(hù)理對腰椎間盤突出伴神經(jīng)壓迫癥狀患者術(shù)后神經(jīng)功能恢復(fù)質(zhì)量的影響
- HER2陽性乳腺癌新輔助化療療效的影響因素及列線圖預(yù)測模型建立
- 紫杉醇3周給藥聯(lián)合順鉑化療對非小細(xì)胞肺癌患者miR-564、miR-219表達(dá)及預(yù)后的影響
- 羥考酮復(fù)合舒芬太尼對腹腔鏡胃癌手術(shù)患者鎮(zhèn)痛效果、蘇醒質(zhì)量及免疫應(yīng)答的影響

