補陽還五湯聯合脛骨橫向骨搬運術對糖尿病足的臨床療效
駱新波 陳寅欽 江永富 左海梅 王山林
(南方醫院太和分院骨科 廣州 510400)
糖尿病足(diabetic foot, DF)是糖尿病常見的并發癥,患者臨床主要表現為下肢感覺異常、足潰瘍、壞疽、疼痛、感染等,若不及時治療,可能導致患者截肢等后果[1]。資料表明,目前全球糖尿病患者高達2.5億,且患病人數逐年上升,50%的糖尿病患者合并有不同程度的DF[2]。DF嚴重危害患者的身心健康。據統計,我國DF的發病率高達8.1%[3],DF患者截肢率高達19.03%,其中大截肢2.14%[4],DF截肢患者的死亡率高達22%[5]。對于DF的治療,臨床常采用保守治療和手術治療,保守治療包括控制感染、控制血糖、高壓氧治療、負壓治療等,手術治療主要以清除壞死組織、潰瘍創面修復等為目的[6]。脛骨橫向骨搬運術(tibial transverse transport,TTT)是臨床治療DF重要的方法,TTT可以有效誘導DF患者下肢微血管再生,促進潰瘍面愈合,降低患者截肢的風險[7]。雖然TTT對DF患者具有一定的療效,但目前將中醫藥療法與TTT相結合的方法相對匱乏。鑒于此,本研究根據中醫“益氣活血化瘀”理論,在TTT的基礎上聯合補陽還五湯治療,現將結果報告如下。
1 對象與方法
1.1 研究對象
選取2019年7月—2021年7月南方醫科大學第一附屬醫院(太和分院)就診的DF患者60例,按照簡單隨機數字法,將患者隨機分為對照組(n=30)和觀察組(n=30)。對照組:男性16例,女性14例;年齡42~79歲,平均(62.33±4.74)歲;病程1~14年,平均(5.74±0.79)年;餐后血糖(13.89±1.09)mmol/L,空腹血糖(9.01±0.64)mmol/L。觀察組:男性17例,女性13例;年齡42~81歲,平均(62.92±5.01)歲;病程1~14年,平均(5.61±0.73)年;餐后血糖(14.01±1.17)mmol/L,空腹血糖(9.17±0.67)mmol/L。兩組患者在性別、年齡、病程、餐后血糖、空腹血糖等一般資料比較差異無統計學意義,具有可比性(P>0.05)。本研究符合赫爾辛基宣言醫學倫理的要求,并經我院醫學倫理委員會批準同意。
1.2 診斷標準
參照《脛骨橫向骨搬移技術治療糖尿病足的專家共識(2020)》[8]、《國際糖尿病足疾病預防和管理指南2019》[9]、《中國2型糖尿病防治指南(2020年版)》[10]及《多學科合作下糖尿病足防治專家共識(2020版)》[11]中相關的標準進行診斷。主要有:①患者空腹血糖≥7.0 mmol/L或任意血糖≥11.1 mmol/L;②經影像學檢查,患者下肢有明顯的血管閉塞或狹窄;③患者靜息踝肱比(ankle brachial index, ABI)≤0.90;④患者運動過程中下肢有明顯的不適感(蟻行感以及步態不穩等);⑤有的患者患肢疼痛、肌肉萎縮,患足皮膚蒼白且彈性變差,間歇性跛行。以上5點均符合的患者即可診斷為DF。
中醫診斷參照《中西醫結合防治糖尿病足中國專家共識》[12]中的標準,即患者被中醫診斷為氣虛血瘀證,其臨床表現為神疲、乏力、少氣懶言,患肢麻木疼痛夜間尤甚,對溫度以及壓力等感覺異常,舌質淡有瘀斑,苔薄白,脈弦而細或脈澀。
1.3 納入與排除標準
納入標準:①患者經診斷確診為DF;②患者糖尿病足Wagner分級為2~4級;③有明顯的TTT手術指征;④患者知情同意,自愿參與本研究,符合醫學倫理的相關要求;⑤患者能接受本研究相關的治療方案并堅持到療程結束。
排除標準:①患者有TTT手術禁忌證或不同意接受TTT手術治療者;②中途退出本研究者;③近期接受可能影響本研究結果準確的其他治療者;④出現嚴重的不良反應或并發癥,須改變治療方案者;⑤不適合服用補陽還五湯者。
1.4 方法
兩組患者均給以清創+TTT手術治療,治療期間均控制血糖與血壓、營養支持、控制感染等對癥治療。TTT手術治療:在患側脛骨內側中段平坦處開一個2 cm×8 cm 矩形骨窗,安裝外固定架,以每天1 mm的速度分16次向外牽拉,共向外牽拉21 d,維持原位3 d后復查X線片并開始反方向同等速度牽拉直至骨窗恢復原位,創面常規換藥處理,術后嚴格降糖及抗感染治療。觀察組在對照組的基礎上,根據中醫“益氣活血化瘀”理論給以補陽還五湯加減治療。基礎方:生黃芪60 g,當歸、地龍、赤芍、川芎、桃仁各10 g,紅花6 g。隨癥加減:陰虛明顯者加生地12 g、川麥冬6 g;陽虛者加桂枝6 g、制附子3 g;疼痛明顯者加蜈蚣1條,延胡索12 g。每日1劑,水煎服,每次200 mL,早晚各1次,口服,患者于術后第2天開始服用,連續服藥6周。
1.5 觀察指標
比較兩組患者的臨床療效,術后不同時間疼痛評分、治療前后(手術前及術后6周)血清生化指標、治療前后下肢動脈血流動力學以及中醫癥候積分的改善效果。①疼痛評分,采用視覺模擬評分法(visual analogue scale, VAS)比較患者術前、術后1周、術后3周和術后6周的疼痛評分。VAS總分10分,分數越高,疼痛越嚴重。②下肢動脈血流動力學比較,患者治療前后行雙下肢計算機斷層掃描血管造影(computed tomography angiography, CTA)檢查,并記錄血流速度;患者治療前后行雙下肢動脈血管彩超檢查,比較治療前后患者患肢動脈管腔的變化。③血清生化指標,取靜脈血,用酶聯免疫吸附法測定血清中血管內皮生長因子(vascular endothelial growth factor, VEGF)、堿性成纖維細胞生長因子(basic fibroblast growth factor, bFGF)水平。④中醫癥候積分,中醫癥候積分包括肢體疼痛(評分0~6分,0分=無疼痛,6分=持續性疼痛,分數越高,疼痛越嚴重)、肢體麻木(評分0~6分,0分=無癥狀,6分=持續麻木,分數越高,麻木情況越嚴重)、感覺異常(評分0~6分,0分=正常,6分=持續嚴重的感覺減退或者消失)、肢體肌肉(評分0~6分,0分=正常,6分=肌肉萎縮甚至潰爛,分數越高肌肉萎縮越嚴重)、間歇跛行(評分0~6分,0分=持續正常行走1 km以上,2分=輕微疼痛,可持續行走500 m以上,4分=疼痛明顯,可持續行走300 m以上,6分=疼痛難以忍受,持續行走不足300 m)5個項目,總分30分,分數越高表示患者病情越嚴重。
療效評價標準:療效分為顯效、有效和無效。顯效:患者患肢疼痛、肌肉萎縮等癥狀明顯好轉,中醫癥候積分較前減少70%及以上;有效:患者患肢疼痛、肌肉萎縮等癥狀有所好轉,中醫癥候積分較前減少至少30%;無效:患者患肢疼痛、肌肉萎縮等癥狀未見好轉甚至惡化,中醫癥候積分較前減少不足30%甚至增加。總有效率=(顯效+有效)例數/總例數×100%。
1.6 統計學分析
采用SPSS 19.0統計學軟件對數據進行分析,計量資料以±s表示,采用t檢驗;計數資料以n(%)表示,采用χ2檢驗;等級資料采用秩和檢驗。P<0.05提示差異有統計學意義。
2 結果
2.1 臨床療效比較
治療后觀察組總有效率93.33%,高于對照組的83.33%(表1,P<0.05)。

表1 臨床療效比較[n(%)]
2.2 術后不同時間VAS評分比較
術后1周、3周和6周,對照組患者VAS評分均低于治療前(t1周=12.912,P1周< 0.05 ;t3周=21.421,P3周< 0.05;t6周=33.290,P6周< 0.05);術后 1周、3周和6周,觀察組患者VAS評分均低于治療前(t1周=14.721,P1周< 0.05;t3周=8.396,P3周< 0.05;t6周=39.275,P6周<0.05);術后1周、3周和術后6周,觀察組VAS評分低于對照組(表2,P<0.05)。
表2 術后不同時間VAS評分結果(±s)
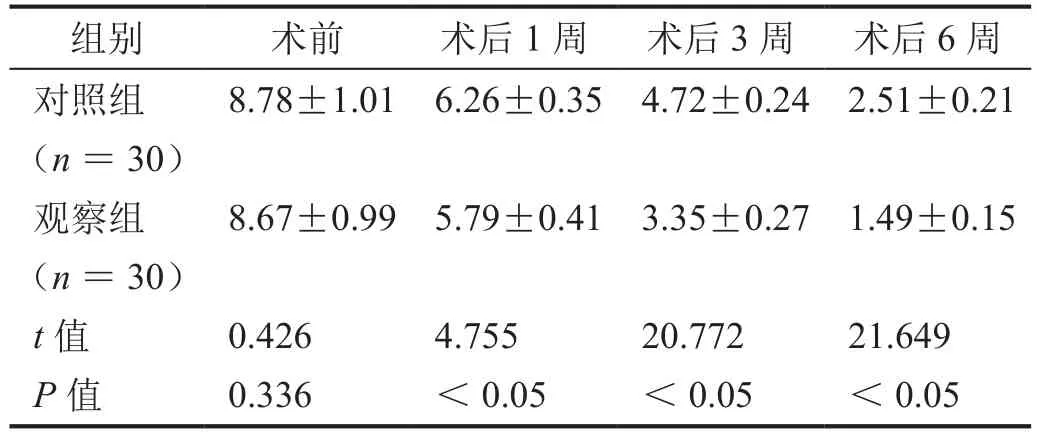
表2 術后不同時間VAS評分結果(±s)
組別 術前 術后1周 術后3周 術后6周對照組(n=30)8.78±1.01 6.26±0.35 4.72±0.24 2.51±0.21觀察組(n=30)8.67±0.99 5.79±0.41 3.35±0.27 1.49±0.15 t值 0.426 4.755 20.772 21.649 P值 0.336 <0.05 <0.05 <0.05
2.3 血清生化指標和中醫癥候積分比較
治療后,觀察組血清VEGF和bFGF水平高于對照組,中醫癥候積分低于對照組(表3,P<0.05)。
表3 血清生化指標和中醫癥候積分比較(±s)

表3 血清生化指標和中醫癥候積分比較(±s)
組別 VEGF/(pg·mL-1) bFGF/(ng·L-1) 中醫癥候積分治療前 治療后 治療前 治療后 治療前 治療后對照組(n=30) 91.55±5.12 133.33±4.19 37.12±4.20 56.21±4.65 24.36±4.21 14.87±3.11觀察組(n=30) 92.12±6.37 176.68±5.01 36.75±5.35 89.97±4.37 24.79±3.94 9.12±2.07 t值 0.382 36.355 0.298 28.978 0.408 8.430 P值 0.352 <0.05 0.383 <0.05 0.342 <0.05
2.4 下肢動脈血流動力學比較
治療后,觀察組脛后動脈內徑和動脈平均血流速度高于對照組(表4,P<0.05)。
表4 下肢動脈血流動力學比較(±s)
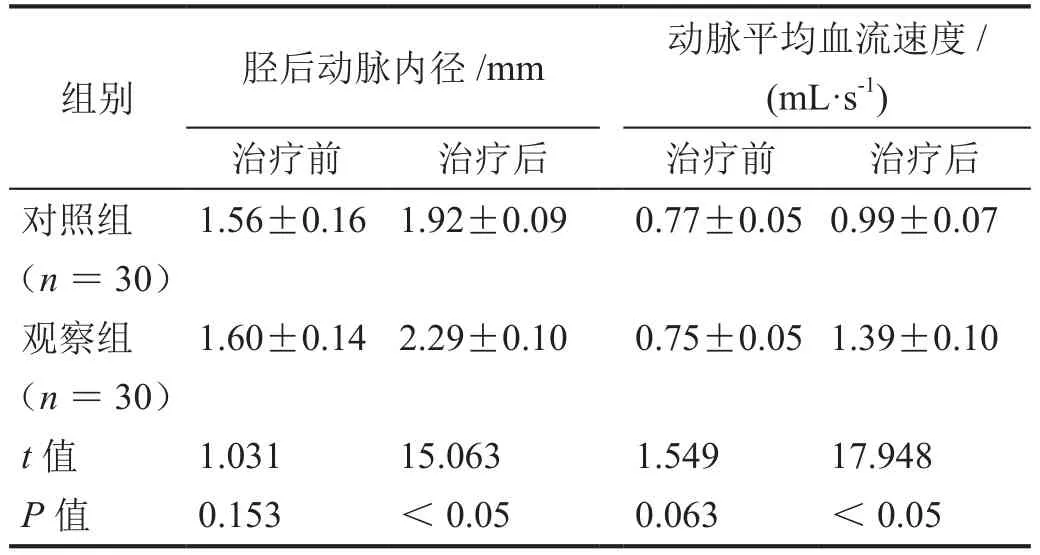
表4 下肢動脈血流動力學比較(±s)
組別 脛后動脈內徑/mm 動脈平均血流速度/(mL·s-1)治療前 治療后 治療前 治療后對照組(n=30)1.56±0.16 1.92±0.09 0.77±0.05 0.99±0.07觀察組(n=30)1.60±0.14 2.29±0.10 0.75±0.05 1.39±0.10 t值 1.031 15.063 1.549 17.948 P值 0.153 <0.05 0.063 <0.05
3 討論
DF是糖尿病常見的并發癥,患者臨床常表現為患肢疼痛、麻木、缺血。中醫認為,DF屬于“脫疽”“壞疽”等范疇,血行不暢,火毒內郁、熱毒壅滯血脈是DF的主要病機,故治療以益氣活血化瘀為主要原則。補陽還五湯是益氣活血化瘀的代表方之一,臨床常用于治療脈絡瘀阻、氣虛血瘀之證,近年來廣泛應用于DF的治療[13-14]。彭楊等[15]研究發現,補陽還五湯對DF患者療效顯著,能有效抑制患肢潰瘍局部細菌生長,促進傷口愈合,緩解疼痛。本研究基于益氣活血化瘀理論,在觀察組TTT術后應用補陽還五湯加減治療,比較治療后不同時間患者的臨床癥狀。研究結果顯示,治療后觀察組疼痛緩解,下肢血流動力改善,其作用機制可能與上調VEGF和bFGF的表達水平有關。bFGF是一種外源性生長因子,能促進創面細胞的修復和再生,促進創面的愈合[16]。VEGF是一種可以促進血管生成的因子,能加速DF患者創面血管的增生,改善微循環,促進病變部位血管的修復[17]。此外,觀察組臨床總有效率、血清VEGF、bFGF水平、脛后動脈內徑和動脈平均血流速度高于對照組;中醫癥候積分、術后1周、3周、6周VAS評分低于對照組,這提示觀察組的臨床癥狀改善,且臨床改善效果優于對照組。
綜上,本研究結果提示,DF患者TTT術后采用補陽還五湯加減治療,療效良好,有一定的臨床應用價值。

