首次剖宮產子宮縫合方法對再次妊娠的影響
淮瑞敏,吳玲娟,宋嬌嬌 (北京市順義區醫院,北京 101300)
近二十年,由于多種因素的影響導致我國首次剖宮產率居高不下,有研究表明剖宮產術中、術后的并發癥與剖宮產術中子宮切口縫合的方法存在較大的相關性[1]。隨著二、三孩政策放開,首次剖宮產術后再次妊娠的孕婦也隨之增多,與非瘢痕子宮妊娠相比,其發生子宮破裂、產后出血的風險明顯增高,目前臨床上對有剖宮產史的婦女再次妊娠多選用再次剖宮產終止妊娠。本文回顧性分析自2015年1月-2020年12月在我院首次及二次剖宮產分娩產婦300例的臨床資料,查閱并復習首次剖宮產時子宮切口縫合的方法,子宮切口不同的縫合方式、方法對再次妊娠發生子宮下段不全破裂及產后出血的影響,現報道如下。
1 資料與方法
1.1 一般資料 選取2015年1月-2020年12月在我院二次剖宮產分娩的病例資料,納入標準:①首次及二次剖宮產均在我院手術分娩;②首次剖宮產為子宮下段橫切口、術中子宮切口無延裂,術后無感染、切口按期愈合;③二次妊娠距首次剖宮產術后間隔時間2年及以上;④再次妊娠為單胎,除外發生前置胎盤或胎盤植入;⑤二次剖宮產時為擇期手術,且未臨產;⑥無其他子宮手術史。符合以上標準的病例共300例,孕婦年齡31-40歲,平均年齡35.7歲,孕周37-40周,孕婦的年齡及終止妊娠時的孕周無統計學差異。本研究經醫院倫理委員會審批通過。
1.2 方法 首次剖宮產術中子宮切口縫合的方法:①子宮下段切口全層連續鎖邊縫合:用1-0可吸收線從術者對側開始,先用兩把Allis鉗夾好切口頂部,在其外側0.5-1.0cm做“8”字縫合后打結,然后子宮全層包括漿膜層連續鎖邊縫合至術者側,最后一針鎖扣縫合超出角部0.5-1.0cm打結。②子宮切口雙層連續縫合:用1-0可吸收線,分兩層連續縫合子宮切口,第一層從術者對側開始,先用兩把Allis鉗夾好子宮切口頂部,在其外側0.5-1.0cm做“8”字縫合后打結,不剪斷縫線,然后全層連續縫合子宮切口至術者側,最后一針鎖扣縫合超出角部0.5-1.0cm,第二層從術者側向對側將漿肌層包埋縫合,在第一層縫線中間進針及出針,縫到對側后與第一層保留的縫線打結[2]。
1.3 觀察指標 觀察記錄:①子宮下段肌層完整性:子宮下段不全破裂(原子宮切口的肌層部分或全部缺失,僅剩子宮漿膜層,內可見羊水或胎發)。②二次剖宮產時是否發生產后出血:胎兒娩出后24小時內出血量≥1000ml診斷為產后出血[3]。③首次剖宮產時子宮切口的縫合方法。
1.4 統計學處理 數據采用SPSS19統計軟件分析,計數資料采用χ2檢驗,計量資料采用t檢驗,P<0.05表示差異有統計學意義。
2 結果
首次剖宮產子宮切口的縫合方法對再次妊娠發生子宮下段不全破裂、產后出血的影響:子宮切口全層連續鎖邊縫合與子宮切口雙層連續縫合比較,子宮下段不全破裂、產后出血的發生率有統計學差異(P<0.05)。見表1。
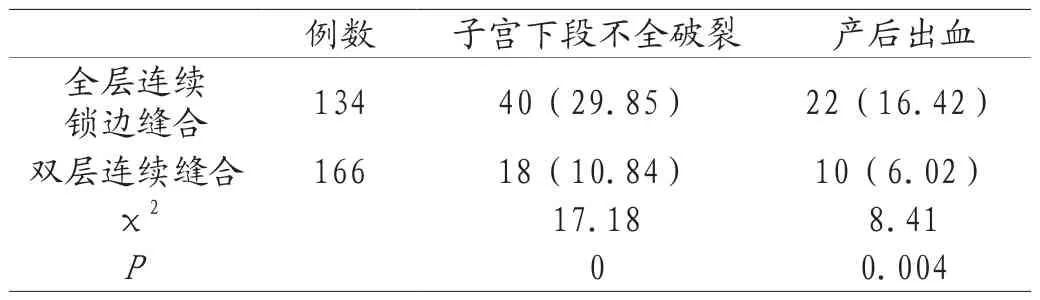
表1 首次剖宮產子宮切口不同縫合方法再次妊娠時子宮下段不全破裂、產后出血的發生率比較[n(%)]
3 討論
3.1 由于我國剖宮產率增加及二、三孩政策放開,剖宮產術后再次妊娠孕婦增多,其孕期及分娩期的風險是助產醫務人員面臨的新挑戰,除了降低剖宮產率外還要重視首次剖宮產術后子宮的愈合情況,提高手術質量,改善預后。本文針對首次剖宮產時術中子宮下段切口全層連續鎖邊縫合及雙層連續縫合兩種不同縫合方法做了研究,子宮下段切口雙層連續縫合對子宮的愈合及再次妊娠風險明顯低于子宮切口全層連續鎖邊縫合,這與文獻報道一致。
3.2 子宮下段切口的愈合過程復雜,且受諸多因素的影響,包括子宮下段切口的縫合方法、局部血運供應、組織粘連、瘢痕重建及個人體質等,子宮下段切口全層連續鎖邊縫合具有手術操作簡單、縮短手術時間、切口止血效果好等優勢,但此種縫合方法易發生子宮下段切口愈合不良、子宮瘢痕憩室等。有文獻報道采用全層連續鎖邊縫合子宮下段切口的患者,術后6-24個月經宮腔鏡或陰道超聲復查時發現子宮下段切口愈合不良[4],分析原因可能有:①子宮下段切口全層連續鎖邊縫合使切口組織增厚,縫線過度拉緊,雖然切口能有效止血,但切口局部血液供應減少,導致組織缺血壞死,影響切口愈合;②全層連續鎖邊縫合時子宮下段切口漿膜層對合不整齊,未恢復解剖學關系,易發生切口皺褶,造成瘢痕組織厚薄不一[5];③瘢痕與創面增大,子宮下段切口表面不光滑,易發生組織粘連,從而影響子宮切口的愈合。而子宮下段切口雙層連續縫合縫線松緊適度,第一層縫合子宮下段切口的肌層,第二層縫合子宮漿肌層,避免了子宮切口肌緣外翻,恢復了子宮解剖學關系,使子宮切口表面光滑,從而降低了切口瘢痕形成和腹壁發生粘連的幾率,避免瘢痕愈合前與腹壁發生粘連,影響切口血液供應和愈合[4]。Vachon-Marceau[6]等人研究了妊娠34-38周子宮下段厚度與前次剖宮產子宮切口縫合方式的關系,發現子宮切口雙層縫合的女性子宮下段較單層縫合者明顯增厚;也有文獻報道子宮切口單層縫合的肌層厚度較雙層縫合者減少(-2.19mm)(95%CI-2.8- -1.57)[7]。本研究中首次剖宮產時子宮下段切口連續鎖邊縫合術后再次妊娠時子宮下段瘢痕分離、肌層缺失、僅剩漿膜層與子宮下段切口雙層縫合相比有顯著性差異,與文獻報道一致,考慮與子宮切口愈合不良有關。
3.3 針對本組資料研究發現,首次剖宮產子宮下段切口的縫合方式與二次剖宮產發生產后出血率有統計學差異,首次剖宮產時子宮下段切口全層連續鎖邊縫合再次妊娠時發生產后出血率明顯增高,分析其原因:①首次剖宮產時子宮下段切口全層連續鎖邊縫合子宮瘢痕與創面增大,術后愈合時再生血管增多;子宮切口表面不光滑,易發生腹膜、膀胱等組織器官粘連,二次剖宮產手術時難度增大,手術時間長,術中需要分離粘連,破壞增生血管,造成術中出血增多;②由于首次剖宮產術后容易發生子宮下段與膀胱粘連,使膀胱上吊;而且術后易發生子宮下段愈合不良,再次妊娠時子宮下段菲薄,子宮不全破裂,僅剩漿膜層,二次剖宮產時為避免損傷膀胱而避開菲薄子宮下段,往往行較高子宮下段切口娩出胎兒,但選擇較高切口時術中出血量增多[8]。
綜上所述,子宮下段切口連續鎖邊縫合術后再次妊娠時子宮下段不全破裂、僅剩漿膜層的發生率高。為降低剖宮產術后再次妊娠孕產婦的風險,采取安全有效的子宮切口縫合方法尤為重要;雙層連續縫合子宮切口的瘢痕和肌肉活性機能增加,在減少切口愈合不良、盆腔粘連、再次妊娠時發生子宮不全破裂及產后出血方面明顯優于全層連續鎖邊縫合,值得臨床推廣及應用。此種縫合方法與剖宮產手術的專家共識一致[9],并且為剖宮產術后再次妊娠陰道試產(TOLAC)提供了臨床依據。

