北京市某三級甲等綜合醫院藥費精細化預算全程管理的實踐與成效分析
張 楊 李 哲 程 晟 郭 恒 沈 素 李新剛
首都醫科大學附屬北京友誼醫院藥學部,北京 100050
2017 年4 月,北京市全面實施醫藥分開綜合改革,所有藥品(中藥飲片除外)實行零差率銷售[1]。北京友誼醫院(以下簡稱“我院”)作為全市首家試點醫院,已于2012 年7 月率先取消了藥品加成[2],切斷了醫院收入和藥品銷售之間的關系。結合醫保總額預付結算方式的實行,醫院控制不合理費用支出的動力明顯增強[3-4]。減少不合理用藥,提高藥物治療的經濟性,是推動醫院管理科學化和精細化,建立現代醫院管理制度的重要保障[5-6]。近年來,我國政府部門從宏觀層面先后將藥占比、門診次均藥品費用(簡稱次均藥費)增幅、住院次均藥費增幅等指標納入三級公立醫院績效考核工作,主要目的是控制醫藥費用的不合理增長[7-8]。在此背景下,本研究對我院在藥品費用管理方面的實踐舉措及成效進行介紹,為新形勢下公立醫院藥事管理提供參考。
1 資料與方法
1.1 一般資料
通過醫院信息管理系統統計2016—2019 年我院的門診藥品總金額數、住院藥品總金額數、輔助用藥總金額數、門診患者總人次數和出院患者總人次數。
1.2 研究方法
1.2.1 健全藥事管理體系 我院成立藥學部,充分發揮其藥事管理職能作用,牽頭負責醫院的合理用藥管理、藥事相關政策落實、藥品遴選與目錄修訂、藥品使用監控、處方與醫囑點評、藥事績效指標制訂等工作,完善了醫院的合理用藥管理體系[9]。
1.2.2 嚴把新藥入院關卡 新藥遴選綜合評估藥品的有效性、安全性與經濟性[10-11]。原則上,新遴選入院的藥品須有循證醫學依據,如國內外指南或專家共識推薦等。對于療效不確切、適應證過于寬泛或者非治療必需的藥品,一律不予引進。
1.2.3 建立次均藥費精細化考核體系 以目標管理為導向,由藥學部牽頭,將醫院門診和住院次均藥費分解到科室,建立各科的考核目標值,從月度、季度和年度3 個維度進行考核。在制訂目標值時,以上一年度各科室實際值為基準,參考既往用藥數據,以輔助用藥、不合理用藥為管控的切入點,對藥品費用進行適當核減,形成各科門診和住院次均藥費考核目標值。
1.2.4 藥費預算分解到臨床科室 藥學部在制訂全院藥費預算的同時,將預算額度直接分解到各臨床科室,按季度績效考核。編制科室藥費預算時,以上一年度實際值為基準,同時扣除輔助用藥、處方或醫囑點評發現的不合理用藥費用[12]。
1.2.5 建立藥品用量預警機制 借助信息化系統動態監測藥品使用情況,每月對消耗量明顯增大、采購費用明顯增加的藥品進行合理性分析,建立預警機制。每半年對使用金額排名前100 位的藥品進行一次專項梳理和分析,對使用量增長超過30%的藥品進行重點分析,對不合理增長的品種予以管控。
1.2.6 重點監控藥品專項點評 在上級衛生行政部門尚未發布重點監控藥品目錄之前,我院藥事管理與藥物治療學委員會率先制訂了院內重點監控藥品目錄,將22 種治療效果不確切、無循證醫學依據、金額高的藥品納入重點監控(表1),實行專項點評,并與臨床績效掛鉤。
1.2.7 持續做好處方醫囑審核與點評 藥學部以藥品說明書、專業指南和診療規范為參考依據開展處方醫囑審核與點評工作。引入處方前置審核系統,實時對處方進行審核,醫師與藥師通過該系統“點對點”在線溝通,減少了不合理用藥[13-14]。
1.2.8 建立藥品使用規范 以臨床不合理使用頻率高的藥品(氟比洛芬酯、質子泵抑制劑、人血白蛋白)為切入點,由臨床藥師牽頭,根據藥品說明書、臨床診療指南和專家共識等制訂了院內合理用藥規范,作為藥品合理使用的依據。
1.2.9 信息化輔助藥品管控 以信息化系統為依托,通過模塊改造,對科室用藥進行自動化管控,通過限制科室、限制醫師級別、限制數量等手段對藥品實現總量控制、精細化管理的目的[15-16]。比如嚴格限制醫師開具中成藥的處方權限,醫院規定具有中醫資質的醫師每就診人次可開具2 種中成藥,具有西醫資質的醫師每就診人次僅可開具1 種中成藥。
1.2.10 多部門協作精準施策 對于藥事績效不達標的科室,藥學部、醫務處、門診部和醫保辦等部門聯合深入臨床科室,探討合理用藥情況,分析不合理用藥現象,提出針對性改進建議,為科室達標提供詳實的數據分析和切實可行的參考方案。
1.3 觀察指標及方法
①門診次均藥費=門診藥品總金額數/門診患者總人次數;②住院次均藥費=住院藥品總金額數/出院患者總人次數;③輔助用藥金額占比=輔助用藥總金額數/藥品總金額數×100%。其中,輔助用藥目錄以我院藥事管理與藥物治療學委員會2017 年7 月審議通過的重點監控藥品目錄(表1)為參考。

表1 我院重點監控藥品目錄
1.4 統計學方法
采用SPSS 24.0 統計學軟件對數據進行統計學分析。計數資料采用例數或百分率表示,比較采用χ2檢驗。以P<0.05 為差異有統計學意義。
2 結果
2.1 我院2016—2019 年門診次均藥費比較
2016—2019 年,我院門診次均藥費逐年降低,與前一年度比較,2017、2018 和2019 年分別下降4.86%、1.67%和9.20%(P<0.05)(表2)。以骨科門診為例,我院逐步推行藥費管控措施后,骨科門診次均藥費逐年降低,與前一年度比較,差異有統計學意義(P<0.05)(表3),從2016 年的322.8 元降至2019 年的170.5 元,降幅高達47.2%。

表2 我院2016—2019 年門診次均藥品費用比較

表3 我院2016—2019 年骨科門診次均藥品費用比較
2.2 我院2016—2019 年住院次均藥品費用比較
2016—2019 年,我院住院次均藥費逐年下降,與前一年度比較,2017、2018 和2019 年分別下降5.31%、0.05%和1.65%(P<0.05)。見表4。
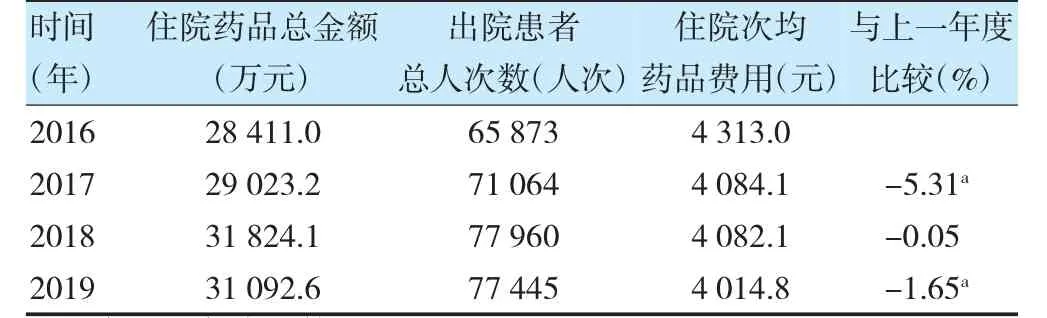
表4 我院2016—2019 年住院次均藥品費用比較
2.3 我院2016—2019 年輔助用藥金額占比較
2016—2019 年輔助用藥金額占比逐年降低,與前一年度比較,2017、2018、2019 分別降低18.45%、24.82%、5.83%(P<0.05)。見表5。

表5 我院2016—2019 年輔助用藥金額占比比較
3 討論
醫院為了落實國家關于《長期處方管理規范》的要求[17],采取了控制住院床位數、優先收治危重癥患者、延長慢病患者門診處方周期等舉措,導致門診和住院次均藥費均出現了明顯增加,為此,未將2020 年和2021 年的藥品費用情況納入本研究分析。
根據管理協同理論,通過一定的方式整合系統要素,可以使系統整體功能倍增或放大,實現協同效應[18]。因此,醫院通過整合職能部門,以上下聯動、內外協同的方式來推動合理用藥的管理。藥學部充分發揮合理用藥監管的引領作用,以一定方式協同醫務處、門診部、醫保辦、績效辦等多部門,從事前預警、事中干預和事后分析3 個階段對藥品費用進行全流程管理,提高了管理效率,并形成了“預算牽頭、績效收尾、精細到科、全程管理”的模式,減少了不合理用藥。精細化管理是現代醫院藥事管理質量提升和發展的必由之路[19-22]。基于目標管理法[23],按照國家三級公立醫院績效考核的要求,將醫院門診和住院次均藥費目標值分解到各科,建立各科目標值,從月度、季度和年度3 個維度進行績效考核,取得了較好的效果。比如,2016—2019 年,醫院門診次均藥費逐年降低,2019 年較2018 年降幅尤其明顯(9.20%),除管理因素外,還與當年開始執行國家藥品集中采購直接相關。我院住院次均藥費逐年降低。上述結果是在我院2017 年11 月新進多種價格昂貴的國家談判藥品的情況下實現的,國家談判藥品在該院病房每年使用金額在5 000~7 000 萬元,將上述藥品納入醫院目錄勢必會導致相應的藥費增加。這部分藥品屬于臨床治療必需,這部分藥費的增加是合理的。我院在這種情況下依然能保持住院次均藥費不增加,充分說明其顯著的管理成效。我院對于次均藥費完成情況不達標的科室,由藥學部組織臨床藥師調取藥品使用清單進行專項分析,提出針對性改進意見,提升了精細化管理水平。
傳統的藥事管理辦法存在費時費力、信息化程度低等缺陷和不足[24-25]。加強藥學信息化建設是實現智能化藥品監測的重要技術基礎[26-27]。比如,我院依托信息化手段上線了處方前置審核系統,建立了醫院用藥規則數據庫、完善了合理用藥“事前預警”系統,基于計算機輔助人工的模式實現了藥物的智能化“事中審核與干預”,減少了不合理用藥。在藥事管理的日常工作中,如果僅僅依靠傳統的方式來監測藥品數據,易陷入數據量大、效率低下的困境[28-29]。我院通過信息化模塊改造,可實現藥品使用實時監控,通過數字化的方式對用量“異常增長”的藥品進行自動化預警,以智慧化的手段實現了藥品使用的“事后分析”。由此可見,我院以信息化為依托,對臨床用藥從“事前預警、事中干預、事后分析”3 個環節進行了智能化監管,提高了工作效率。
藥事管理是醫院醫療工作的重要環節,減少不合理用藥、提高藥物治療的經濟性是推動現代醫院管理科學化和精細化的必經之路。我院多部門上下聯動、內外協同、齊抓共管,形成了“預算牽頭、績效收尾、精細到科、全程管理”的藥費管理模式,有效降低了門診和住院次均藥費,減少了輔助用藥,提高了合理用藥水平。

