不同鉆孔部位單孔鉆孔沖洗引流術治療慢性硬膜下血腫臨床效果比較及復發因素分析
李 軍, 丁錦榮, 管義祥
海安市人民醫院 神經外科,江蘇 海安 226600
慢性硬膜下血腫是神經外科較為常見的顱腦損傷性疾病之一,病因主要為暴力或外力損傷導致的顱內出血并積聚于硬腦膜下腔,臨床上多表現為頭痛,部分患者可出現神情淡漠、失語等[1]。有數據顯示,慢性硬膜下血腫的發病率約為顱內血腫的10%左右,且隨著我國老齡化的日益加重及抗血小板等抗凝藥的應用增多,慢性硬膜下血腫的患者呈逐年增多趨勢[2]。手術是治療慢性硬膜下血腫的有效手段,單孔鉆孔沖洗引流術是手術方式之一,但臨床上對鉆孔的部位尚未達成統一意見[3]。術后血腫復發是評估慢性硬膜下血腫治療效果的重要指標,復發的血腫會長期壓迫腦組織,嚴重影響患者的生活質量及預后[4]。本研究旨在比較不同鉆孔部位單孔鉆孔沖洗引流術治療慢性硬膜下血腫的臨床效果,并分析其復發的相關因素。現報道如下。
1 對象與方法
1.1 研究對象 選取海安市人民醫院自2020年6月至2021年12月收治的65例行單孔鉆孔沖洗引流術的慢性硬膜下血腫患者為研究對象。納入標準:經相關診斷標準[5]診斷為幕上慢性硬膜下血腫;具備手術指征;無血液系統或神經系統疾病。排除標準:其他顱腦損傷性疾病或顱腦腫瘤。根據鉆孔部位差異將患者分入3組,A組(n=20)在耳尖上及耳尖前2.5 cm處鉆孔,B組(n=22)為耳尖上2.5 cm處鉆孔,C組(n=23)為耳尖上及耳尖后2.5 cm處鉆孔。A組中,男性12例,女性8例;年齡46~71歲,平均年齡(52.9±3.8)歲;病程1~3個月,平均病程(2.4±0.5)個月;單側病變15例,雙側病變5例。B組中,男性15例,女性7例;年齡43~70歲,平均年齡(51.1±4.2)歲;病程1~3個月,平均病程(2.6±0.3)個月;單側病變17例,雙側病變5例。C組中,男性15例,女性8例;年齡46~69歲,平均年齡(52.5±4.6)歲;病程1~4個月,平均病程(2.8±0.6)個月;單側病變17例,雙側病變6例。3組患者一般資料比較,差異無統計學意義(P>0.05),具有可比性。患者及其家屬均簽署知情同意書。本研究經醫院倫理委員會批準。
1.2 治療方法 常規消毒鋪巾后局部麻醉(2%鹽酸利多卡因),根據術前CT掃描,取A組、B組、C組鉆孔部位分別為耳尖上及耳尖前2.5 cm、耳尖上2.5 cm、耳尖上及耳尖后2.5 cm。局部麻醉后,沿預畫線順次切開各層,直至顱骨。術中電凝止血并用牽開器牽開皮膚,鉆顱后用骨臘涂抹骨緣止血,而后見局部硬腦膜發藍,這時電凝硬腦膜后“+”切開,流出暗紅色不凝血,生理鹽水(含慶大霉素)沖洗,直至流出液清亮,術區止血,并將導尿管(10號)頭端留置額側,再用明膠海綿填塞骨孔,而后逐層縫合。術畢閉式引流3 d,連續復查3 d CT,如血腫腔無明顯積血,腦室基本恢復且無明顯中線移位,引流量<30 ml,拔除引流管。
1.3 觀察指標 比較3組的治療有效率[6],手術前后的神經功能缺損程度評分量表評分[7]和Barthel指數評分[7],術后并發癥發生率;采用Logistic回歸分析影響術后血腫復發的危險因素。采用神經功能缺損程度評分量表評分和Barthel指數評分評估神經功能和日常生活能力。治療有效率評價:優秀,顱腦CT復查血腫消失>99%;良好,顱腦CT復查血腫消失50%~99%;一般,顱腦CT復查血腫消失<50%。
有效率=(優秀+良好)例數/總例數×100%
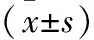
2 結果
2.1 3組有效率比較 A組優秀14例、良好5例、一般1例,有效率為95.0%(19/20);B組優秀10例、良好3例、一般9例,有效率為59.1%(13/22);C組優秀8例、良好2例、一般13例,有效率為43.5%(10/23)。A組有效率高于B組和C組,差異有統計學意義(P<0.05)。
2.2 3組手術前后神經功能缺損程度評分量表評分和Barthel指數評分比較 3組術后3個月神經功能缺損程度評分量表評分均低于術前且A組低于B組和C組(P<0.05);3組術后3個月Barthel指數評分均高于術前且A組高于B組和C組(P<0.05)。見表1。

2.3 3組術后并發癥發生率比較 A組顱內積氣1例,術后并發癥發生率為5.0%(1/20);B組顱內積氣2例、顱內血腫2例、術后癲癇1例、硬膜下積液2例,術后并發癥發生率為31.8%(7/22);C組顱內積氣3例、顱內血腫2例、術后癲癇1例、硬膜下積液3例,術后并發癥發生率為39.1%(9/23)。A組術后并發癥發生率低于B組和C組,差異有統計學意義(P<0.05)。
2.4 術后血腫復發危險因素分析 抗凝治療和鉆孔部位是影響術后血腫復發的危險因素(P<0.05)。見表2。
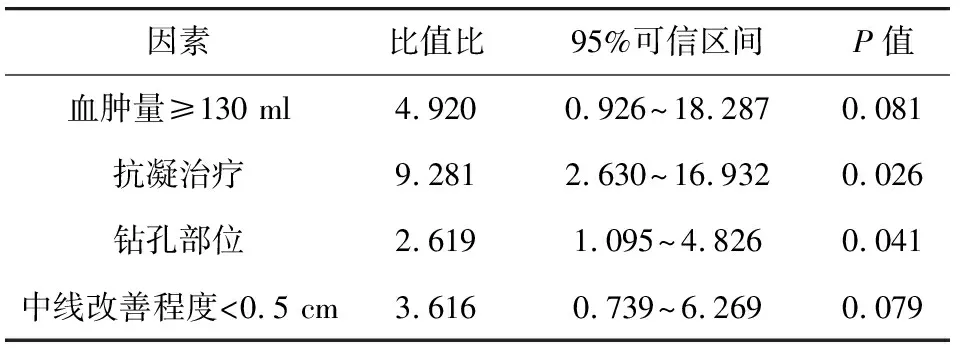
表2 術后血腫復發危險因素分析
3 討論
慢性硬膜下血腫是較為常見的顱內出血性疾病之一,多見于老年人,且常在頭部受到暴力損傷3周后形成[8]。慢性硬膜下血腫通常進展緩慢,早期多無明顯癥狀,因此較難察覺,絕大多數患者是由于血腫增大導致顱內壓增高,出現頭痛、頭暈、惡性及嘔吐等癥狀而就醫[9]。血腫若不及時處理,會持續性壓迫腦血管,進而引發腦萎縮、腦卒中等一系列腦血管疾病,影響預后[10]。目前,慢性硬膜下血腫以手術治療為主,手術可迅速緩解高顱壓及腦疝等,改善患者臨床癥狀[11]。單孔鉆孔沖洗引流術作為一種應用較為廣泛的治療慢性硬膜下血腫的術式,可在直視下切開硬腦膜及血腫包膜,進而清除血腫,此術式不僅微創,且具有操作簡便、治療費用低等諸多優點[12]。但鉆孔部位臨床上仍未達成統一意見。術后血腫復發是評估慢性硬膜下血腫治療效果的重要指標,其會影響患者預后[13]。
本研究結果顯示:A組有效率高于B組和C組,差異有統計學意義(P<0.05)。這表明,相較于單純在耳尖上2.5 cm處鉆孔或在耳尖上及耳尖后2.5 cm處鉆孔,在耳尖上及耳尖前2.5 cm處鉆孔行單孔鉆孔沖洗引流術治療慢性硬膜下血腫的臨床效果更優。分析原因可能為[14]:耳尖上及耳尖前2.5 cm處可能更接近于硬膜下血腫最厚的部位,引流效果更佳。本研究結果還顯示:3組術后3個月神經功能缺損程度評分量表評分均低于術前且A組低于B組和C組(P<0.05);3組術后3個月Barthel指數評分均高于術前且A組高于B組和C組(P<0.05)。這表明,在耳尖上及耳尖前2.5 cm處鉆孔行單孔鉆孔沖洗引流術可更好地使慢性硬膜下血腫恢復。本研究中,A組術后并發癥發生率低于B組和C組,差異有統計學意義(P<0.05)。這提示,在耳尖上及耳尖前2.5 cm處鉆孔行單孔鉆孔沖洗引流術的術后并發癥發生率更低。Logistic回歸發現,抗凝治療和鉆孔部位是影響術后血腫復發的危險因素(P<0.05)。分析原因可能為[15]:(1)慢性硬膜下血腫形成機制為壁層包膜存在通透性高的發育不完善的微血管,血液可經上述血管漏出至血腫腔,而抗凝治療會加劇血液漏出,進而導致血腫復發;(2)耳尖上及耳尖前2.5 cm處可能更接近于硬膜下血腫最厚的部位,引流效果更佳,能夠有效降低血腫復發風險。
綜上所述,在耳尖上及耳尖前2.5 cm處鉆孔行單孔鉆孔沖洗引流術治療慢性硬膜下血腫臨床效果佳,可加快患者恢復速度,降低術后并發癥發生率,且抗凝治療和鉆孔部位均是影響術后血腫復發的危險因素。

