高血壓患者服藥依從性影響因素的質性Meta整合
王浩 侯朝銘 高靜 柏丁兮 吳晨曦 陳昕羽
(成都中醫藥大學護理學院, 四川 成都 611137)
高血壓患病率在世界范圍內均為較高水平,且逐年增長[1];高血壓患者并發冠心病、腦卒中、心房顫動等疾病的風險均高于健康人[2],積極控制高血壓可提升患者生活質量。口服降壓藥是控制血壓的有效方式,但高血壓患者服藥依性低,服藥依從率僅為32.82%[3];了解其影響因素可有效提升患者服藥依從性,可更大限度發揮藥物治療作用。目前,關于高血壓患者服藥依從性影響因素的探索多集中在量性研究,如許日祥等[4]通過Meta分析發現高血壓患者服藥依從性的影響因素為學歷、性別、經濟水平,但定量研究易忽視患者自我感受,而目前已有針對高血壓患者服藥依從性展開的質性研究。通過Meta整合對現有質性研究的結果進行分析,可以得到更為全面、綜合的影響高血壓患者服藥依從性的相關因素。文獻回顧發現,國外Marshall等[5]于2012年報道過相關質性整合文章,但時間久遠且未進行質量評價,且近年來各國均有大量新文獻發表,有必要選擇較高質量文獻對結果進行更新。故本研究采用Meta整合的方法對文獻進行分析,以期為相關醫療工作者提供高血壓患者服藥依從性影響因素的循證信息,為高血壓患者給予幫助和支持。
1 資料與方法
1.1文獻檢索策略 計算機檢索中國知網、萬方、維普、中國生物醫學數據庫、PubMed、Embase、Web of Science、The Cochrane Library、Medline、EBSCO、Wiley online library數據庫中有關高血壓患者服藥依從性相關體驗的質性研究。檢索方式采用主題詞與自由詞相結合的方式進行檢索,中文檢索詞為“高血壓、原發性高血壓、高血壓病、慢性高血壓”+“服藥依從性、用藥依從性、服藥意向、服藥、服藥不依從、按時服藥、不依從性”+“心理、體驗、感受、需求、質性研究、定性研究、經歷”。英文檢索詞為“Hypertension、Essential Hypertension、High Blood Pressure*、Hypertension Disease*、Hypertensive”+“Non-initiation of prescribed medication 、medication adherence、medical non-adherence、 Medications、high adherers、low adherers、 drug adherence、Nonadherence”+“qualitative research、qualitative study、qualitative”。以EMBASE為例,檢索策略見框1。

框1 EMBASE檢索策略
1.2文獻納入與排除標準 納入標準:(1)P(Population)研究對象為高血壓患者。(2)I(Phenomenon of interest)研究現象為高血壓服藥依從性體驗或促進、阻礙因素。(3)Co(Context)情境為高血壓患者對服藥體驗的描述。(4)研究方法為質性研究。排除標準:(1)非中英文文獻。(2)信息不完整或無法獲取全文。(3)使用混合研究設計。
1.3文獻篩選和資料提取 由2名系統學習過循證護理的研究生獨立檢索文獻,導入EndNote后去重。首先,閱讀文題排除明顯不相關文獻;其次,進一步閱讀摘要和全文確定是否納入研究;最后,進行資料提取。其中,遇到分歧的文獻需第3名研究者參與討論并進行判斷。資料提取內容包括作者、發表時間、地區、研究對象、研究方法、訪談時間、訪談地點、感興趣的現象和主要結果。
1.4文獻質量評價 本文用澳大利亞JBI循證衛生保健中心執行研究質量評價標準對納入文獻進行評價。該標準包括10個項目,每個項目以“是”“否”“不清楚”進行評價。如滿足上述標準所有項目,則文獻質量等級為A級,發生偏倚的可能性較小;如部分滿足上述標準,則文獻質量等級為B級,發生偏倚的可能性中度;如完全不滿足上述標準,則文獻質量等級為C級,不應納入。質量評價由2位學習過質性研究的護理研究生獨立進行,若意見不一致,則請第3位作者參與討論和評價,決定是否納入該文獻。
1.5資料分析方法 本研究采用NVivo 12軟件對納入文獻進行Meta整合,匯集性收集整合主題、隱含意義、結論等原始研究結果,通過反復閱讀、分析各研究結果,理解各項結果的內涵,利用手工整合的方法將相似結果組合歸納在一起,形成新的類別,然后將類別歸納為整合結果,形成新的觀念或解釋。
2 結果
2.1文獻檢索結果 初步檢索得到相關文獻3 730篇,經逐層篩選后最終納入文獻17篇,其中英文14篇,中文3篇。文獻篩選流程,見圖1。

圖1 納入文獻篩選流程圖
2.2納入文獻基本特征 本研究納入文獻時間跨度為20年(2002-2022年),地區包括美國、希臘、烏干達等,具體見表1。

表1 納入文獻基本特征

續表1 納入文獻基本特征

續表1 納入文獻基本特征
2.3納入文獻質量評價結果 本研究納入文獻1篇的質量為A級,其余均為B級,質量評價結果見表2。
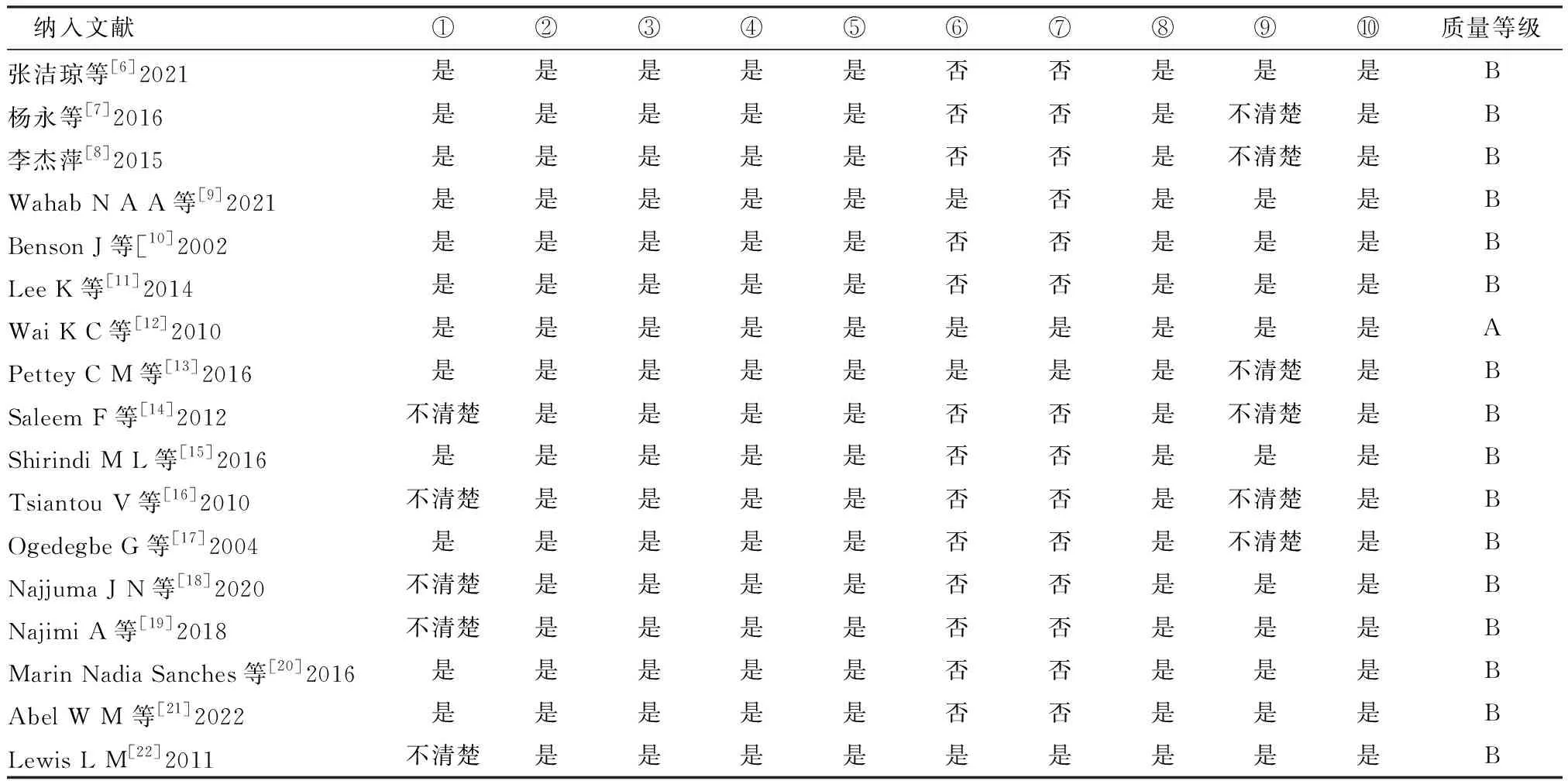
表2 質量評價結果
2.4Meta整合結果 本研究通過對納入文獻進行比較分析,歸納形成12個類別,并綜合形成2個整合結果。
2.4.1整合結果1:服藥促進因素
2.4.1.1類別1:精神支持及實際幫助 精神支持可幫助患者克服阻力,積極用藥。這種支持可以來自于家人間的情感羈絆,如患者愿意為子女的幸福而用藥(“身體健康就是孩子最大的幸福,所以說把自己照顧好,好好吃藥,控制好血壓就是對兒女最大的支持。”[6])為享受未來美好生活而用藥(“因為我想活得更久,我想活著看到我的孫子們高中畢業,上大學……”[21])也可以來自宗教信仰(“如果沒有上帝的幫助,我不可能有力量繼續每天服藥。”[22])。此外,家人實際性的幫助也會促進患者更加積極的用藥(“雖然我沒有受過教育,但當我吃藥時,我會讓孩子為我讀處方和服用指南。”[18])。
2.4.1.2類別2:適時的服藥提醒 多數患者上了年紀經常會忘記服藥(“健忘總是在作怪,我一整天都忘記吃藥,我忘記了我有高血壓。”[19])注意力的轉移也會導致遺忘(“有時候,有人來家里玩玩,玩太久就忘記了”[7]),而適時的提醒可以幫助患者定期服藥,這種提醒可以來自家人(“是我的女兒提醒了我,他們提醒我‘媽媽,你吃藥了嗎?’”[18])也可以是自我提醒(“我把我的藥物放在柜臺上,這樣我吃東西的時候就能看到。”[17])。
2.4.2整合結果2:服藥阻礙因素
2.4.2.1類別3:知識缺乏 知識缺乏是影響患者服藥依從性的重要阻礙因素,知識缺乏包括對藥物的認知缺乏(“我認為是日常活動控制了我的血壓,而不是藥物”[14]),不了解堅持用藥與血壓控制間的關系(“我的血壓得到了控制,所以我通常會停止服用藥物……我感覺還好,為什么還要吃藥?”[14])對疾病相關知識不了解(“多年來,我一直不知道有高血壓意味著什么,也不知道它會給你帶來什么……”[16])。反之,患者了解疾病的危害及用藥的重要性他們將更容易遵醫囑服藥(“了解到這種藥對中風和心臟病發作有好處,我就很容易服用高血壓藥物了。”[17])。
2.4.2.2類別4:經濟條件限制 經濟條件的限制會影響患者的就醫意愿(“我曾經因為沒有錢付交通費而錯過了和醫生的預約。”[15])血壓監測(“家里未買血壓計,判斷高血壓嚴重程度全憑主觀感覺。”[8])藥物的獲取和選擇(“前幾天住院時大夫開的藥吃完了,到市里大醫院又不方便而且挺貴的,所以就換了便宜的藥,這樣吃的時間還能長一點。”[8])。反之,若能降低就醫費用,患者的依從性將大大提高(“現在國家政策挺好,我也享受到了高血壓門診特殊慢性病政策,大部分藥費也報銷了,所以我的任務就是配合好好治療。”[6])。
2.4.2.3類別5:角色沖突 高血壓患者都有自己的社會角色,不同的角色與患者角色相互沖突,從而阻礙了高血壓患者規律服藥。該角色沖突一般體現為照顧者角色與患者角色的沖突(“我說我不重要,我的孩子想上學,我不能離開他們”[19])及工作者角色與病人角色的沖突(“我的工作很忙,經常早上很早離開家,晚上很晚才回來,所以我經常忘記帶藥。”[12])。
2.4.2.4類別6:服藥種類及數量過多 服藥量過多會降低患者服藥依從性(“我老是吃藥,好煩,吃藥幾年了,都吃飽藥了,本來1 d 3次的,我見血壓降了就改成1 d 1次,這樣就輕松點。”[7])服藥種類過多也會引起患者抵抗心理(“他們給我小藥丸、大藥丸、肥胖相關藥丸、稀釋血液藥丸,我不喜歡它們”[19])患者認為大量服藥會損害自己健康(“這么多藥?這些不都進入肝臟了嗎?我只有1個肝臟,它能承受多久?”[16])。
2.4.2.5類別7:對終生服藥的恐懼 當患者意識到高血壓無法治愈時會失去與疾病對抗的信念(“一旦形成,它就會永遠存在,你什么也做不了”[14])并對終生服藥感到恐懼(“無論你走到哪里,你都必須帶著它。”[17])認為今后情況會越來越糟(“我相信這是終結的開始,開始更大劑量服藥的前奏…”[16])。
2.4.2.6類別8:懼怕藥物副作用 藥物副作用會干擾患者私人生活及工作(“我不能和我妻子有正常的性生活,它擾亂了我們的婚姻生活”[11]“因為服藥后我感覺很困,很虛弱,它們干擾了我的工作。”[20])降低生活質量及服藥意愿(“我哥哥在一次事故后服用了3個月的藥物,然后他出現了胃病...所以我避免使用藥物,因為我不想成為他那樣的人。”[14])患者為了規避副作用會選擇減量服用或虛假匯報(“剛開始診斷出高血壓時,我都偷偷地把藥丟了,謊稱自己已經吃了,我總覺得是藥3分毒。”[8])。
2.4.2.7類別9:治療獲益感差 如果患者不能從藥物治療中獲得病情的改善,他將拒絕服藥(“我確信藥片沒有效果,所以我不會經常服用。”[14])并產生負性情緒(“我吃藥快大半年了,錢也花不少了,血壓還是這么高,這治療到底有沒有效果?”[6])從而影響遵醫行為。
2.4.2.8類別10:對醫生的不信任感 部分患者不信任醫生(“我也通過互聯網搜索信息,這樣我可以交叉核對他(醫生)說的”[16])這可能源于曾經的錯誤操作(“我注意到他給了我錯誤的藥物,所以我停止了去看醫生和服用那些藥物。”[14])或遇到問題未解釋充分(“我有一種感覺,有時這些藥物與其他藥物不兼容,我曾向醫生提出過一兩次這個問題。他總是向我保證它們都沒事。如果不是,就不會被人拿走。”[10])。
2.4.2.9類別11:欠妥的醫患溝通方式 患者不喜歡醫生以公開、直接的方式披露事實(“她(醫生)說:“你知道你的血管很小,你已經老了嗎……”然后醫生告訴我不要用補品。”[21])同時希望醫生多花一點時間在自己身上(“我去看醫生,等了2 h才檢查完,醫生只花了3~4 min……我肯定他忙著賺錢,所以我沒有吃藥。”[14])給自己詳細的指導方案(“如果我的血壓沒有得到控制怎么辦?我可以吃什么,喝什么,做什么?他什么也沒告訴我”[14])再多一點耐心(“跟醫生談話我就緊張,一緊張就記不住醫生說的,重復問醫生,感覺醫生眼神和語氣都嫌棄我,其實那么多藥怎么吃我根本就沒有聽清楚。”[6])。
2.4.2.10類別12:醫患地位不平等 醫患關系中患者處于弱勢地位,常畏懼醫生的權威而不敢表達自己的見解(“其實蠻想建議醫生用藥,但是考慮到大醫院的權威性所以就都是聽醫生、 護士的。”[6])或表達了意見卻并未獲得理想的效果(“我只說過一位中醫告訴我人參粉有助于控制血壓,我還沒陳述完,醫生就讓我不要再胡言亂語了,只管吃他給我開的藥。”[11])。
3 討論
3.1納入文獻質量分析 本研究共納入17篇文獻,其中1篇[12]為A級,其余為B級,整體質量較高。其中3[12,13,22]篇報道了研究者對研究的雙向影響及文化背景、價值觀對研究者的影響,其余未報道,可能影響整合結果的可靠性。6篇文獻雖提及了保密原則、知情同意書等,但未明確是否通過倫理委員會,建議今后的研究寫明研究者文化背景,探討研究者與研究的雙向影響并標注是否通過倫理委員會。
3.2樹立堅持服藥的信念 本研究結果顯示,精神支持是患者服藥的促進因素。因此,醫務人員應對患者進行健康宣教,告知其規律用藥可穩定控制血壓,提升生活質量,從而為患者樹立堅持用藥的信念。同時,還應對家屬進行知識宣講,告知其家庭支持對患者服藥依從性具有重要意義,讓患者家屬力所能及地為患者提供關心及幫助。此外,還可建立病友交流群,通過病友間的交流提供精神支持。
3.3做好用藥提醒 本研究發現適時地用藥提醒能幫助患者規律用藥,醫護人員可基于“艾賓浩斯遺忘曲線”培養患者規律服藥的習慣,也可以用藥物分袋、提醒鬧鐘等方法進行輔助,并積極與家屬溝通,讓家屬承擔“監督者”角色。
3.4積極地進行健康宣教 本研究發現知識缺乏是患者依從性下降的重要影響因素,醫護人員可通過智慧健康教育模式、思維導圖模式、一日門診多學科健康宣教模式、實景體驗健康教育等新興健康宣教模式來幫助患者更好地掌握疾病相關知識[23-26]。
3.5完善醫療兜底相關政策 經濟條件限制是影響患者用藥的客觀因素,我國已針對低收入人群及花費巨大的慢性疾病制定了相應的醫療保障政策,包括門診特殊慢病政策、公立醫院醫藥價格改革政策措施、特殊群體及特定疾病醫藥費豁免制度等多種措施,并取得了顯著成效。但仍存在改進和完善的空間,需引入技術評估和醫保精算,確定公平合理的保障模式和保障限額,科學制定慢病認定標準。除此之外,個人還應配置相應的疾病保險,分擔疾病治療費用。
3.6處理患者角色沖突 本研究發現患者角色沖突會影響其服藥依從性,角色沖突理論模型認為角色沖突包含3種形式:時間的沖突、壓力的沖突、行為的沖突[27]。高血壓患者花費在工作、生活中的時間越多,花在遵醫囑服藥上的時間就越少;在工作中承受的壓力越大,就越難以控制自己的血壓;高血壓患者作為病人應保持良好的作息習慣,但作為家長及員工不得不付出更多的勞動及精力。要緩解高血壓患者的角色沖突需個體與社會通力合作,針對個體而言,患者要學會時間管理,合理分配工作、家庭與自我的時間,學會壓力的釋放與轉移。針對社會而言,國家應保障勞動者的權利,消除“加班文化”,公司應給予帶病員工相應的幫助與照顧,而患者家屬也應承擔更多的家庭責任。
3.7合理用藥并做好疏導解釋 本研究發現藥物相關因素是服藥依從性的重要影響因素,包括服藥種類及數量過多、對終生服藥的恐懼、懼怕藥物副作用及治療獲益感差。醫生在開藥時應考慮患者的實際需求及個人感受,在保證療效的情況下盡量減少用藥的種類及數量。醫護人員應告知患者高血壓需終生用藥,并對其進行心理疏導,若患者不能接受藥物帶來的副作用應盡早更換,若目前的治療方案效果不明顯也應對現有方案進行調整,從而提高患者的服藥依從性。
3.8改善醫患關系 醫患關系不良是影響服藥依從性的重要因素,其主要體現為患者對醫生的不信任、欠妥的溝通方式、醫患地位的不平等。不信任感是由多種因素累加而成的,包括錯誤的操作、解釋不充分等,醫護人員應規范操作、充分解釋并在診療過程中增加人文關懷。此外,管理者可基于醫學人文的GLTC(示善-傾聽-交流-合作)醫患溝通模式或AIDET(問候-介紹-過程-解釋-致謝)溝通模式制定適宜的方案,以提高溝通有效性[28-29],還可基于three-talk理論模型與患者共同做出決策[30],從而緩解醫患地位不平等的現狀。
4 小結
本研究整合了不同國家高血壓患者服藥依從性的質性研究,探討了影響患者服藥依從性的相關因素,對醫護人員指導患者服藥具有一定的啟示作用。但質性研究摻雜了研究者的主觀情感,具有一定的局限性。本研究納入文獻中14篇來自國外,3篇來自國內,國內相關研究較少;而我國與西方國家在文化、體制等方面存在巨大差異。今后的研究應更多地關注國內高血壓患者服藥依從性的相關體驗及影響因素,并將中藥、中成藥等因素考慮在內,更多地關注國內人群的特殊性。

