加味升陷湯對氣虛水停型慢性心力衰竭患者的臨床療效
張 超,杜宗禮,李正蘭,謝曉彤,孫月園,胡雪冰,崔萌萌,符德玉,王明珠*
(1.浙江中醫藥大學,浙江 杭州 310053; 2.蚌埠市中醫醫院心病科,安徽 蚌埠 233000; 3.上海中醫藥大學附屬岳陽中西醫結合醫院心血管內科,上海 200437)
慢性心力衰竭表現為心臟充盈收縮功能障礙,心排血量降低,體/肺循環淤血和組織灌注不足,從A/B 期到C/D 期,具有高患病率、高病死率、高再住院率的特點[1-2]。盡管我國心力衰竭診治水平有所提升,但心血管病死亡率仍居高不下,患者臨床結局不容樂觀[3-4],其中慢性心力衰竭是心臟疾病的“最后戰場”,成為亟待解決的關鍵問題。
中西醫結合治療心力衰竭可明顯提高患者生命質量,改善癥狀和體征[5]。慢性心力衰竭歸屬于中醫“喘證”“心水” “心衰病” 等范疇,認為心氣是心臟功能活動的原動力,是其發病及轉歸預后的決定因素[6]。
宗氣(又名大氣)貫心脈而行氣血,大氣理論在心衰病的論治中有著重要地位。大氣虧虛,常損及心腎之陽,氣虛則水停,出現喘息不能平臥、畏寒尿少及雙下肢浮腫。課題組前期臨證經驗總結發現,慢性心力衰竭患者大多以大氣虛損為本,瘀血水飲停聚為標,基于此,以升陷利水法構建加味升陷湯辨證治療慢性心力衰竭,療效理想。本研究進一步考察加味升陷湯對氣虛水停型慢性心力衰竭患者的臨床療效,現報道如下:
1 資料與方法
1.1 一般資料 2019 年1 月至2020 年12 月收治于蚌埠市中醫醫院的120 例氣虛水停型慢性心力衰竭患者,隨機數字表法分為對照組和觀察組,每組60 例。其中,對照組男性30 例,女性30 例;年齡43~81 歲,平均年齡(71.60±9.50)歲;心功能Ⅱ級11 例,Ⅲ級36 例,Ⅳ級13 例;能耐受ACEI/ARB/ARNI 的50 例,耐受β 受體阻滯劑的53例,而觀察組男性30 例,女性30 例;年齡44~81 歲,平均年齡(70.33±8.98)歲;心功能Ⅱ級7 例,Ⅲ級39 例,Ⅳ級14 例;能耐受ACEI/ARB/ARNI 的48 例,耐受β 受體阻滯劑的52 例,2 組一般資料比較,差異無統計學意義(P>0.05),具有可比性。研究經醫院倫理委員會批準。
1.2 納入標準(1)滿足《中國心力衰竭診斷和治療指南2018》[7]制定的慢性心力衰竭診斷標準;(2)NYHA 分級Ⅱ~Ⅳ級;(3)參照《中藥新藥臨床研究指導原則》[8]臨床辨證為氣虛水停證;(4)年齡18~85 歲;(5)患者了解本研究,簽署知情同意書。
1.3 排除標準(1)合并肥厚性梗阻性心肌病、縮窄性心包炎、瓣膜性心臟病或先天性心臟病、原發性/繼發性重度肺動脈高壓;(2)合并急性期/亞急性期心肌梗死;(3)未進行血運重建的缺血性心力衰竭;(4)急性心力衰竭或血流動力學不穩定;(5)正使用ECMO 或準備心臟移植;(6)未控制高血壓危象;(7)合并嚴重電解質紊亂肝腎功能嚴重損害;(8)由于肺部疾病所致的右心衰竭。
1.4 治療手段 2 組均采用常規治療(包括ACEI/ARB/ARNI、利尿劑、β 受體阻滯劑等),同時對照組采用安慰劑(含10%加味升陷湯的模擬劑);觀察組采用加味升陷湯,組方藥材黃芪18 g、知母10 g、柴胡6 g、桔梗6 g、升麻4 g、葶藶子15 g,每天1 劑,早晚2 次,每次100 mL。2 組療程均為12 周。
1.5 指標檢測 (1)參照《臨床藥物不良反應大典》[9]評估藥物不良反應,嚴密監測生命體征,動態觀察肝腎功能及血常規,詳細記錄藥物不良反應發生情況并及時給予對癥處理;(2)參照《中藥新藥臨床研究指導原則》[8]計算中醫證候評分,根據嚴重程度對主證(胸悶氣喘、水腫、心悸)、次證(倦怠懶言、自汗、氣短)進行分級,無計為0 分,輕度計為2 分,中度計為4 分,重度計為6分;(3)檢測6MWT、NT-ProBNP 水平、LVEF。
1.6 療效評價(1)顯效,癥狀基本控制,或心功能提高2 級以上;(2)有效,心功能提高1 級但不及2 級;(3)無效,心功能提高不足1 級;(4)惡化,心功能惡化1 級或1 級以上。總有效率= [(顯效例數+有效例數)/總例數]×100%。
1.7 統計學分析 通過SPSS 22.0 軟件進行處理,符合正態分布的計量資料以(±s)表示,組間比較采用t檢驗,而非正態分布者以中位數(M)[25%百分位(Q1),75%百分位(Q3)]表示,組間比較采用Mann-WhitneyU檢驗;計數資料以百分率表示,組間比較采用卡方檢驗。以P<0.05 為差異具有統計學意義。
2 結果
2.1 中醫證候評分 治療后,2 組中醫證候評分降低(P<0.05),以觀察組更明顯(P<0.05),見表1。
表1 2 組中醫證候評分比較(分,±s, n=60)

表1 2 組中醫證候評分比較(分,±s, n=60)
注:與同組治療前比較,※P<0.05;與對照組治療后比較,#P<0.05。
2.2 6MWT 治療后,2 組6MWT 延長(P<0.05),以觀察組更明顯(P<0.05),見表2。
表2 2 組6MWT 比較(m,±s, n=60)

表2 2 組6MWT 比較(m,±s, n=60)
注:與同組治療前比較,※ P <0.05;與對照組治療后比較,#P<0.05。
2.3 NT-ProBNP 水平 治療后,2 組NT-ProBNP 水平降低(P<0.05),以觀察組更明顯(P<0.05),見表3。

表3 2 組NT-ProBNP 水平比較[pg/mL, M(Q1, Q3),n=60]
2.4 LVEF 治療后,2 組LVEF 升高(P<0.05),以觀察組更明顯(P<0.05),見表4。
表4 2 組LVEF 比較(%,±s, n=60)

表4 2 組LVEF 比較(%,±s, n=60)
注:與同組治療前比較,※P <0.05;與對照組治療后比較,#P<0.05。
2.5 左心功能NYHA 評級 治療后,觀察組NYHA 評級優于對照組(P<0.05),見表5。
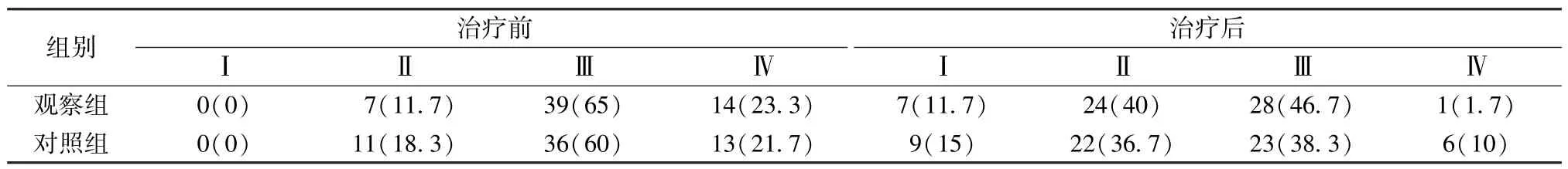
表5 2 組左心功能NYHA 評級比較[例(%), n=60]
2.6 臨床療效 觀察組總有效率高于對照組(P<0.05),見表6。

表6 2 組臨床療效比較[例(%), n=60]
2.7 安全性指標 治療前后,觀察2 組肝腎功能、血常規等指標,均未發生嚴重的不良反應,并且觀察組胃腸道反應發生率顯著低于對照組。
3 討論
加味升陷湯為上海中醫藥大學附屬岳陽中西醫結合醫院符德玉教授的臨床經驗方,符教授認為慢性心力衰竭以大氣虛損,臟腑功能下降為本,瘀血、水飲等病理產物為標。大氣者,績貯于膺胸空曠之府,而盤據之根固,以胸中之地為宅窟者也,誠以其能撐持全身,為諸氣之綱領,故鄭而重之曰大氣,若稟賦素弱,胸中陽氣不足,大氣虛而欲陷者,不能緊緊包舉肺外,至此而益虛,或更下陷者五臟六腑的生理活動減弱[10],在治療上著眼全局,必有大氣斡旋以治心,心肺同居膈上,二臟宣通相助為妙,功用始彰。心臟屬火,宣通周身血脈,為氣血運行動力;肺氣運行,水隨而注,故能通調水道,也可助心行血,膀胱為水之出路,有源有路,通則有泄,祛邪更有出路。加味升陷湯使虛者得補、陷者得升,支撐全身,包舉肺外,司呼吸之樞機、貫心脈、行氣血、統振三焦氣化[11],同時心為君火,全身熱力之司令,血脈循環息息相通,肺與心相助為理,益氣升陷藥使胸中陽熱之氣上達心肺,正合“心肺同治” 之意。
加味升陷湯由升陷湯和葶藶大棗瀉肺湯加減化裁而來,其中升陷湯由黃芪、知母、柴胡、桔梗、升麻組成,方中重用黃芪健脾補肺、益氣固表、止血止汗,為主藥,既能補氣又善升氣,且其質輕松,與胸中大氣有同氣相求之妙用;知母滋陰清熱,養心安神,生津止渴,其性涼潤,能抑制黃芪之溫熱;柴胡、升麻皆能升舉清陽,引已陷隔下之大氣自左、右上升,在各種內科疾病(尤其是心血管疾病)中該方運用最廣,在慢性心力衰竭的防治中更具獨特療效,不僅能改善慢性心力衰竭患者癥狀、心功能以及生活質量,減少再住院率和死亡率,同時不良反應小,是一種安全有效的治療方法,被廣泛應用于臨床[12-13],并且在相關治療方面發揮多靶點、多途徑、多成分的積極作用[14];加用葶藶子、大棗等中藥,以增其瀉肺平喘、利水消腫之功。前期研究發現,利水消腫功效的中藥可以強心平喘,滌飲行水,增加腎小球的濾過率,加強心肌充盈及收縮力,增加心臟泵血功能和冠脈血流量[15-16],從而起到強心及改善冠脈血流量的作用,使得更多患者獲益[17]。
本研究發現,與對照組比較,觀察組可更好地改善慢性心力衰竭患者中醫臨床癥狀,進一步提高6MWT 距離,提示加味升陷湯有助于改善患者的生活質量與運動功能;LVEF 和心功能分級進一步提升,前者與心肌收縮能力呈線性關系,其數值越低,心肌收縮功能越差,心肌纖維化或是壞死越嚴重,心室重構越明顯[18-19],提示加味升陷湯可改善心功能,也是改善遠期預后的關鍵;NT-ProBNP 水平顯著降低,它是重要的心肌應激標志物,能反映機體左室瓣膜功能障礙、左室充盈與收縮障礙,作為慢性心力衰竭定量標志物,是反應心功能的關鍵指標,在相關診斷、治療、預后評估中具有重要作用[20];不良反應發生率低,并且可更好地控制低血壓、疲勞、胃腸道反應等不良反應。
綜上所述,加味升陷湯可安全有效地改善氣虛水停型慢性心力衰竭患者臨床癥狀和心功能,值得后期進一步研究挖掘。

