不同血管再通方法在急性腦梗塞患者中的臨床療效評價
鄭建新 張帥杰 孫偉力
(1.漯河醫學高等專科學校第二附屬醫院神經內科,河南 漯河,462300;2.河南省新鄉醫學院第二附屬醫院神經內科,河南 新鄉,453002)
急性腦梗死(Acute Cerebral Infarction,ACI)是一種臨床常見腦血管疾病,具有較高的發病率、致殘率、致死率,是因為各類腦血管病變所造成的腦部的血管供應障礙,最終所引起的局部腦組織缺氧、缺血性壞死,從而表現出相應神經功能受損的一類綜合征[1]。ACI 是因為多類原因造成腦部血管的供應障礙,引起腦組織缺氧、缺血、壞死,具體表現為嗜睡、昏迷、意識模糊、凝視、言語欠情晰、口角不正等,癥狀不能自行緩解,而且會進行性加重[2-3]。根據局部腦組織發生缺血性壞死的機制,大致可以分為三種類型:①腦栓塞;②血流動力學機制;③腦血栓形成所造成的腦梗塞。顱內動脈血流管腔的阻塞、血栓栓塞或血栓形成會造成腦內組織的血流截斷,導致腦內組織的缺血、缺氧、壞死等,若是阻塞的血管血流灌注沒有實時復原,很容易造成難以恢復的神經傷害[4-5]。本研究通過觀察重組組織型纖溶酶原激活劑(recombinant tissue-type plasminogen activator,rt-PA)機械取栓、橋接治療、靜脈溶栓的急性缺血性腦卒中治療效果,評估不同方法的治療效果,分析不同方法的優劣,以期為更多患者的治療提供參考。
1 資料與方法
1.1 一般資料
選取河南省漯河市漯河醫學高等專科學校第二附屬醫院神經內科2016 年1 月—2019 年1 月收治的急性腦梗塞患者78 例,根據不同治療方法分為30 例靜脈溶栓組,25 例機械取栓組,23 例橋接治療組。三組患者發病年齡、性別、高血壓史、糖尿病史、治療時間、治療前美國國立衛生的卒中量表(National Institute of Health stroke scale,NIHSS)評分比較,差異均無統計學意義(P>0.05),具有可比性。本研究已通過河南省漯河市漯河醫學高等專科學校第二附屬醫院的醫學倫理委員會獲準。患者及家屬均簽署知情同意書。
1.2 納入與排除標準
納入標準:①擬行靜脈溶栓的患者,發病時間在4.5 h 以內,血管內治療患者,發病至股動脈穿刺時間在6 h 以內;②頭顱CT 排除出血;③影像學資料證實為顱內大血管狹窄或阻塞;④神經功能損傷體征連續存在>1 h,而且較嚴重;⑤NIHSS 評分≥4 分。
排除標準:①既往患有顱內出血史,近期3 個月患有重大頭顱外傷史或梗塞史,有可疑蛛網膜下腔出血,近1 周左右有在不易壓迫止血部位的動脈穿刺;②活動性出血;③收縮 壓>180 mm Hg 和(或)舒 張 壓>100 mm Hg(1 mm Hg≈0.133 kPa),血糖<2.7 mmol/L,血小板計數<100×109/L 或其他情況;④已口服抗凝藥,且國際標準化比值(International Normalized Ratio,INR)>1.7;⑤48 h 內注射過肝素[活化部分凝血活酶時間(APTT)高于參考值];⑥目前正在使用凝血酶抑制劑;⑦妊娠。
1.3 方法
對患者進行NIHSS 和mRS 評分,因評分不同決定患者診治及預后不同。靜脈溶栓可較機械取栓更早開始軟化大血管血栓,可以到達血管內治療不能作用的部位,實現小血管、微血管血栓的再通,提高早期再灌注比例;而機械取栓主要針對大血管閉塞,無法作用于遠端血管血栓。予以心電監護、給氧、適度脫水,阿司匹林、氯吡格雷抗血小板,強化降脂等內科常規治療。
1.3.1 靜脈溶栓組
采 用 阿 替 普 酶rt-PA(生 產 企 業:Boehringer Ingelheim Pharma GmbH & Co. KG,國藥準字B20022298,規格:100 mL,通用名稱:注射用阿替普酶,品牌:愛通立)0.9 mL/kg(最大劑量90 mg),初期在1 min 內靜脈注射10%藥物,其余90%藥物溶于100 mL 0.9%的氯化鈉溶液,持續靜脈滴注1 h,定期評估神經功能。
1.3.2 機械取栓組
經股動脈穿刺,做全腦血管造影以確認阻塞位置,安置動脈長鞘或引導導管至阻塞血管的近心端,在微導管微導絲配合下通過阻塞血管遠心端,撤離微型導絲,由微型導管造影引導,在血管真腔阻塞位置內,放置Solitaire AB 支架,使用支架3~5 min 以后,在負壓抽吸下緩緩回撤支架。視血管再通情況決定是否再次取出血栓,通常少于3 次。由于急性期僅需處理梗塞有關的血管,手術之后CT 可見有無出血部位。
1.3.3 橋接治療組
靜脈溶栓藥物的同時進入導管室,造影證實血管仍閉塞后給予介入取栓治療,原理上顯示支架樣取栓器在血管床導致拉扯及徑直分割的減少程度,血管內壁引發的并發癥的減少,急性血栓患者在梗塞負荷會很大,取出血栓效果會更明顯。
1.4 觀察指標
按美國國立衛生研究院的卒中量表評分、改良Rankin 量表(Modified Rankin Scale,mRS)的評分,評價患者的治療前期,治療后期24 h、14 d 的復原狀況和神經機能等。所有患者治療后24 h,常規檢查顱腦CT 是否有顱內出血等。
1.5 統計學分析
本研究使用SPSS 22.0 統計軟件做數據的整理評價,檢測結果用(±s)表示。三組患者治療前后使用單因素重復測試方差分析,組間對比為t 檢驗,各組時間點比較為差值t檢驗。計數資料采用[n(%)]表示,比較結查采用χ2檢驗。P<0.05 表示差異有統計學意義。
2 結果
2.1 各組治療前、治療后24 h、治療后14 d NIHSS 評分比較分析
靜脈溶栓組、機械取栓組和橋接治療組患者治療前后NIHSS 評分見表1。NIHSS 評分為重復測量因素,共三個時間點,行單因素重復測量方差分析。經組×時間點比較,差異有統計學意義(P<0.05),提示NIHSS 評分隨時間的變化很大,從數據得出如下結論:治療后24 h、治療后14 d,機械取栓組、橋接治療組NIHSS 評分均比治療前有所下降,其中機械治療組與橋接組治療后24 h NIHSS 評分明顯下降。
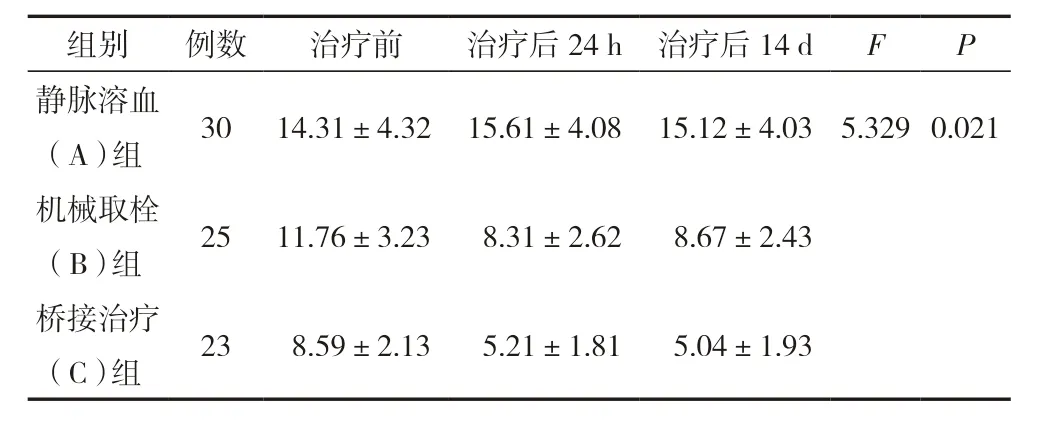
表1 各組治療前、治療后24 h、治療后14 d NIHSS 評分比較分析(-x±s,分)
2.2 組間時間點比較
機械取栓組、橋接組治療后各時間點NIHSS 評分均低于靜脈溶栓組(P<0.05),而機械取栓組和橋接組治療后各時間點NIHSS 評分相近,差異無統計學意義(P>0.05)。見表2。
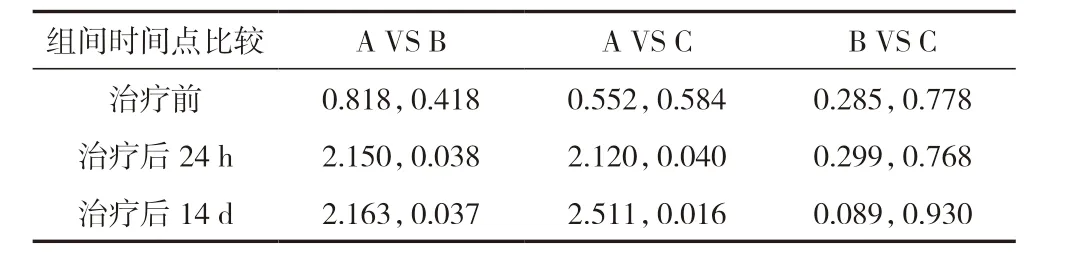
表2 組間時間點的治療前、治療后24 h 和治療后14 d 比較
2.3 安全性評價
靜脈溶栓組在治療過程中2 例牙齦出血,橋接組出現1例蛛網膜下腔出血、1 例泌尿系出血,機械取栓組出現1 例消化道出血,給予對照治療后癥狀均好轉。三組比較,差異無統計學意義(P>0.05)。
2.4 預后評價
對三組患者治療后90 d 進行隨訪,靜脈溶栓組mRS 評分≤2 分者10 例,占33.33%;機械取栓組14 例,占56.00%;橋接組13 例,占56.52%。橋接組、機械取栓組占比mRs 評分明顯高于靜脈溶栓組,差異有統計學意義(P<0.05),橋接組與機械取栓組相比,差異無統計學意義(P>0.05)。
3 討論
腦血栓及腦栓塞是由腦積血動脈導致的急性梗塞或嚴重狹窄。前者的急性梗塞或嚴重狹窄的腦部動脈本身就有了病變,隨后血栓發展,最后發展為腦部血栓。后者急性梗塞或嚴重的狹窄說明腦血管基本正常,鑒于外來血栓堵塞,又成為腦栓塞。
重組人組織型纖溶酶原激活劑是臨床常用溶栓制劑,然而溶栓時間早晚與血管再通及預后密切相關[6]。rt-PA 靜脈溶栓由于急性缺血性腦卒中的超急性期特異性療效,血管再通率約10%~37%,因而靜脈溶栓作用于治療急性失血性腦卒中的首發療效方法,可有效改善預后[7]。靜脈溶栓治療主要通過外周靜脈注入溶栓制劑,經患者體內循環到達溶栓的效果,但靜脈溶栓再通率仍有待提高,從而使人們尋求新的治療策略提高血管的再通率[8]。
機械取栓是急性腦梗死治療的主要方式,由于血管中介入治療,顱內大出血阻塞處安置取栓的裝置,有利的血管造影進而進一步觀察患者血管形態與阻塞情況,經過導管將阻塞部位的血栓拿出,幫助患者再次引出血液,對患者進行再通治療,減少血管通過的時間,縮短腦梗塞的體積[9-10]。機械取栓的治療方法也會用自膨型支架釋放和回縮,迅速復原血液的流動,而且會避免內膜的傷害,減少血管痙攣的損害,進而在一定程度上避免血栓引起不良事件[11-12]。
Jeffrey L.Saver 等[13]通過隨機選取196 例患者進行研究,證實前循環大血管閉塞的患者,經靜脈溶栓及6 h 內機械取栓均能在90 d 改善預后,每2.6 例接受治療的患者中,就有1例患者的殘疾結局有所改善。Behme、Guedin 等[14-15]證實,與單純機械取栓相比,橋接治療具有較高的血管再通率且縮短了再通時間,可早期改善神經功能,但對于90 d 后神經功能改善無顯著差異,該研究與國際常見介入再通結果基本一致。
靜脈溶栓可較機械取栓更早開始軟化大血管血栓,可以到達血管內治療不能作用的部位,實現小血管、微血管血栓的再通,提高早期再灌注比例;而機械取栓主要針對大血管閉塞,無法作用于遠端血管血栓。本研究表明,針對顱內大血管狹窄或閉塞的急性缺血性卒中患者,機械取栓及橋接治療近遠期預后優于單純靜脈溶栓治療,差異有統計學意義(P<0.05)。但本研究樣本量太小,還需要更大樣本量、隨機試驗來進一步證實。
伴隨中國腦卒中的管理更加規范和各種新方法、新技術推廣和應用,機械取栓、橋接治療、靜脈溶栓等能夠更方便地實現急性缺血性腦血管病的血管再次通過,患者神經功能缺損明顯減少[15-17]。橋接組、機械取栓組治療后3 個月mRS 評分明顯低于靜脈溶栓組,差異有統計學意義(P<0.05);橋接組與機械取栓組相比,差異無統計學意義(P>0.05),提示不論采用靜脈溶栓、單純機械取栓還是橋接治療,患者的神經功能改善均有效果,橋接治療、機械取栓患者的神經功能改善更早,遠期的預后也更好。

