不同甲狀腺手術方式對甲狀旁腺功能的影響
白海珍 郭芮妤 張 寧
(1.內蒙古自治區(qū)人民醫(yī)院甲狀腺乳腺疝外科,內蒙古 呼和浩特,010017;2.內蒙古自治區(qū)包頭醫(yī)學院,內蒙古 包頭,014040)
甲狀腺是機體最大的內分泌腺,能夠合成甲狀腺激素以及調整機體代謝功能[1]。臨床主要采用手術治療方法,甲狀腺手術時,因甲狀腺與甲狀旁腺具有密切聯(lián)系,會導致在甲狀腺治療過程中影響患者甲狀旁腺功能,造成甲狀旁腺功能減退等并發(fā)癥,甲狀旁腺功能減退主要以甲狀旁腺激素濃度過低為臨床特征[2],患有該類疾病后患者會出現(xiàn)低鈣血癥以及高磷血癥等。由于女性患者易出現(xiàn)甲狀腺疾病,進而接受甲狀腺切除治療,因此,相對于男性患者,女性患者在手術后出現(xiàn)甲狀腺功能減退情況較為常見。臨床研究表明,甲狀旁腺功能減退與甲狀腺臨床手術方法具有密切聯(lián)系[3]。目前,甲狀腺疾病常用手術方法包括甲狀腺單側腺葉切除手術、雙側腺葉全切手術等,若患者手術中為甲狀腺癌,通常同時進行淋巴結清掃治療。因此,本研究以甲狀腺手術治療患者作為研究對象,探討不同甲狀腺手術方式對甲狀旁腺功能的影響,報道如下。
1 資料與方法
1.1 一般資料
選取2020 年1 月—2022 年1 月內蒙古自治區(qū)人民醫(yī)院進行甲狀腺手術治療的192 例患者作為研究對象,根據患者手術方式不同分為A 組(68 例)、B 組(52 例)、C 組(44 例)、D 組(28 例)。A 組男33 例,女35 例;年齡24~70 歲,平均年齡(48.26±2.35)歲。B 組男24 例,女28 例;年齡28~73歲,平均年齡(49.32±2.38)歲。C 組男20 例,女24 例;年齡29~72 歲,平均年齡(48.26±2.35)歲。D 組男10 例,女18例;年齡30~71 歲,平均年齡(49.01±2.35)歲。患者及家屬對研究知情同意,自愿簽署知情同意書。本研究經內蒙古自治區(qū)人民醫(yī)院醫(yī)學倫理委員會審核批準。
1.2 納入與排除標準
納入標準:入院后進行B 超檢查、甲狀腺抗體、病理診斷。
排除標準:合并心、肝、腎等重要器官損害者。
1.3 方法
A 組患者進行甲狀腺單側腺葉切除手術。患者采取仰臥位,全麻后選擇胸骨上窩處3 cm 沿皮紋切開皮膚組織,逐層分離皮下脂肪及頸闊肌,沿頸闊肌下緣翻開皮瓣,充分顯露頸前帶狀肌,切開頸前白線顯露甲狀腺被膜,尋找甲狀旁腺及喉上神經,切除甲狀腺腫物及單側腺體送病理檢測后縫合切口。
B 組患者進行甲狀腺雙側腺葉切除手術。術前在甲狀腺病變組織處作皮膚標記,常規(guī)麻醉消毒后沿皮膚標記在頸前胸骨切跡上側做弧形切口,逐層切開皮膚及皮下組織,打開頸闊肌及頸白線并分離組織皮瓣,謹慎操作避免損傷頸部血管神經,完成后分離甲狀腺包膜間隙檢測,充分暴露甲狀腺組織,將甲狀腺峽部及病變組織完整切除,沖洗創(chuàng)面后放置引流管進行固定。
C 組患者進行甲狀腺雙側腺葉全切手術聯(lián)合中央區(qū)淋巴清除術。患者采取平臥位,墊高肩部后保持頸部過度伸展狀態(tài),氣管插管后進行全身麻醉處理,手術切口需要選擇頸前切口,切開頸白線后分離甲狀腺被膜,使甲狀腺體充分顯露,切斷甲狀腺的供血血管,在手術中需要醫(yī)護人員重點保護血管神經組織,切除甲狀腺組織后縫合切口,留置引流管。
D 組患者進行甲狀腺雙側腺葉全切手術聯(lián)合中央區(qū)淋巴清掃術及側頸區(qū)淋巴清掃術。手術過程中采用納米碳混懸注射液(生產企業(yè):重慶萊美藥業(yè)股份有限公司,國藥準字H20073246),在甲狀腺峽部附近選擇4 個點位,分別推出0.3 mL,黑染淋巴組織,完成后進行手術操作,采用精細被膜解剖法保留甲狀旁腺,打開甲狀腺背被膜后翻開甲狀腺背面,辨認甲狀旁腺及血管蒂組織,辨別甲狀旁腺后夾住甲狀旁腺處筋膜組織,沿筋膜間隙分離甲狀旁腺及血管蒂,若出現(xiàn)甲狀旁腺誤切或血運不足現(xiàn)象,應立即將甲狀旁腺切片包埋在胸鎖乳突肌中,手術過程中需要采用超聲刀進行治療,手術完成后若未出現(xiàn)活動性出血,留置引流管后縫合切口。所有患者手術由同一手術團隊進行操作。
1.4 觀察指標
①比較四組患者甲狀腺功能。在手術前后抽取患者外周靜脈血5 mL,加入肝素抗凝后3 200 r/min 離心5 min 取上清液,利用化學發(fā)光法檢測促甲狀腺激素(TSH)、甲狀腺素(T4)、游離甲狀腺素(FT4)、游離三碘甲狀腺原氨酸(FT3)及三碘甲狀腺原氨酸(T3)水平。
②比較四組患者甲狀旁腺激素水平。采用羅氏40 型全自動酶免分析儀通過酶免電化學發(fā)光法測定,甲狀旁腺激素水平正常在15~68.3 pg/mL。甲狀旁腺激素低于正常范圍不超過6 個月,表示為暫時性甲狀旁腺功能減退,若低于正常范圍超過6 個月,則診斷為永久性甲狀旁腺功能減退。
③比較四組患者血鈣水平。采用偶氮胂Ⅲ法檢測,正常為2.1~2.8 mmol/L,低于正常范圍為低鈣血癥。醫(yī)護人員觀察患者手術后是否出現(xiàn)口唇麻木、四肢抽搐及呼吸困難等低鈣血癥現(xiàn)象。
④比較四組患者甲狀旁腺功能減退及低鈣血癥發(fā)生情況。
1.5 統(tǒng)計學分析
2 結果
2.1 四組患者治療后甲狀腺功能比較
手術后,四組患者T4、T3、FT4 及FT3 等均低于手術前,TSH 明顯高于手術前,差異有統(tǒng)計學意義(P<0.05)。見表1。
表1 四組患者治療后甲狀腺功能比較 (±s)
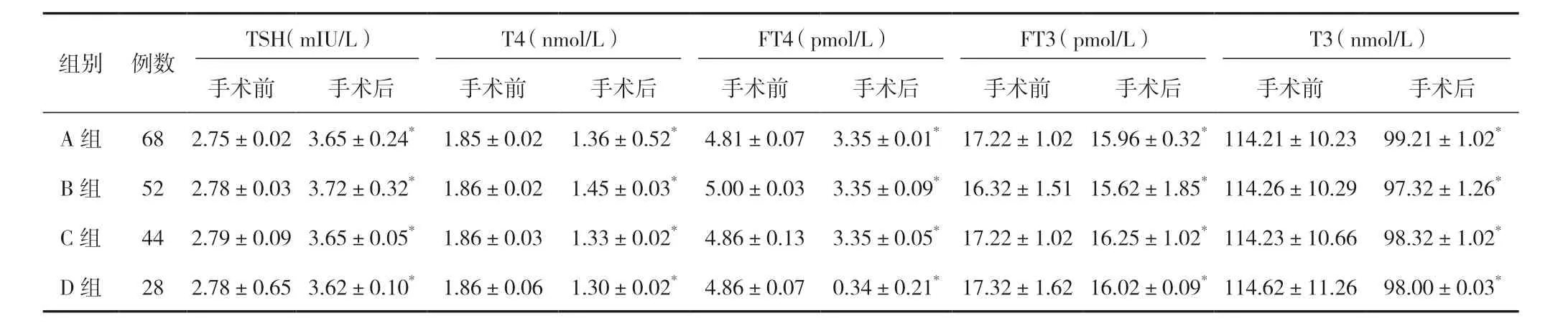
表1 四組患者治療后甲狀腺功能比較 (±s)
注:與同組手術前比較,*P<0.05。
T3(nmol/L)手術前 手術后 手術前 手術后 手術前 手術后 手術前 手術后 手術前 手術后A 組 68 2.75±0.02 3.65±0.24* 1.85±0.02 1.36±0.52* 4.81±0.07 3.35±0.01* 17.22±1.02 15.96±0.32* 114.21±10.23 99.21±1.02*B 組 52 2.78±0.03 3.72±0.32* 1.86±0.02 1.45±0.03* 5.00±0.03 3.35±0.09* 16.32±1.51 15.62±1.85* 114.26±10.29 97.32±1.26*C 組 44 2.79±0.09 3.65±0.05* 1.86±0.03 1.33±0.02* 4.86±0.13 3.35±0.05* 17.22±1.02 16.25±1.02* 114.23±10.66 98.32±1.02*D 組 28 2.78±0.65 3.62±0.10* 1.86±0.06 1.30±0.02* 4.86±0.07 0.34±0.21* 17.32±1.62 16.02±0.09* 114.62±11.26 98.00±0.03*TSH(mIU/L)T4(nmol/L)FT4(pmol/L)FT3(pmol/L)組別 例數
2.2 四組甲狀旁腺激素水平變化比較
手術后1、3、7 d,各組甲狀旁腺激素水平均低于手術前,降低范圍隨術后時間升高,術后甲狀旁腺激素水平下降幅度與手術范圍成正相關,臨床表現(xiàn)為A 組
表2 四組甲狀旁腺激素水平比較 (±s,pg/mL)
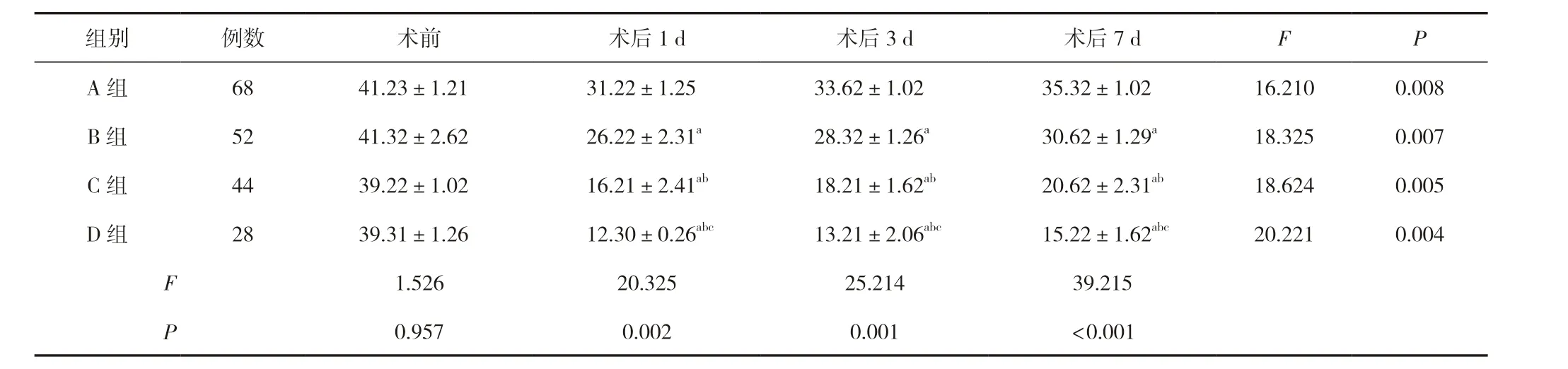
表2 四組甲狀旁腺激素水平比較 (±s,pg/mL)
注:與A 組比較,aP<0.05;與B 組比較,bP<0.05;與C 組比較,cP<0.05。
組別 例數 術前 術后1 d 術后3 d 術后7 d F P A 組 68 41.23±1.21 31.22±1.25 33.62±1.02 35.32±1.02 16.210 0.008 B 組 52 41.32±2.62 26.22±2.31a 28.32±1.26a 30.62±1.29a 18.325 0.007 C 組 44 39.22±1.02 16.21±2.41ab 18.21±1.62ab 20.62±2.31ab 18.624 0.005 D 組 28 39.31±1.26 12.30±0.26abc 13.21±2.06abc 15.22±1.62abc 20.221 0.004 F 1.526 20.325 25.214 39.215 P 0.957 0.002 0.001 <0.001
2.3 四組血鈣水平比較
手術后1、3、7 d,各組血鈣水平均低于手術前,血鈣水平下降幅度與手術范圍成正相關,臨床表現(xiàn)為A 組
表3 四組血鈣水平比較 (±s,mmol/L)
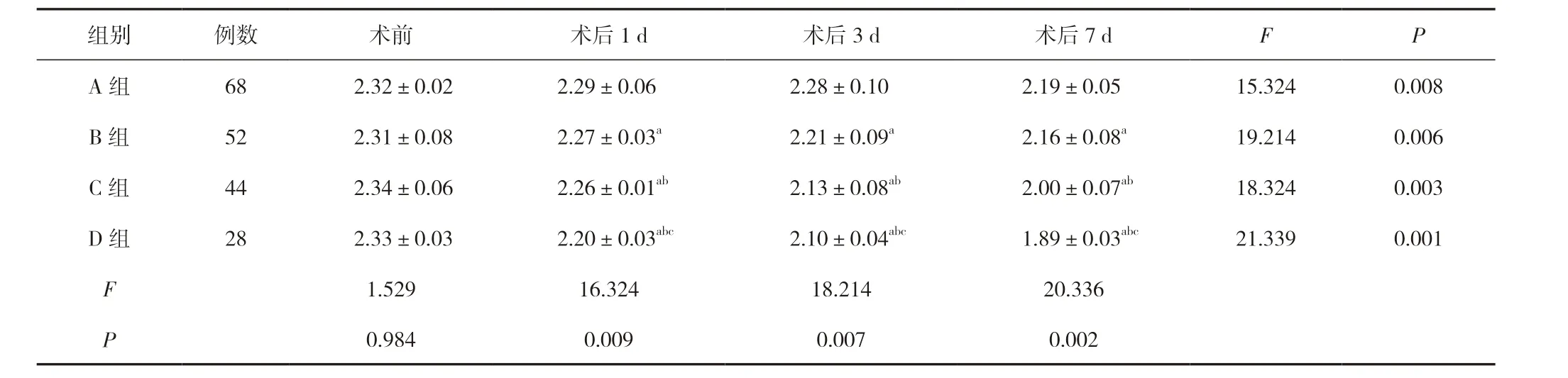
表3 四組血鈣水平比較 (±s,mmol/L)
注:與A 組比較,aP<0.05;與B 組比較,bP<0.05;與C 組比較,cP<0.05。
組別 例數 術前 術后1 d 術后3 d 術后7 d F P A 組 68 2.32±0.02 2.29±0.06 2.28±0.10 2.19±0.05 15.324 0.008 B 組 52 2.31±0.08 2.27±0.03a 2.21±0.09a 2.16±0.08a 19.214 0.006 C 組 44 2.34±0.06 2.26±0.01ab 2.13±0.08ab 2.00±0.07ab 18.324 0.003 D 組 28 2.33±0.03 2.20±0.03abc 2.10±0.04abc 1.89±0.03abc 21.339 0.001 F 1.529 16.324 18.214 20.336 P 0.984 0.009 0.007 0.002
2.4 四組甲狀旁腺功能減退及低血鈣癥發(fā)生情況比較
手術后,四組甲狀旁腺功能減退發(fā)生率比較,差異有統(tǒng)計學意義(P<0.05),隨手術范圍增大而提高,依次為4.41%、44.23%、54.55%及71.43%;術后,四組低鈣血癥發(fā)生情況比較,差異有統(tǒng)計學意義(P<0.05),隨手術范圍增大而提高,依次為0.00%、3.85%、27.27%及50.00%。見表4。
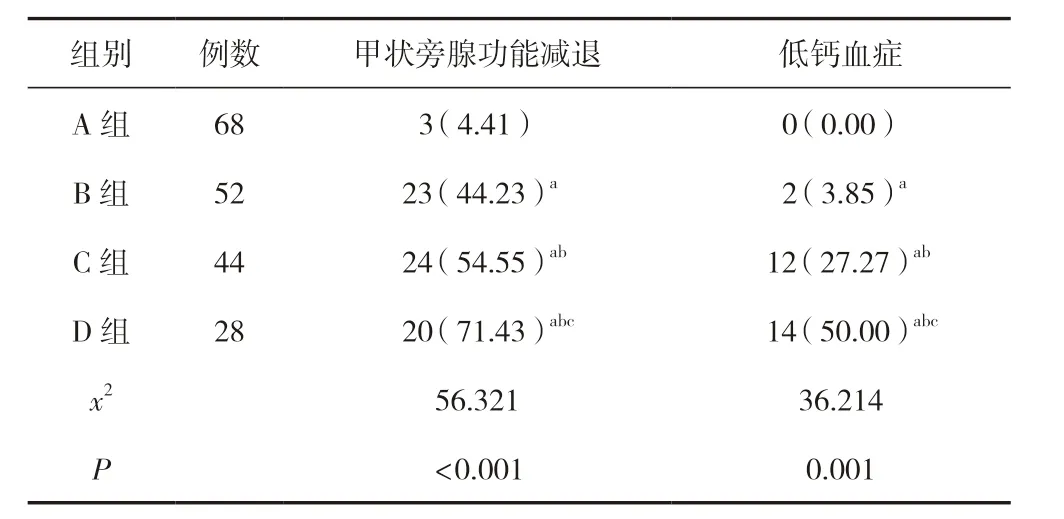
表4 四組甲狀旁腺功能減退及低鈣血癥發(fā)生情況比較 [n(%)]
3 討論
患者進行甲狀腺手術后會出現(xiàn)神經損傷,術后并發(fā)癥包括喉返神經損傷導致聲音嘶啞、甲狀旁腺損傷導致甲狀旁腺功能減退等。甲狀旁腺位于甲狀腺后方,可分泌甲狀旁腺激素,有效調節(jié)體內代謝,維持鈣磷平衡[4-5]。而甲狀旁腺功能減退是甲狀腺手術后常見并發(fā)癥。手術中明確甲狀旁腺解剖位置,保護甲狀旁腺供血能夠有效避免術后出現(xiàn)甲狀旁腺功能減退[6-7]。術后甲狀旁腺功能減退較輕患者會出現(xiàn)口唇麻木,嚴重患者則會表現(xiàn)為四肢抽搐等。臨床選擇合適甲狀腺手術切除方法是臨床外科治療中的重點。但對于甲狀腺手術切除范圍具有爭議。目前,使用較多的有甲狀腺單側腺葉切除手術、雙側腺葉切除手術等[8]。多數手術預后效果較好,但關于研究術后甲狀旁腺功能影響較少[9]。
本研究中,臨床不同手術方式治療后T4、T3、FT4 及FT3等均低于手術前,TSH 明顯高于手術前,差異有統(tǒng)計學意義(P<0.05),且四組甲狀旁腺激素及血鈣濃度水平在術后均下降,下降范圍隨術后時間而升高,術后甲狀旁腺激素及血鈣水平下降程度隨手術范圍增加而增大,說明甲狀腺手術時均會導致患者出現(xiàn)甲狀旁腺功能減退,與手術范圍具有密切聯(lián)系。臨床出現(xiàn)甲狀腺功能減退的原因在于:①手術時由于甲狀旁腺解剖位置特殊,難以辨認甲狀旁腺位置造成誤切或術中出血及甲狀旁腺自身粘連,均會影響手術視野[10]。②甲狀旁腺在淋巴清掃術中誤切風險較大。③由于甲狀旁腺供血血管脆弱,術中受刺激會出現(xiàn)痙攣而導致甲狀旁腺缺血,從而導致甲狀旁腺功能減退,若在手術中結扎錯誤會阻礙血液供應,影響甲狀旁腺功能。目前,針對甲狀腺功能減退缺乏針對性治療,僅依靠口服維生素D 維持體內血鈣濃度。但隨醫(yī)療發(fā)展,臨床甲狀旁腺激素代替治療關注度較高,相對于維生素D 具有較多治療優(yōu)勢[11]。本研究中,術后四組甲狀旁腺功能減退發(fā)生率比較,差異有統(tǒng)計學意義(P<0.05),進一步說明手術范圍擴大會增大甲狀旁腺損傷程度。
臨床手術過程中保護甲狀旁腺功能的最主要方法在于術中預防,要求操作者熟悉甲狀腺解剖結構,嚴格控制手術范圍,選擇最佳手術方法,避免盲目擴大手術范圍,減少手術操作對甲狀旁腺的損害,保證甲狀旁腺組織完整性,必要時選擇新輔助技術干預,幫助操作者辨別正常淋巴結和甲狀旁腺組織。手術過中采用納米碳術中示蹤技術能幫助操作者區(qū)分甲狀腺組織及甲狀旁腺組織,減少甲狀旁腺損傷。此外,PTH試紙檢測、甲藍染色定位等技術也能提高甲狀旁腺辨認度,起到保護效果[4,12]。
綜上所述,甲狀腺手術方式不同會對甲狀旁腺激素及血鈣水平產生不同影響,但患者進行甲狀腺手術后均會對甲狀旁腺產生一定影響,手術范圍越大,對甲狀旁腺功能影響越大。因此,需要在手術過程中保護甲狀旁腺,降低后期并發(fā)癥發(fā)生率。

