429例兒童血液病患者醫院感染病例調查分析
陸海麗
(北京京都兒童醫院院感疾控辦,北京,102208)
兒童血液病是一組起源于造血系統或影響造血系統伴發血液異常改變的一類疾病,以貧血、出血、發熱、淋巴結腫大等為主要臨床表現[1]。醫院感染是指住院患者在醫院內獲得的感染,包括在住院期間發生的感染和在醫院內獲得出院后發生的感染,但不包括入院前已開始或入院時已存在的感染。醫院工作人員在醫院內獲得的感染也屬于醫院感染[2]。因兒童免疫系統尚未發育完成,患血液病后,長期放療、化療及使用激素和免疫抑制劑,導致其免疫系統遭到破壞,更容易發生醫院感染[3]。為了解北京京都兒童醫院住院患兒醫院感染情況,通過回顧性調查的方法,對2019年1月—2021年12月北京京都兒童醫院429例發生醫院感染患兒的病歷資料進行分析,探討血液病患兒醫院感染的相關因素及預防措施,從而降低血液病住院患兒醫院感染的發生率。
1 資料與方法
1.1 一般資料
對2019年1月—2021年12月在北京京都兒童醫院住院的8 858例血液病患兒中發生醫院感染的429例患兒病歷進行回顧性調查。429例患兒中男248例,女181例;年齡1個月7 d~9歲;惡性血液病383例(噬血細胞綜合征35例,白血病232例,多發性骨髓瘤82例,再生障礙性貧血19例,淋巴瘤15例),非惡性血液病46例(貧血6例,EB病毒感染16例,血小板減少癥15例,免疫缺陷12例);處于粒細胞缺乏期327例。本研究經北京京都兒童醫院醫學倫理委員會批準。通過回顧性查閱院感病歷資料進行綜合性分析。
1.2 納入與排除標準
納入標準:院感專員通過醫院感染監測網已審核判斷為醫院感染的病例;符合《醫院感染診斷標準(試行)》[2]中醫院感染的標準;通過北京京都兒童醫院衛寧醫院感染信息管理軟件系統導出的數據。
排除標準:患兒入院48 h前出現無明確潛伏期的感染或者有明確潛伏期的感染,自入院時起未超過平均潛伏期后發生感染;粒細胞缺乏癥發生時已存在感染或有明確感染灶尚未控制的感染。
1.3 統計學分析
應用SPSS 28.0軟件對數據進行統計處理,計數資料以[n(%)]表示,采用χ2檢驗,多因素分析采用Logistic回歸分析,P<0.05表示差異有統計學意義。
2 結果
2.1 不同血液病類型與醫院感染情況分析
惡性血液病醫院感染發生率明顯高于非惡性血液病,差異有統計學意義(P<0.05)。見表1。
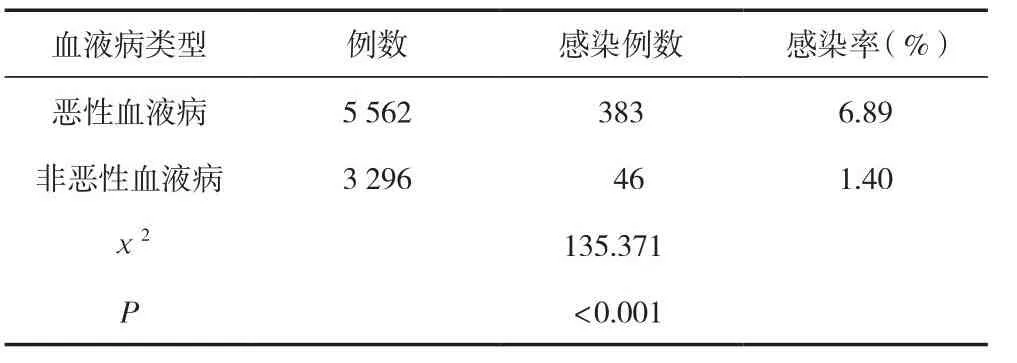
表1 不同血液病類型與醫院感染情況分析 (n)
2.2 中性粒細胞計數與醫院感染的關系
中性粒細胞計數<0.5×109/L時,醫院感染發生率最高,差異有統計學意義(P<0.05)。見表2。

表2 中性粒細胞計數與醫院感染情況分析 (n)
2.3 有創操作與醫院感染情況分析
住院期間有有創操作3 671例,發生醫院感染310例,感染率為8.44%;住院期間沒有進行有創操作3 671例,發生醫院感染119例,感染率為2.29%,差異有統計學意義(P<0.05)。見表3。
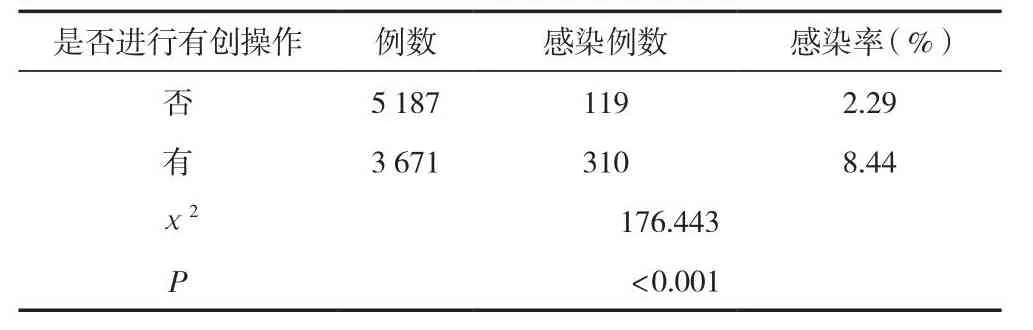
表3 有創操作與醫院感染情況分析 (n)
2.4 住院時間與醫院感染分析
429例醫院感染病例中,住院時間≥30 d的感染發生最多,共359例,占84.07%,差異有統計學意義(P<0.05)。見表4。
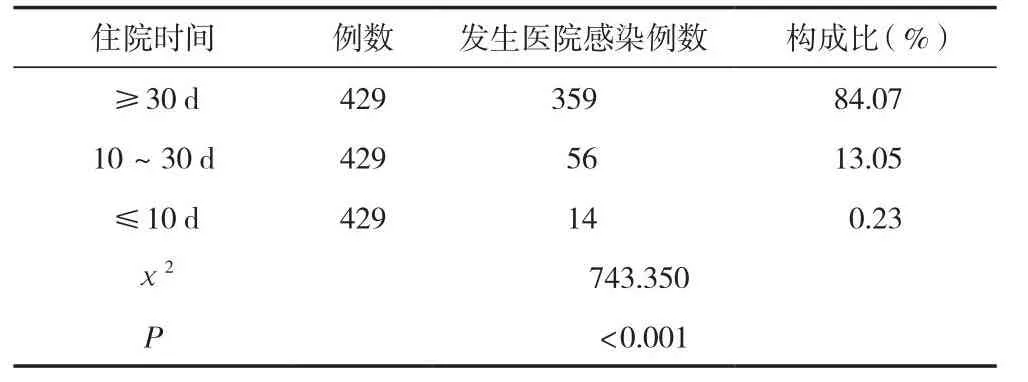
表4 住院時間與醫院感染分析 [n(%)]
2.5 使用層流床(單人無菌室)與醫院感染分析
化療后使用層流床的醫院感染發生率為3.45%,未使用層流床的醫院感染發生率為8.05%,差異有統計學意義(P<0.05)。見表5。
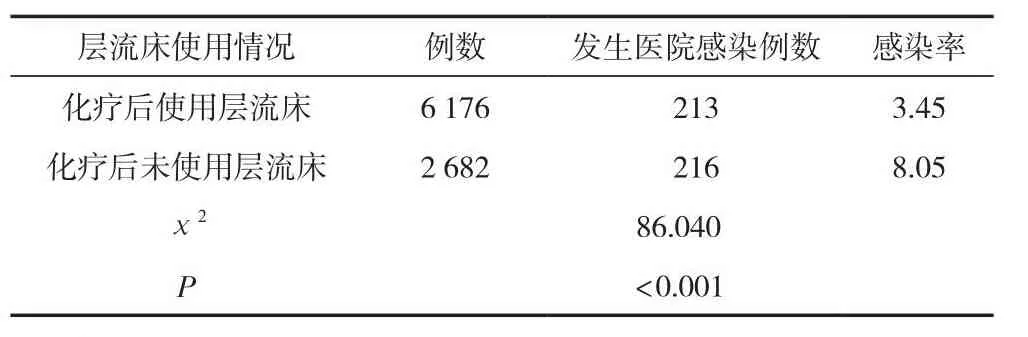
表5 使用層流床(單人無菌室)與醫院感染分析 (n)
2.6 使用抗生素與醫院感染分析
使用抗菌藥物時間3 d及以上者醫院感染發生率明顯高于未使用抗菌藥物或使用時間不超過24 h者,差異有統計學意義(P<0.05)。見表6。
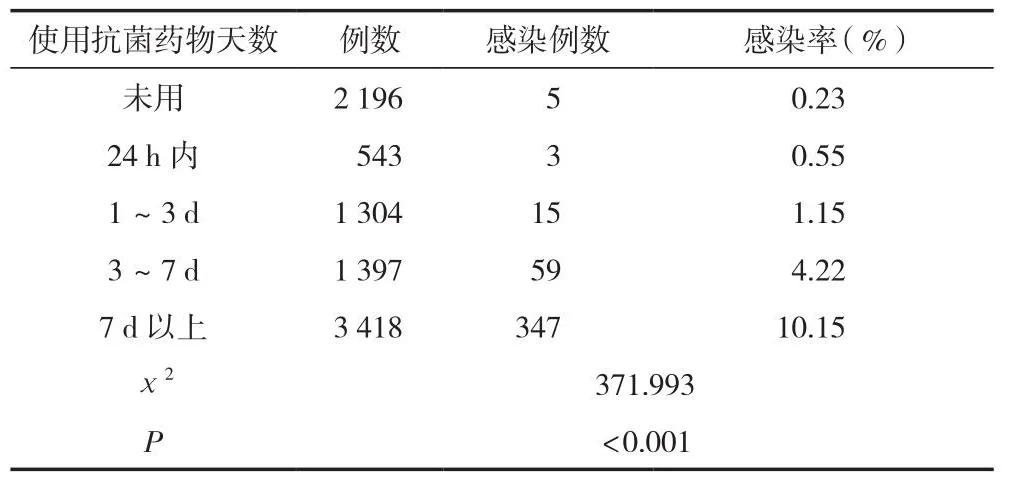
表6 使用抗菌藥物與醫院感染分析 (n)
2.7 影響血液病住院患兒醫院感染的多因素Logistic分析
多因素Logistic回歸分析結果顯示:血液病患兒住院期間進行有創操作、住院時間 >30 d、使用抗菌藥物 >7 d與血液患兒發生醫院感染有相關性(P<0.05且OR>1),是醫院血液病區住院患兒醫院感染的獨立危險因素。見表7。
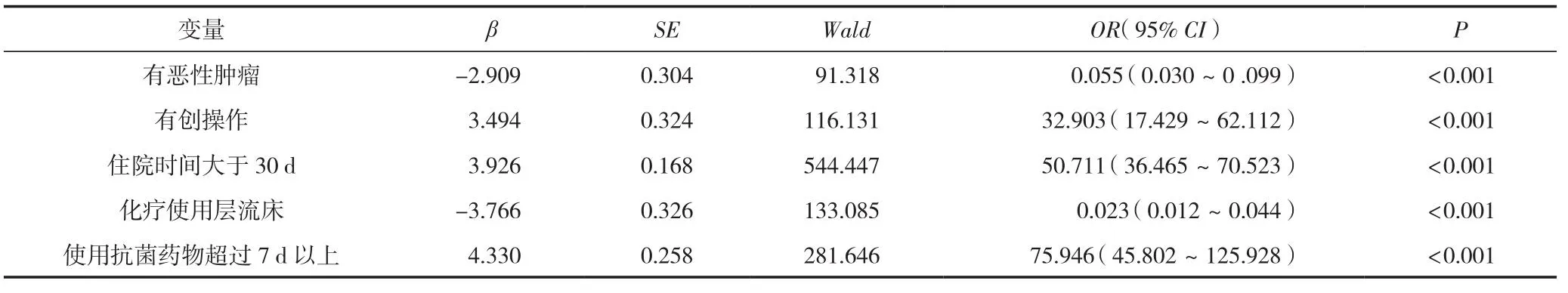
表7 影響血液病住院患兒醫院感染的多因素Logistic分析
2.8 感染部位分布情況
429例醫院感染病例中,以血流感染、胃腸道感染為主。血流感染182例,占42.62%;胃腸道感染65例,占15.15%。見表8。
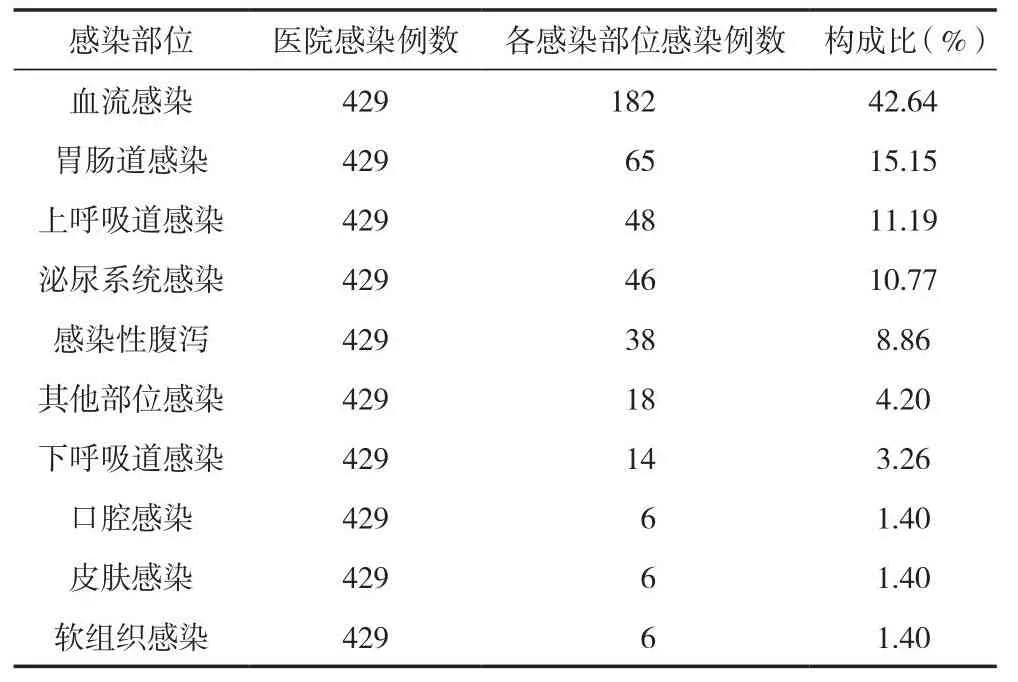
表8 血液病住院患兒感染部位構成比 (n)
2.9 血流感染患兒細菌種類分布
182例血流感染患兒中以葡萄球菌、大腸埃希菌、肺炎克雷伯菌、銅綠假單胞菌為主要病原菌。見表9。
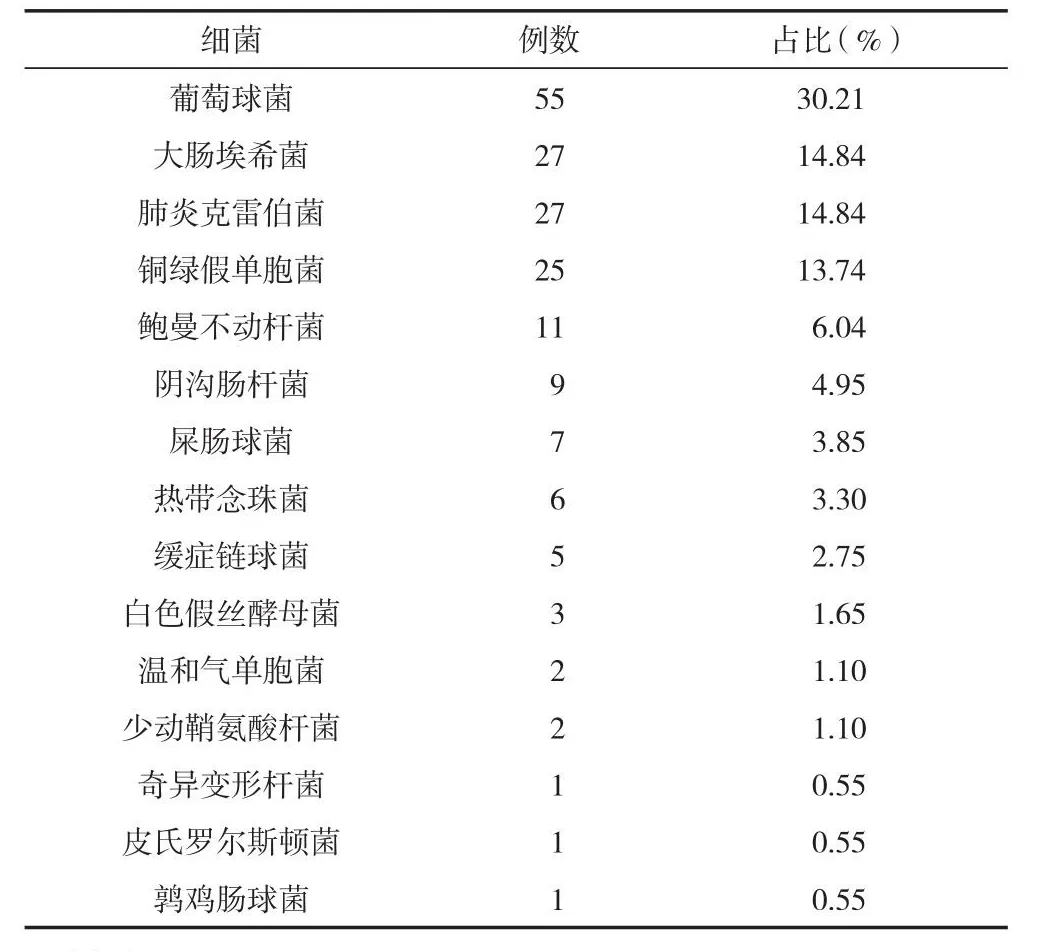
表9 血流感染患兒感染細菌種類分布 (n)
3 討論
血液病患兒是發生醫院感染的高危人群[4]。北京京都兒童醫院血液住院病區醫院感染發生率為4.84%,遠高于醫院感染的平均發生率(2.37%)。了解引起血液病區醫院感染的相關因素,預防與控制血液病患兒的醫院感染是全院醫院感染控制的關鍵。
惡性血液病、血液病粒細胞缺乏是醫院感染的重要高危因素[5]。本研究結果顯示,惡性血液病醫院感染發生率明顯高于非惡性血液病;當血液病患兒處于粒細胞缺乏期,醫院感染發生率最高;血液病患兒住院期間進行有創操作,可增加感染風險;住院時間越長,發生醫院感染的概率越高;與既往研究結果患者住院時間延長是發生醫院感染的危險因素一致[6]。血液病患兒應用化療及移植治療,長時間處于粒細胞缺乏、自身免疫功能低下狀態,極易并發感染,臨床治療過程中及時應用抗生素治療,可以有效減少感染。層流床是一種水平單向流局部空間凈化設備,其工作時,頂部風機吸入周圍環境空氣,再經過過濾器過濾掉大部分的空氣中的顆粒、細菌,再將過濾后的空氣以層流的方式送到病床內。層流床構造了一個有效的可移動潔凈空間,為化療的白血病患兒提供一個密閉消毒和相對無菌的凈化環境,是一種有效預防微生物感染的臨床治療裝置[7]。本研究結果表明,通過層流潔凈技術,應用層流床,將化療后粒細胞缺乏患兒安排入住層流床,患兒相對處于無菌環境中,實施保護性隔離,能夠有效降低住院感染發生率[8]。合理應用生素是提高療效、降低不良反應發生率以及減少或延緩細菌耐藥發生的關鍵。目前,血培養進行病原菌檢測是指導臨床合理使用抗生素的金標準。但由于血培養時間較長,而且陽性率較低,不能及時指導使用針對性抗生素,臨床醫生早期憑經驗用藥,根據用藥效果,進一步選用藥物,出現頻繁更換抗生素的情況,增加了抗生素的使用時間,極易引起病原菌耐藥。研究表明,不充分的經驗用藥增加了醫院感染風險[9-10]。這與本研究中使用抗生素周期越長,發生醫院感染的風險越高的結果一致。回歸分析結果顯示,血液病患兒住院期間進行有創操作、住院時間>30 d、使用抗生素>7 d是醫院血液住院病區患兒醫院感染的獨立危險因素。本研究中醫院感染部位分布顯示,血流感染的占比較高,血液病患兒因需要長期進行化學治療、靜脈高營養治療等,中心靜脈置管是最常使用的靜脈輸注途徑。患者可能因深靜脈置管等有創操作導致病原菌進入體內引發感染[11]。研究表明,加強醫務人員嚴格有創操作的無菌觀念是避免發生醫院感染相關血流感染的重要措施[12]。如進行有創操作時注意手衛生、重視皮膚黏膜的消毒、遵循最大無菌屏障要求等,對于置管后出院的患兒,定期進行管理維護,做好家屬管路自我維護相關知識的宣教,定期回訪患兒,及時了解管路維護情況,及時指導解決,避免下次住院時因管理問題增加醫院感染風險。血液病患者因疾病本身特點及化學藥物的應用,機體免疫力下降,造成粒細胞缺乏,外部的病原菌極易進入人體,造成感染[13]。本研究顯示,血流感染患兒中以葡萄菌、大腸埃希菌、肺炎克雷伯菌、銅綠假單胞菌感染的發生率最高。葡萄球菌普遍存在于人體皮膚黏膜、周圍環境等,是廣泛存在的條件致病菌。當血液病患兒自身免疫力下降或醫務人員手衛生管理不到位時,極易通過有創操作、皮膚傷口等進入人體,引起感染。大腸埃希菌為臨床常見的條件致病菌,血液病患兒經過長期化療后,容易破壞黏膜屏障,大腸埃希菌會進入血液引發感染[14]。肺炎克雷菌不僅存在于人體的胃腸道、鼻咽等處,也可在水、土壤、衣物表面等環境中生存,如病區環境清潔消毒不合格,病區織物未及時更換,病床的織物、病區周圍環境中的肺炎克雷伯菌將增加血液病患兒的感染風險[15]。銅綠假單胞菌是革蘭氏陰性桿菌,常存在于人體皮膚黏膜、胃腸道等部位。當血液病患兒長期進行放療、化療、使用免疫抑制劑治療后,機體免疫力低下時,醫務人員手衛生落實不到位,環境中的銅綠假單胞菌容易進入人體或通過醫務人員間接進入有創部位等,引起感染[16]。
綜上所述,血液病患兒住院期間進行有創操作、住院時間>30 d、使用抗生素>7 d是醫院血液住院病區患兒醫院感染的獨立危險因素。為預防與控制北京京都兒童醫院血液病區患兒醫院感染發生率,應做好以下預防措施:①關注病區清潔消毒質量、醫務人員各項有創操作的無菌觀念,增強醫務人員的培訓,提高醫務人員做好手衛生的意識。同時加強病情觀察,關注中性粒細胞計數[17]。②關注置管后的護理,每日進行置管情況的評估管理,管路的有效維護可以減少醫院感染的發生[18]。③加強臨床醫生抗生素合理使用的相關培訓管理,使用抗生素前病原學的送檢,確保正確使用抗生素,縮短抗生素使用時間,進而減少細菌耐藥的發生,縮短住院時間,可以有效降低醫院感染的發生[10]。

