頸椎管內外溝通性腫瘤一期全切的手術治療策略
李洋 鄒福建 鄧雷 薛軍 蔣登志 徐忠燁 晏怡


【摘要】 目的 建立新的頸椎管內外溝通性腫瘤臨床分型,并根據術前分型選擇不同的手術方式,制定一期全切頸椎管內外溝通性腫瘤的最佳手術治療策略。方法 回顧性分析重慶醫科大學附屬第一醫院神經外科2016年1月—2021年1月收治的84例頸椎管內外溝通性腫瘤患者的臨床資料,所有患者術前依據新的“三分型”系統進行臨床分型。Ⅰ型:腫瘤主體位于椎管內及椎間孔區,采取后入路半椎板術式;Ⅱ型:腫瘤涉及椎間孔內外,生長范圍廣,采取后入路個體化椎板切除+內固定術式;Ⅲ型:腫瘤主體位于椎間孔外及腫瘤位于C1-2水平,采取側方入路術式。不同分型采用相應的手術方式達到一期全切腫瘤的手術目標。術后評估神經功能損害癥狀有無改善、有無腫瘤復發及內固定相關并發癥等臨床療效,分析此分型在臨床實踐中的指導價值。結果 84例患者中,Ⅰ型10例,Ⅱ型40例,Ⅲ型34例,均達到一期全切目標,術中未發生椎動脈的損傷。術后病理診斷以神經鞘瘤最為常見,共70例(83.3%)。術前McCormick脊髓功能評分Ⅰ級33例,Ⅱ級43例,Ⅲ級7例,Ⅳ級1例。隨訪時間6~40個月,平均18 個月,隨訪期間43例患者疼痛及無力等神經功能損害癥狀均不同程度緩解;29例患者臨床癥狀較術前無變化;12例無癥狀患者無新發神經功能損害癥狀。末次隨訪時,所有患者的McCormick脊髓功能評分Ⅰ級69例,Ⅱ級13例,Ⅲ級2例,Ⅳ級0例,優于術前,差異有統計學意義(P<0.001)。隨訪期間所有患者無腫瘤復發,未見頸椎不穩或畸形,其中Ⅱ型患者也未發生固定材料松動、脫落或斷裂等并發癥。結論 新的“三分型”有助于指導手術方案的制定,在一期全切腫瘤的同時兼顧了脊柱穩定性,更加簡單實用。
【關鍵詞】 頸椎管內外溝通性腫瘤;腫瘤分型;一期全切;手術方式
【中圖分類號】 R739.42 【文獻標志碼】 A 【文章編號】 1672-7770(2023)01-0028-08
Abstract: Objective To establish a new clinical classification of cervical intraspinal and extraspinal communicating tumors, for surgical methods selection, and formulate the best surgical treatment strategy for one-stage total resection of cervical intraspinal and extraspinal communicating tumors. Method The clinical data of 84 patients with cervical intraspinal and extraspinal communicating tumors admitted to Department of Neurosurgery, the First Affiliated Hospital of Chongqing Medical University from January 2016 to January 2021 were analyzed retrospectively. All patients were clinically classified according to the new “three-classification” system before operation. Type Ⅰ: The main part of the tumor was located in the spinal canal and the intervertebral foramen, and the posterior approach with hemilaminectomy was adopted. Type Ⅱ: The tumor involved both inside and outside the intervertebral foramen, with a wide range of growth. The posterior approach of individualized laminectomy+internal fixation was adopted. Type Ⅲ: The main part of the tumor was located outside the intervertebral foramen or the tumor was located at the C1-2 level. The lateral approach was adopted. Different types were treated with corresponding surgical methods to achieve the goal of one-stage total tumor resection. After operation, the clinical effects of neurological impairment symptom improvement, tumor recurrence and internal fixation related complications were evaluated, then the guiding value of this classification in clinical practice was analyzed. Results Among the 84 patients, 10 were type Ⅰ, 40 were type Ⅱ, and 34 were type Ⅲ. All achieved the goal of one-stage total resection, no intraoperative vertebral artery injury. Schwannoma was the most common postoperative pathological diagnosis in 70 cases(83.3%). Preoperative McCormick spinal cord function score was performed in 33 patients with grade Ⅰ, 43 with grade Ⅱ, 7 with grade Ⅲ, and 1 with grade Ⅳ. The follow-up time was from 6 to 40 months, with an average of 18 months. During the follow-up period, the symptoms of neurological impairment such as pain and weakness were relieved to varying degrees in 43 patients. The clinical symptoms of 29 patients did not change compared with those before operation. Twelve asymptomatic patients showed no new neurological impairment. At the last follow-up, the McCormick spinal cord function score of all patients was better than that before operation(69 cases with grade Ⅰ, 13 cases with grade Ⅱ, 2 cases with grade Ⅲ and 0 case with grade Ⅳ) (P<0.001). During the follow-up period, there was no tumor recurrence, no cervical instability or deformity, and no complications such as loosening, shedding or breaking of fixation materials occurred in type Ⅱ patients. Conclusions The new “three-classification” system is helpful to guide the formulation of surgical plan. It takes into account the stability of the spine while performing one-stage total tumor resection, which is more simple and practical.
Key words: cervical intraspinal and extraspinal communicating tumor; tumor classification; one-stage complete cut; surgical method
作者單位:400016 重慶,重慶醫科大學附屬第一醫院神經外科(李洋,晏怡);重慶醫科大學附屬璧山醫院(重慶市璧山區人民醫院)神經外科(李洋,鄒福建,鄧雷,薛軍,蔣登志,徐忠燁)
通信作者:晏怡
椎管內外溝通性腫瘤是椎管腫瘤的一種特殊且常見的類型,腫瘤通過椎間孔生長至椎管內外,多為良性,手術全切是該疾病唯一有效的治療方法;其中發生于頸段的椎管內外溝通性腫瘤,因其涉及頸部大血管、頸脊髓、臂叢神經、頸椎側方小關節等重要結構,手術需要面臨全切率和脊柱穩定性兩個難題,一期全切有一定難度和風險[1]。多入路分期手術或腫瘤切除后常規行頸椎后路固定融合可以部分解決上述難題,但將會增加患者手術創傷和費用[1-2]。一直以來,很多學者提出了各種不同的分型系統來協助指導椎管內外溝通性腫瘤的手術治療,但至今在這一領域尚未達成共識,既無統一的分型標準,手術入路及方式的選擇依據也各有主張[2-6]。結合自身臨床實踐,本研究提出了新的頸椎管內外溝通性腫瘤分型,并將其應用于臨床,對不同分型的腫瘤病例采用不同的手術策略,從而可在關注全切率和脊柱穩定性的前提下,達到一期全切除腫瘤的目的。本研究對重慶醫科大學附屬第一醫院神經外科2016年1月—2021年1月收治的84例依據新的頸椎管內外溝通性腫瘤分型進行手術治療的患者的診療過程進行回顧性分析,為此類腫瘤患者的一期手術全切提供了個性化解決方案。
1 資料與方法
1.1 一般資料 共納入84例進行一期手術治療的頸椎管內外溝通性腫瘤患者,其中男39例,女45例;年齡15~76歲,平均年齡約47歲。主要臨床癥狀以感覺障礙最常見,30例表現為不同程度肢體麻木,上肢為主;其次為疼痛,27例存在頸肩疼痛,部分伴患側上肢放射痛;也有運動障礙表現,15例出現不同程度肢體乏力感,其中11例出現患側上肢肌力下降,4例出現步態不穩;還有12例因無癥狀包塊或檢查發現病變入院;無大小便功能障礙患者。所有患者術前常規行頸椎MRI增強、頸部CTA及頸椎CT三維重建。腫瘤位于顱頸交界區3例,C1-2 28例,C2-316例,C3-412例,C4-56例,C5-65例,C6-74例,累及2~4個椎體節段10例,包括頸胸交界區5例。納入標準:(1)術前診斷頸椎管內外溝通性腫瘤明確;(2)依據新的“三分型”制定手術治療策略;(3)術前及隨訪影像學資料完整。排除標準:(1)術前合并脊柱不穩或畸形;(2)二次或多次手術。所有患者或家屬均簽署知情同意書。
1.2 腫瘤分型 在Toyama分型基礎上,本研究根據腫瘤大小、位置及生長范圍,將頸椎管內外溝通性腫瘤分成 3型 4類。(1)Ⅰ型:腫瘤主體位于椎管內及椎間孔區,包括Toyama分型中的Ⅰ型、Ⅱa型、Ⅲa型、Ⅳ型及Ⅴ型;(2)Ⅱ型:腫瘤涉及椎間孔內外,生長范圍廣,包括Toyama分型中的Ⅱb型、Ⅲb型及Ⅵ型;(3)Ⅲ型:腫瘤主體位于椎間孔外,定義為Ⅲa型,與Toyama分型中的Ⅱc型類似;同時考慮到C1、C2水平解剖結構的特殊性,定義腫瘤位于C1-2水平此特殊位置為Ⅲb型,此類腫瘤在Toyama分型中被遺漏。
1.3 手術方式 根據腫瘤分型采用相應的手術方式。Ⅰ型:采取經后入路切除患側半椎板,不破壞關節突,不行內固定;Ⅱ型:采取經后入路個體化椎板切除,關節突關節切除打開椎間孔,同期行頸椎內固定;Ⅲ型:采取側方入路術式。見表1。
1.4 手術過程 所有手術均行氣管內插管全麻。(1)Ⅰ型:患者取俯臥位,根據C臂定位作腫瘤對應節段后正中直切口,剝離并推開患側椎旁肌,顯露椎板、關節突,用超骨刀配合咬骨鉗去除患側半椎板顯露腫瘤(必要時可咬除少許關節突),腫瘤通常有包膜,切開腫瘤包膜,包膜內分塊切除椎間孔內及椎管內腫瘤,注意保護硬脊膜和神經根,若椎管內部分腫瘤位于硬脊膜下,應打開硬脊膜,切除腫瘤后嚴密縫合或修補硬膜,防止腦脊液漏。術區徹底止血,置入引流管,逐層縫合切口。打開硬脊膜的患者必須嚴密縫合肌肉,以防止腦脊液漏。(2)Ⅱ型:手術入路同Ⅰ型,先處理椎管內及椎間孔內腫瘤,部分患者若無法完全顯露腫瘤,可通過咬除棘突根部的骨質甚至部分棘突及對側椎板,切除黃韌帶,適當傾斜手術床等方法以便暴露腫瘤。關節突關節切除打開患側椎間孔,再沿椎間孔內腫瘤向椎旁追蹤,嚴格包膜下切除腫瘤,避免損傷靜脈叢引起出血,更有利于避免損傷椎動脈。包膜內切除腫瘤過程中,腫瘤體積縮小后腫瘤邊界將逐漸顯露,小心分離腫瘤包膜與周圍組織粘連,直至全切除腫瘤,特別注意保護椎動脈。因對后柱穩定性破壞較大,同期行后路釘棒內固定術。術區徹底止血,置入引流管,逐層縫合切口。(3)Ⅲ型:患者取側臥位,行患側乳突下頸部腫瘤水平側方縱行切口,分離胸鎖乳突肌、頸夾肌、頸脊肌、斜角肌等頸部肌群。對Ⅲa型,在肌間隙中即可顯露并切除腫瘤,如有需要再經擴大的椎間孔顯微切除椎間孔內部分;對Ⅲb型,通過寰椎后弓與樞椎之間寬大的椎板間隙進入,必要時暴露并去除部分寰椎后弓、C2半椎板,注意保護椎動脈。顯露腫瘤后切開包膜,包膜內分塊切除腫瘤,縮小瘤體后分離腫瘤邊界;若發現明確載瘤神經無法分離則予以切斷,顯微鏡下小心分離腫瘤與脊髓和神經根粘連,完整切除腫瘤,修補硬脊膜破損,術區確切止血后逐層關閉切口。所有手術均在神經電生理監測下進行;術后使用頭孢曲松預防感染治療3 d,術后1~2 d內視引流量情況拔除引流管;術后建議患者佩戴頸托2~3個月。
1.5 評價方法 采用McCormick脊髓功能評分來評估患者神經功能損害情況。McCormick脊髓功能評分共分為4級[7-8]。(1)Ⅰ級:神經功能正常,輕度局灶功能缺損,但不影響肢體的功能,輕度痙攣或反射異常,步態正常;(2)Ⅱ級:感覺運動缺損影響肢體功能,輕度到重度步態困難,嚴重的疼痛影響患者生活質量,但仍能獨立行走;(3)Ⅲ級:稍嚴重的神經功能缺損,需要輪椅或拐杖/支具行走或雙上肢功能損害,能夠或不能夠獨立活動;(4)Ⅳ級:嚴重的神經功能缺損,需要輪椅或拐杖/支具行走,伴雙上肢功能損害,不能獨立活動。術前McCormick脊髓功能評分通過收集分析患者住院病歷資料來獲得,采用微信、電話聯系等方式獲得患者隨訪McCormick脊髓功能評分。
腫瘤完全切除的標準為術中顯微鏡下達到腫瘤全切及術后1周內復查增強MRI檢查提示腫瘤無殘留,通過住院及門診復診所行MRI影像資料來評估患者有無腫瘤復發。脊柱畸形和穩定性評價方法是收集住院及門診復診所進行影像學檢查資料,從而評估患者脊柱穩定性及有無內固定相關并發癥情況。通過手術前后頸椎正側位或過伸、過屈側位X線片分析,將頸椎不穩[9]定義為相鄰節段成角>10°,或椎體動態滑移≥3 mm。
1.6 統計學分析 采用SPSS 22.0軟件分析處理數據,計數資料以例數和百分比表示。對術前及隨訪McCormick脊髓功能評分進行配對樣本比較的Wilcoxon符號秩和檢驗,以P<0.05認為差異有統計學意義。
2 結 果
2.1 McCormick脊髓功能評分 84例患者術前的McCormick脊髓功能評分Ⅰ級33例,Ⅱ級43例,Ⅲ級7例,Ⅳ級1例。隨訪時間6~40個月,平均18 個月,末次隨訪時所有患者的McCormick脊髓功能評分Ⅰ級69例,Ⅱ級13例,Ⅲ級2例,Ⅳ級0例,優于術前,差異有統計學意義(P<0.001)。見圖1。
2.2 臨床療效 84例患者中,Ⅰ型患者10例均采取后入路半椎板術式,Ⅱ型患者40例均采取后入路個體化椎板切除+內固定術式,Ⅲ型患者34例均采取側方入路術式,術中均未發生椎動脈的損傷。依據術中顯微鏡下所見及術后1周內復查增強MRI檢查判斷腫瘤切除情況,84例患者均完成一期全切手術治療目標。病理診斷結果顯示,70例神經鞘瘤,7例脊膜瘤,2例神經纖維瘤,1例節細胞神經瘤,1例脂肪瘤,1例上皮樣惡性外周神經鞘瘤,1例血管瘤及1例侵襲性B細胞非霍奇金淋巴瘤。
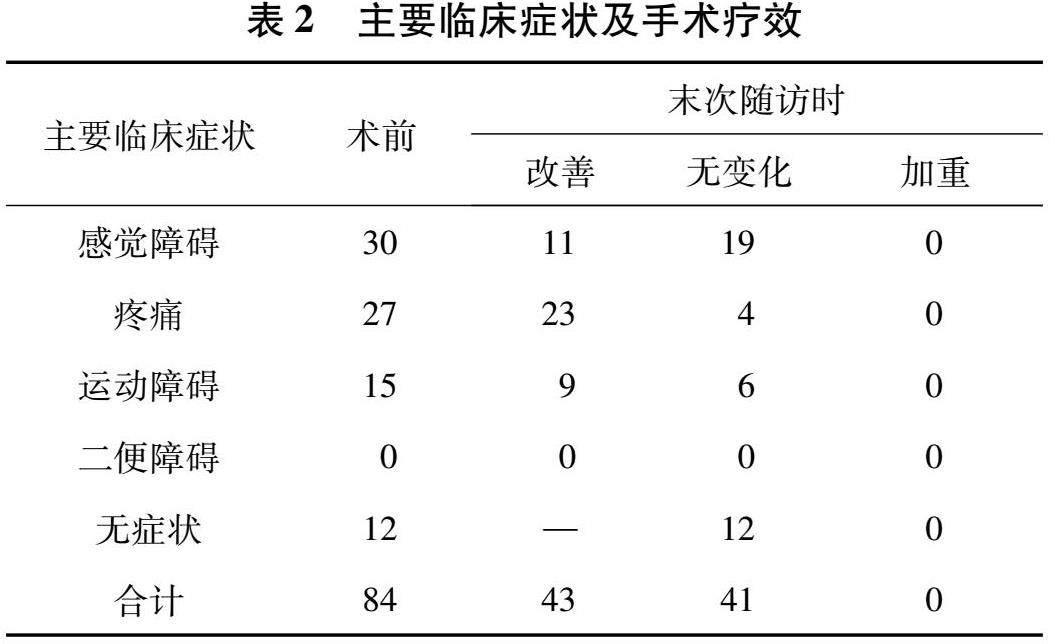
隨訪時間6~40個月,平均18 個月,隨訪期間未見腫瘤復發患者。43例患者麻木、疼痛及無力等神經功能損害癥狀均不同程度緩解,29例患者臨床癥狀較術前無變化,12例無癥狀患者無新發神經功能損害癥狀(表2)。
2.3 脊柱穩定性 術后隨訪期間,84例患者均未出現頸椎不穩或畸形情況,其中Ⅱ型40例同期行頸椎后路內固定的患者,均未發生內固定材料松動、脫落或斷裂等并發癥。
2.4 典型病例
2.4.1 22號病例 患者男,46歲,因“右上肢疼痛麻木2個月”入院。術前頸椎MRI示,頸6-7椎管內及右側椎間孔區占位性病變。分型為Ⅰ型,采取經后正中入路,頸6-7右側半椎板切除,術中見腫瘤累及硬膜下,完整切除腫瘤。術后病理診斷為神經鞘瘤。術前McCormick評分為Ⅱ級,隨訪評分為Ⅰ級,右上肢疼痛麻木癥狀完全消失。術后隨訪未見頸椎不穩或畸形,復查MRI未見腫瘤復發(圖2)。
2.4.2 14號病例 患者女,38歲,因“左上肢麻木3個月,加重伴乏力1個月”入院。術前頸椎MRI示,頸4-5左側椎間孔區占位性病變,溝通椎管內外生長。分型為Ⅱ型,采取經后正中入路,頸4-5左側半椎板及關節突關節切除,完整切除腫瘤后行頸4-6融合內固定術。術后病理診斷為神經鞘瘤。術前McCormick評分為Ⅱ級,隨訪評分為Ⅰ級,左上肢麻木、乏力癥狀完全消失。術后復查CT及X片,未見頸椎不穩或畸形,也未發生固定材料松動、脫落或斷裂等;復查MRI未見腫瘤復發(圖3)。
2.4.3 23號病例 患者男,56歲,因“反復頸部疼痛1+年”入院。術前頸椎MRI示,C2-3右側椎間孔區及椎管外占位性病變。分型為Ⅲa型,采取側方入路術式。術后病理診斷為神經鞘瘤。術前McCormick評分為Ⅱ級,隨訪評分為Ⅱ級,頸痛癥狀無明顯變化。術后復查MRI未見腫瘤復發(圖4)。
2.4.4 33號病例 患者女,65歲,因“發現左側頸部包塊6+年,雙下肢麻木感1+月”入院。術前頸椎MRI示,C1-2椎體水平椎管內外溝通占位性病變,相應節段脊髓受壓。分型為Ⅲb型,采取側方入路術式。術后病理診斷為神經鞘瘤。術前McCormick評分為Ⅰ級,隨訪評分為Ⅰ級,麻木癥狀明顯緩解。術后復查MRI未見腫瘤復發(圖5)。
3 討 論
頸椎管內外溝通性腫瘤因涉及頸部大血管、頸脊髓、臂叢神經、頸椎側方小關節等重要結構,手術需要面臨全切率和脊柱穩定性兩個難題,一期全切有一定難度和風險[1]。本研究在手術治療中需在關注全切率和脊柱穩定性的前提下,達到一期全切除腫瘤的目的,因此對頸椎管內外溝通性腫瘤進行分型具有非常重要的臨床意義,這有利于制定最佳的手術治療策略[2-3]。
目前頸椎管內外溝通性腫瘤的手術治療方式多種多樣,仍存在許多爭議。很多研究提出了不同的分型系統來協助指導此類腫瘤的手術方式[2-6],其中2004年提出的Toyama分型是一種基于影像學(CT及MRI)和術中所見的三維分型方法,臨床影響最廣泛[3]。Toyama分型根據腫瘤橫斷面生長范圍分為9種類型。(1)Ⅰ型:聯系硬膜內、外的腫瘤,僅位于椎管內;(2)Ⅱ型:位于硬膜外,沿椎間孔生長溝通椎管內外,根據椎間孔外擴散程度分為a、b和c三種亞型:①Ⅱa型腫瘤不超出椎間孔,②Ⅱb型腫瘤超出椎間孔到達椎旁,③Ⅱc腫瘤位于椎間孔內及椎旁;(3)Ⅲ型,腫瘤存在于硬膜內、外,并沿椎間孔生長溝通椎管內外,若位于硬膜內、外及椎間孔內即為Ⅲa型,若位于硬膜內、外且超出椎間孔達椎旁即為Ⅲb型;(4)Ⅳ型,腫瘤位于硬膜外并向前侵入椎體內;(5)V型,腫瘤位于硬膜外并侵犯椎板到達椎板外;(6)Ⅵ型,腫瘤呈多方向骨侵蝕性生長。同時為顯示腫瘤的縱向生長范圍,根據累及椎間和橫突孔的數目進行分期,根據累及椎間孔數量定義的IF分期:(1)Ⅰ期:累及1個椎間孔;(2)Ⅱ期:累及2個椎間孔;(3)Ⅲ期:累及3個或更多。根據累及橫突孔數量定義的TF分期:(1)Ⅰ期:未累及橫突孔;(2)Ⅱ期:累及1個橫突孔;(3)Ⅲ期:累及2個及以上的橫突孔。
Toyama分型比較關注硬脊膜、椎間孔等解剖標志,而C1、C2之間無椎間孔,因此更適用于確定位于C2水平以下的頸椎管內外溝通性腫瘤的手術策略。同時,本研究在臨床實踐中發現該分型過于繁瑣細致,對手術方式的指導意義較模糊,不便于直觀指導手術方案的制定。至今未能確定一個“金標準”式的分型系統指導臨床手術決策,但基本的治療原則是一致的,術前準確評估腫瘤大小、位置及生長范圍有利于制定個體化的一期全切除手術方案。基于此理念,結合自身臨床實踐體會,本研究在Toyama分型基礎上,提出將頸椎管內外溝通性腫瘤分成3型4類,并根據術前腫瘤分型選取相應的手術方式。
本研究提出的新分型重點關注椎間孔這一解剖結構,模糊了Toyama分型中對硬脊膜的關注,因為大多數情況下僅僅依據術前增強MRI等檢查無法準確判斷腫瘤是否生長至硬膜下。本研究以椎間孔為界限, 將頸椎管內外溝通性腫瘤主體分為椎間孔內、椎間孔外及跨過椎間孔內外生長三大類型,這樣在術前更容易進行臨床分型。從指導手術方案方面考慮,為達到全切腫瘤的目的,椎間孔內、外腫瘤大小是選擇手術入路的首要考慮因素,而韌帶、椎板及關節突關節等結構的破壞程度決定了脊柱穩定性的保護與重建方案,新分型在一期手術完全切除腫瘤的同時,兼顧了脊柱穩定性,可為最佳手術方案提供直接參考。本研究注意到寰椎后弓與樞椎之間存在寬大的椎板間隙,可以充分利用此生理間隙來切除腫瘤,同時C2棘突肌肉附著點對上頸椎穩定性有重要意義[9],因此新分型單獨將C1-2水平此特殊位置的頸椎管內外溝通性腫瘤歸為一種類型。總的來說,本研究的新分型更簡潔,易于理解也更具手術方案指導價值,很方便臨床決策。
頸椎管內外溝通性腫瘤的手術治療首要目標為腫瘤全切除,在制定手術方案時需考慮達到較高的全切率。同時本研究也注意到,以往神經外科醫師由于缺乏脊柱生物力學相關理論知識,在切除腫瘤時不注意保護脊柱的骨性結構,導致患者術后出現脊柱后凸或側凸畸形,甚至造成脊髓二次壓迫,不得不再次接受手術。即便患者腫瘤被完全切除,但由于脊柱穩定性未能重建,其神經癥狀依然無法解除,這大大影響了患者手術效果及生活質量。另一方面,并非所有腫瘤切除后都需要進行穩定性重建,過度的穩定性重建及內固定可使得手術過程中損傷椎動脈和神經根的風險增加,手術固定后頸椎運動功能受限,還可能加速鄰近節段的退變。手術后患者也有可能出現斷釘斷棒、內固定脫位等嚴重并發癥,需再次進行手術翻修,加重患者的痛苦和經濟負擔。目前對頸椎管內外溝通性腫瘤切除術后脊柱穩定性的重建與否以及方式缺乏統一的共識。雖然脊柱穩定性相關問題爭議尚存,但是基本手術原則相同,需要在保證較高全切率的同時,注意脊柱穩定性的保護與重建。
首先注重脊柱穩定性的保護。根據著名的“Denis三柱”理論,對患者的生理解剖結構(包括肌肉軟組織、韌帶、骨性結構等)破壞越少就越有利于保護脊柱穩定性。半椎板技術十分符合此理念,該方式只分離患側的肌肉和棘突,保留了棘突韌帶復合體及對側肌肉附著點,同時也保護對側椎板、黃韌帶及關節突關節的完整,顯著減少了對生理解剖結構的損傷,保護了后柱穩定性。有報道表明,半椎板切除可以降低脊柱畸形的發生率,還能有效地降低腦脊液漏和術后感染的發生率,具有手術創傷小、術后恢復快、脊柱穩定性好、遠期療效好等顯著優點,但暴露的操作空間有限,腫瘤切除不完整可能大,需要嫻熟的顯微外科技術[10]。本研究對Ⅰ型患者采用單純半椎板切除,不行內固定,如果腫瘤少許延伸至椎間孔區域,可通過適當傾斜手術床等方法即可做到良好暴露腫瘤的同時保護頸椎穩定性;10例患者均達到全切,術后隨訪未見腫瘤殘留及復發,脊柱穩定性良好。對腫瘤主體位于椎間孔外及C1-2水平腫瘤的34例Ⅲ型患者,采取側方入路,通過頸部自然肌間隙,術中可以充分顯露椎管外腫瘤,再經擴大的椎間孔顯微切除椎間孔內部分,所有患者均達到全切目標;其中有部分Ⅲb型患者為了切除椎管內病變從側方行半椎板切除,未破壞脊柱穩定性。
其次關注脊柱穩定性重建的問題。椎管內外溝通性腫瘤總是沿椎間孔生長,為了更好地暴露腫瘤達到全切,往往需要打開椎間孔,較大程度地破壞了關節突關節。有時半椎板切除無法完全顯露腫瘤,可采取咬除棘突根部骨質甚至部分棘突及對側椎板、切除黃韌帶,適當傾斜手術床等方法適當擴大手術視野,必要時需行全椎板切除。Asazuma等[3]認為,對于Toyama分型中Ⅳ、Ⅵ型及IF 2期和3期的患者需要進行脊柱重建。既往有研究采用半椎板+單側小關節切除未行內固定,隨訪未見頸椎畸形[11]。McCormick認為雙側椎板切除+單側小關節切除術后應考慮內固定,單側椎板+單側小關節切除術不穩定的風險較小[12-13]。Huang等[14]建議當關節突關節切除超過50%時,應進行脊柱重建。Zdeblick等[15]的研究中,在切除超過50%的關節突關節后觀察到不穩定。張科等[16]認為,術前脊柱穩定性已破壞、術前影像學檢查顯示椎體侵蝕過半或病變節段≥3個、手術過程中切開患側小關節等情況下需同期行內固定。另一方面,長期以來常有椎管內外腫瘤切除后未行內固定重建脊柱穩定性,隨訪期間發生脊柱不穩甚至后凸畸形的病例報道[11,17-18]。盡管影響頸椎管內外溝通性腫瘤切除術后脊柱穩定性的因素較多,但目前絕大多數學者都支持在關節突關節完全破壞時,需要同期進行脊柱穩定性重建這一觀點。本研究中,Ⅱ型患者腫瘤常常延伸到椎間孔外區域,需要小關節完全切除以實現腫瘤的可視化。因此對Ⅱ型患者采用的方式是全切除患側關節突關節,打開椎間孔,切除部分或全部椎板,手術過程中獲得了很好的手術視野,腫瘤暴露充分;40例患者均達到全切腫瘤的目標,全切率100%;同時Ⅱ型患者術中同期行頸椎后路內固定以重建脊柱穩定性,術后隨訪未見脊柱畸形,也未發生內固定材料松動、脫落或斷裂情況。
后入路是最為經典的手術入路,大多數神經外科醫師都已熟練掌握此入路。它具有創傷小、出血少及對周圍鄰近組織干擾小等優點,非常有利于處理椎管內腫瘤及硬脊膜。但存在較大椎動脈損傷風險,常不能完全暴露椎管外的腫瘤。Ⅰ型、Ⅱ型患者均需處理椎管內腫瘤,有時甚至需要處理硬膜下腫瘤;同時Ⅱ型患者需采用脊柱后路內固定系統重建脊柱穩定性,因此本研究對于Ⅰ型、Ⅱ型均采取后正中入路,共50例患者均達到腫瘤全切,所有手術中都未發生椎動脈的損傷。Asazuma等[3]認為,對于腫瘤局限于椎管和椎間孔的Toyama Ⅰ型、Ⅱa型和Ⅲa型患者,甚至腫瘤局限于椎體或椎板的Ⅳ型和V型患者,僅通過后路手術即可實現全切除。但有研究認為,單純后路只能切除距離硬脊膜4 cm以內的椎管外腫瘤[4];也有研究報告,切除的最大距離可以超過4 cm[13]。本研究中,部分病例椎管外腫瘤超過4 cm,經后入路成功完成一期手術全切,因此,椎管外腫瘤可切除的最大范圍取決于主刀醫師的經驗技巧及手術器械的運用,如包膜內分塊切除、適當旋轉患者體位、超聲吸引器的使用等。
頸側入路有利于椎間孔外腫瘤的切除,可以通過正常的肌肉間隙進入,開闊的視野便于辨識周圍解剖結構,椎動脈損傷風險較低,有術式簡單易行、損傷小、切口關閉時簡單、傷口愈合快、術后恢復快等優點,且不需切除椎板,不影響術后穩定性,椎管打開范圍小,術后較少出現腦脊液漏和皮下積液,但對椎管內腫瘤的切除十分不便[8]。本研究中對于Ⅲ型患者均采取側方入路,可以充分利用組織間隙以達到顯露并全切除腫瘤的目的[5,8-9],保證全切率的同時也保護了脊柱穩定性。尤其對于Ⅲb型,即C1-2水平椎管內外溝通性腫瘤,可以充分利用寰椎后弓與樞椎之間寬大的椎板間隙來切除腫瘤。林國中等[9]在研究中針對C1-2水平椎管內外溝通性腫瘤建議采取后入路,同樣張科等[16]對7例C1-2啞鈴型腫瘤患者均采取后正中入路,通過一側 C1-2椎間隙或切除部分椎板骨質達到腫瘤全切除。但后入路在一定程度上會破壞對上頸椎穩定性有重要意義的C2棘突肌肉附著點,而采取側方入路可以完全做到對C2棘突肌肉附著點的保護,更加有利于脊柱穩定性。
多方聯合入路有利于全切巨大、生長范圍廣泛的腫瘤,但手術時間較長,將會造成更多創傷,術后并發癥增多,住院時間及花費增加[1,3]。張楊等[19]對腫瘤生長范圍涉及椎管內外且椎間孔外直徑≥6 cm的腫瘤采取聯合入路。Asazuma等[3]認為當腫瘤在椎動脈以外的椎間孔廣泛生長時,如Toyama Ⅱb、Ⅱc、Ⅲb和Ⅵ型,需要前后聯合入路。本研究依據“三分型”選取適合的手術入路,個體化椎板切除,必要時破壞小關節完全打開椎間孔可以達到全切腫瘤的目的,單一術式較前后聯合入路大大減少了手術創傷、并發癥及患者住院費用。
綜上所述,本研究認為新的“三分型”可以用來指導手術方案的制定,在一期全切腫瘤的同時兼顧了脊柱穩定性,易于理解也更具實用價值,值得在臨床上推廣運用。
[參 考 文 獻]
[1] Ozawa H,Kokubun S,Aizawa T,et al.Spinal dumbbell tumors:an analysis of a series of 118 cases[J].J Neurosurg Spine,2007,7(6):587-593.
[2] Sridhar K,Ramamurthi R,Vasudevan MC,et al.Giant invasive spinal schwannomas:definition and surgical management[J].J Neurosurg,2001,94(2 Suppl):210-215.
[3] Asazuma T,Toyama Y,Maruiwa H,et al.Surgical strategy for cervical dumbbell tumors based on a three-dimensional classification[J].Spine(Phila Pa 1976),2004,29(1):E10-E14.
[4] Liu T,Liu H,Zhang JN,et al.Surgical strategy for spinal dumbbell tumors:a new classification and surgical outcomes[J].Spine(Phila Pa 1976),2017,42(12):E748-E754.
[5] 陳海鋒,李丹,王躍龍,等.頸椎啞鈴型腫瘤的臨床分型及手術入路的選擇[J].中華醫學雜志,2014,94(19):1444-1447.
[6] 范濤,趙新崗,孫鵬,等.顯微手術結合脊柱內固定技術治療椎管內外溝通性腫瘤(附129例報告)[J].中華神經外科雜志,2013,29(9):871-875.
[7] 李德志,王貴懷.McCormick脊髓腫瘤患者脊髓功能分級[J].中華神經外科雜志,2012,28(6):645.
[8] 錢海鵬,萬經海,李學記,等.頸側入路切除頸部椎管內外啞鈴形神經源性腫瘤[J].中華外科雜志,2012,50(12):1091-1095.
[9] 林國中,馬長城,王振宇,等.頸1-2硬膜外神經鞘瘤的顯微微創治療[J].北京大學學報(醫學版),2021,53(3):586-589.
[10]Lei DQ,Zhou YC,Yao DX,et al.Efficacy of unilateral hemilaminectomy for intraspinal tumor resection:a systematic review and meta-analysis[J].Ann Palliat Med,2021,10(2):984-999.
[11]Nakamura M,Iwanami A,Tsuji O,et al.Long-term surgical outcomes of cervical dumbbell neurinomas[J].J Orthop Sci,2013,18(1):8-13.
[12]McCormick PC.Surgical management of dumbbell tumors of the cervical spine[J].Neurosurgery,1996,38(2):294-300.
[13]謝京城,王振宇,馬長城,等.半椎板-小關節突切除術后頸椎穩定性的研究[J].中華神經外科雜志,2011,27(9):885-889.
[14]Huang Y,Wang ZW,Chen Z,et al.Posterior hemi-/laminectomy and facetectomy approach for the treatment of dumbbell-shaped schwannomas in the subaxial cervical spine:a retrospective study of 26 cases[J].Eur Neurol,2017,78(3-4):188-195.
[15]Zdeblick TA,Abitbol JJ,Kunz DN,et al.Cervical stability after sequential capsule resection[J].Spine(Phila Pa 1976),1993,18(14):2005-2008.
[16]張科,王先祥,張義泉,等.頸椎管啞鈴型腫瘤個體化手術策略分析[J].中國現代神經疾病雜志,2022,22(8):680-686.
[17]Wang PB,Ma K,Chen TN,et al.Risk factor analysis for progressive spinal deformity after resection of intracanal tumors─a retrospective study of 272 cases[J].BMC Neurol,2020,20(1):34.
[18]Tatter C,Fletcher-Sandersj A,Persson O,et al.Incidence and predictors of kyphotic deformity following resection of cervical intradural tumors in adults:a population-based cohort study[J].Acta Neurochir(Wien),2020,162(11):2905-2913.
[19]張楊,薛興森,何光建,等.基于一期全切除策略的椎管內外溝通性腫瘤手術新分型(附133例臨床分析)[J].臨床神經外科雜志,2020,17(4):361-365.
(收稿2022-10-04 修回2022-10-30)