老年患者自評感官功能和日常生活活動能力現狀及關系研究
何佳信 梁鶴婷 袁曉麗 江智霞 楊曉玲 李霜 趙曉玲
(1.遵義醫科大學 護理學院,貴州 遵義 563000;2.遵義醫科大學附屬醫院 護理部,貴州 遵義 563000;3.貴州護理職業技術學院,貴州 貴陽 550000)
由于生存條件優化,人類的平均壽命不斷增加,人口結構老齡化日益嚴重,老年人口的健康問題已經成為公共衛生關注的熱點。隨著年齡的增長,感官功能等身體機能逐漸減退,據調查顯示,屈光不正欠矯是50歲及以上成年人中、重度視力障礙的最大原因,失明的首要原因是白內障,75歲以上的老年人患早期黃斑變性的風險為25%,患晚期黃斑變性的風險為8%[1]。老年性聾是老年人最常見的慢性感覺障礙,大約有一半的老年人在70歲時表現出嚴重的聽力損失,足以影響交流,從而對與健康有關的生活質量以及認知和情緒狀態產生負面影響[2]。老年人日常生活活動能力(activities of daily living,ADLs)指獨立自我照護所需的基本技能[3],與其患慢性疾病、認知障礙以及生活習慣相關,且ADLs障礙可能導致老年人衰弱和跌倒[4-5]。研究[6]顯示,視力和聽力受損并存會促進癡呆癥的發病率和認知能力下降,然而,國內鮮有研究探討老年人的視力和聽力狀態與其ADLs之間的關系。因此,本研究旨在調查貴州省遵義市老年患者日常生活活動能力及感官功能的現狀,并分析感官功能狀態與日常生活活動能力下降之間的關系,以期為今后構建當地老年患者ADLs下降及感官受損的管理提供數據支撐。
1 對象和方法
1.1研究對象 通過便利抽樣于2022年10-12月在貴州省遵義市6所綜合醫院納入研究對象。入選標準:(1)年齡≥60歲。(2)能溝通交流。(3)知情同意,自愿參與本次調研。排除標準:(1)嚴重精神疾病者。(2)重癥疾病及終末疾病者。共3 853例老年患者納入本次調查。
1.2調查工具
1.2.1一般資料調查表 包括人口統計學、社會經濟學以及健康相關方面。(1)人口統計學資料包括性別、年齡、婚姻狀況、居住地類別。(2)社會經濟學資料包括文化程度、是否參加社交活動、社會支持情況。(3)健康相關方面包括患慢性疾病總數(如高血壓、糖尿病、冠心病等)、是否鍛煉身體。
1.2.2感官功能調查表 分為自評視力狀況和自評聽力狀況2部分。自評視力狀況,即詢問患者“您從事看書、看電視等日常活動時,是否因視力不佳而受到影響?”,選項設置為“是”和“否”,患者回答“是”則被視為視力受損。自評聽力狀況,即詢問患者“房間內有人用正常聲音說活,您是否能聽清?”,選項設置為“是”和“否”,患者回答“否”則被視為聽力受損。本研究僅將視力受損定義為存在視力受損但不存在聽力受損;僅將聽力受損定義為存在聽力受損但不存在視力受損;視力和聽力受損定義為既存在視力受損又存在聽力受損。
1.2.3ADLs評估 分為基本ADLs(basic ADLs,BADLs)和工具性日常生活活動能力(instrumental ADLs,IADLs)。(1)評估受訪者BADLs采用Barthel指數[7],該工具可評估受訪者10項基本生活能力,包括“進食”“洗澡”“修飾”“穿衣”“控制大便”“控制小便”“如廁”“床椅轉移”“平地行走”“上下樓梯”。根據每項活動需要幫助的程度將選項分為4個等級,分值為0~100分。100分表示功能完全獨立,<100分即認定為老年人BADLs能力下降。(2)IADLs評估選取Lawton工具性ADLs評估量表[9],包括上街購物、交通工具、食物烹飪、家務維持、洗衣服、電話使用、服用藥物及處理財務8項工具性日常活動。量表總分值為0~8分,為避免潛在的性別差異,按照評分標準,男性不用評估食物烹飪、家務維持、洗衣服3項,因此,男性分值范圍0~5分,女性分值范圍0~8分。滿分表示老年人IADLs完全獨立,否則表示老年人IADLs能力下降。
1.3資料收集 采用線上會議形式對參與評估的評估員進行統一培訓。資料收集前,向受訪者解釋研究目的與內容,受訪者表示知情同意后,開始數據收集。調查方式為面對面詢問信息,收集的資料包括一般資料調查表、感官功能調查表、ADLs評估。
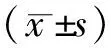
2 結果
2.1感官受損及ADLs能力下降的檢出率 本組患者平均年齡為(71.44±7.25)歲。26.0%的老年人自評僅存在視力受損,11.6%的老年人自評僅存在聽力受損,7.1%的老年人視力受損與聽力受損共同存在;34.5%的受訪者存在BADLs能力下降,52.9%的老年人存在IADLs能力下降。
2.2老年患者ADLs狀況的單因素分析 BADLs能力下降和IADLs能力下降老年患者在年齡、文化程度、婚姻狀況、居住地類別、患慢性疾病總數、是否參加社交活動、是否鍛煉身體、社會支持情況、僅視力受損、并存視力和聽力受損方面比較,差異有統計學意義。此外,IADLs能力下降老年患者在性別方面比較,差異有統計學意義。見表1。

表1 老年患者ADLs狀況的單因素分析[例(百分率,%)]
2.3老年患者ADLs狀況的多因素分析 分別以老年人BADLs以及IADLs為因變量,以單因素結果提示有統計學意義的變量為自變量,納入多因素logistic回歸分析。自變量賦值情況,見表2。結果顯示,高齡、文化程度低、無社交活動、患慢性疾病總數多、未鍛煉身體、僅視力受損、視力和聽力受損并存是BADLs能力下降和IADLs能力下降的共同危險因素。女性、缺乏物質和(或)情感支持是IADLs能力下降的獨立危險因素。見表3。

表3 老年患者ADLs狀況的多因素分析
3 討論
3.1老年患者感官受損及ADLs能力下降的檢出率較高 本研究納入的樣本中,BADLs能力和IADLs能力下降的檢出率分別為34.5%、52.9%。以往研究[9-10]顯示,老年人的BADLs能力下降檢出率為13.7%~29.2%,IADLs能力下降發生率為24.4%~68.3%。本研究ADLs能力下降檢出率較高,可能與納入的樣本均為住院患者以及各研究選取評估BADLs和IADLs的工具不同有關。本研究中26.0%的老年患者自評僅存在視力受損,11.6%自評僅存在聽力受損,7.1%自評同時存在視力和聽力受損,提示老年患者的感官狀態不佳。我國老年人視力受損發生率為23.1%~73.3%[11-12],聽力受損發生率約為55.3%[13],由于評估視力及聽力受損方法不同,納入樣本個人特征存在差異,因此發生率差異較大。
3.2感官功能受損與ADLs下降緊密關聯 本研究結果顯示,在調整個人因素影響后,自評僅視力受損、視力和聽力受損并存是老年人BADLs能力下降和IADLs能力下降的共同危險因素,且視力和聽力受損并存的老年人ADLs能力下降風險較僅視力受損者更高,該結果與其他研究[12,14-15]結果一致。Christ等[16]表示,盡管視力受損不能直接影響老年人的死亡率,但能通過影響老年人ADLs能力間接增高死亡率,其原因是視覺功能出現障礙,將損害步態和平衡控制能力,增加跌倒概率[17]。相關研究[18-19]表明,有視力障礙的老年人比視力正常的老年人更有可能報告行走障礙、外出障礙、床椅移動障礙、用藥管理障礙及自行準備餐食障礙。由于本研究中參與者ADLs能力下降在自評聽力狀況組間差異無統計學意義,故自評僅聽力受損沒有納入多因素分析。相關研究[18]表示,聽力受損,既影響BADLs,也影響IADLs,但對比視力受損與ADLs能力下降的關系,聽力受損對ADLs的影響程度較視力受損產生的影響更低。也有研究[20]顯示,聽力只在嚴重受損時才會影響ADLs。盡管本研究中聽力受損在ADLs不同狀態下差異無統計學意義,但視力和聽力受損并存者發生ADLs能力下降的風險程度(BADLs:OR=2.663;IADLs:OR=3.080)遠高于自評僅視力受損者(BADLs:OR=1.484;IADLs:OR=1.496),強調了視力和聽力狀況對老年人ADLs的重要性。
3.3老年患者ADLs能力下降的其他危險因素 老年人ADLs能力下降不僅與感官功能受損有關,高齡、文化程度低、無社交活動、患慢性疾病總數多、未鍛煉身體也是老年人ADLs能力下降的危險因素,這與既往研究[10,21-22]一致。由于身體機能隨年齡增長而衰退的自然規律,老年人ADLs能力下降的可能性隨年齡增長和慢性疾病總數增加而升高,文化程度高有利于保護老年人的認知功能,維持其身體功能的獨立性[12]。在我國無社交活動的老年人占比高達41.7%,而無社交活動的老年人容易產生負面情緒,且日常生活工具使用較為單一,ADLs能力下降可能性更大[23]。規律鍛煉身體有助于增強自身身體素質,延緩衰老,同時運動也有助于改善老年人心理健康狀況[24]。女性因生理特征、日常生活方式等,IADLs能力下降的風險較男性更大[25]。此外,充足的物質、情感支持能對老年人的心理健康產生正向的保護作用,社會經濟水平影響老年人社會參與程度,充足的物質或情感支持有利于保護老年人的IADLs[26-27]。因此,改變老年人的生活方式,同時關注其物質、情感等方面的支持,對維護老年人ADLs具有重要意義。
綜上所述,視力受損增加了老年人ADLs能力下降的風險,視力受損與聽力受損共存的風險性遠高于僅視力受損的風險,應強調對老年人視力受損及聽力受損進行一級預防的必要性,通過定期篩查老年人的感官功能狀態,早期規避或解決導致視力受損和聽力受損的危險因素,可預防或延緩視力受損和聽力受損帶來的不良結局。

