圖像引導放療二維電子射野影像系統驗證模式和三維錐形束驗證模式對鼻咽癌調強放療擺位誤差的影響〔1〕
張佩,葉威
(九江市第一人民醫院,江西 九江 332000)
鼻咽癌的發病常見于南方地區,尤其多發于中老年人,且存在性別差異,男性發生率是女性的2~3 倍。鼻咽癌病灶區多位于較深位置的鼻咽后壁,手術治療非常不便,而鼻咽癌對放射療法(簡稱放療)敏感,故放療是目前的首要治療方法[1]。調強放療(IMRT)可減輕對其余正常組織的放射性損傷,降低復發率,提高生存率[2]。但是在治療過程中受到不可控制因素的影響,患者會不自主輕微移動,造成受照范圍增加,危及附近組織器官或造成靶區遺漏,因此放療過程中體位固定并且減少擺位誤差十分重要。本研究比較采用二維電子射野影像系統(EPID)驗證模式和三維錐形束CT(CBCT)驗證對鼻咽癌IMRT擺位誤差的影響,以提高治療效果,減少對其他危及組織的輻照劑量[3-4]。
1 資料與方法
1.1 一般資料
選擇2018年10月—2021年10月行IMRT的30 例鼻咽癌患者,根據使用的圖像引導放療(IGRT)方式不同分為EPID組(n=15)和CBCT組(n=15)。納入標準:病理學檢查確診為鼻咽癌;年齡20~65 歲;鼻咽癌分期為Ⅱ~Ⅳ B期;患者及家屬均知情。排除標準:妊娠或哺乳期患者;既往有頭頸部放療或手術史。本研究已獲得醫院倫理委員會批準。
1.2 治療方法
1.2.1 設備
患者體位固定后,采用BRIVO CT機(美國GE公司)定位和掃描,掃描層厚2.5 mm,對顱頂至胸腔關節進行掃描,掃描完畢上傳至PHLIPS Pinnacle3計劃系統。
1.2.2 圖像采集
EPID組:使用二維兆伏(MV)級Synergy Vmat機械臂,曝光條件為6 MV,角度為0°和90°,視野10×10,獲取兩幅分辨率為0.259 mm×0.259 mm,大小為1 024×768正交圖像。
CBCT組:使用三維千伏(KV)級Synergy Vmat3309直線加速器XVI系統,圖像重建層厚2.5 mm,矩陣512×512,圖像采集范圍360°,角度從180°順時針旋轉180°。兩組患者的治療劑量均為2 Gy,共28 次,每周5 次,總劑量56 Gy。
1.2.3 圖像配準
CBCT采用骨性和軟組織配準;EPID采用圖像配準。
1.3 觀察指標
比較兩組患者影像采集和配準時間,圖像配準后記錄并分析左右(Lat)、頭腳(Long)、前后(Vert)三個方向的擺位誤差及驗證效果。計算靶區外擴邊界(MPTV)[臨床靶區(CTV)到計劃靶區(PTV)的外擴范圍],公式為MPTV=2.5∑+0.7σ。σ代表隨機誤差(每例患者偏移標準差的均方根),∑代表系統誤差(每例患者平均偏移的標準差),分別計算Lat,Long和Vert三個方向的MPTV。治療結束后,采用視覺模擬評分法(VAS)評估患者疼痛情況,總分10分,0分代表無痛,10分代表最痛,分值越高疼痛越明顯。比較兩組對其他危及組織的輻照劑量。
1.4 統計學方法
2 結 果
2.1 兩組患者三個方向的擺位誤差比較
EPID組患者Lat,Long和Vert三個方向的擺位誤差明顯大于CBCT組患者,差異有統計學意義(P<0.05)(見表1)。
2.2 兩組圖像采集和配準時間及VAS評分比較
CBCT組圖像采集、配準時間顯著大于EPID組,VAS疼痛評分低于EPID組,差異有統計學意義(P<0.05)(見表2)。
2.3 兩組患者MPTV比較
EPID組患者Lat,Long和Vert三個方向的MPTV均大于CBCT組患者,且均大于6 mm,差異有統計學意義(P<0.05)(見表3)。
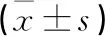
表1 兩組患者三個方向的擺位誤差比較 單位:mm
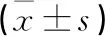
表2 兩組圖像采集、配準時間以及VAS評分比較
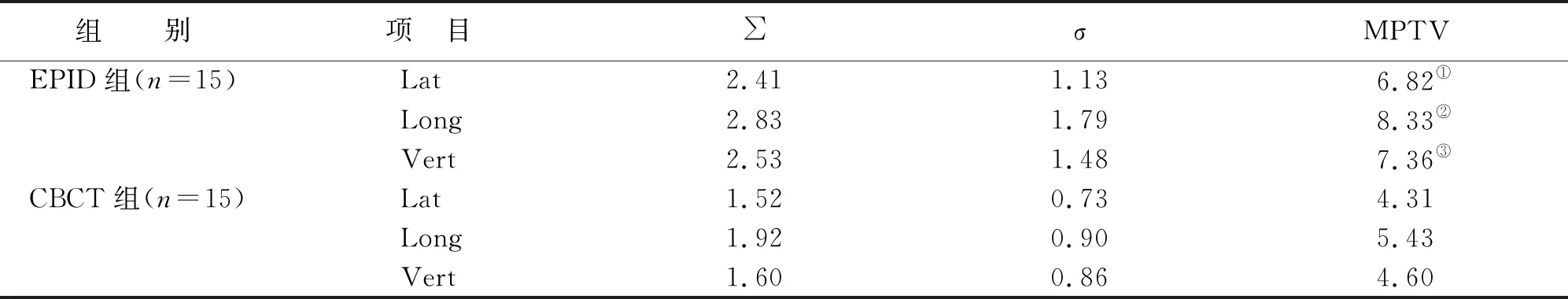
表3 兩組患者MPTV比較 單位:mm
2.4 兩組對其他組織的危及劑量比較
CBCT組患者危及非腫瘤區域內耳、脊髓、嚙合關節和視神經的平均受照劑量均小于EPID組,差異有統計學意義(P<0.05)(見表4)。

表4 兩組對其他危及器官的輻照劑量比較 單位:Gy
3 討 論
鼻咽癌是指位于鼻咽腔側壁、頂部的惡性腫瘤,發病率呈逐年上升趨勢,臨床常見癥狀為涕中帶血、鼻塞、頭痛、聽力下降、復視、耳悶堵感等[5]。鼻咽癌對于放射治療敏感性較高,是目前的首選治療方法。放射治療需精準定位腫瘤部位,較少危及其余正常組織,但由于頭頸部位結構復雜,給正確擺位帶來了挑戰[6]。因此,降低擺位誤差、提高腫瘤放射治療的重復性和治療是臨床研究的重點和難點。
本研究采用CBCT和EPID兩種IMRT治療方式。EPID操作時采用兆級能量,操作簡便、經濟、快速,但也存在一定的局限性,例如圖像的分辨率低,只能在水平方向進行圖像采集,缺乏全方位的角度分析,患者被迫接受的額外劑量高,對其他組織的危及較大[7-9]。CBCT是一種新型調強放療方法,組織分辨率更高,患者接受的輻射更少,可減少對其他正常組織的照射[10-12]。本研究中,EPID組的圖像采集和配準時間明顯小于CBCT組,可能與EPID組圖像分辨率更低、采集圖像更少有關,也可能與其只在水平方向進行采集和配準有關[13-14]。癌癥患者經常出現疼痛癥狀,因此放療過程應盡量減少或避免給患者帶來疼痛。本研究比較了兩組患者的VAS疼痛評分,結果顯示EPID組VAS疼痛評分明顯高于CBCT組,可能與EPID組患者接受了非靶區額外輻射有關。
放射治療的目的是提高腫瘤的治愈率,但實際過程中由于各種原因會導致擺位誤差,降低局部腫瘤控制率,使部分腫瘤區域獲取不到足夠劑量,也有可能危及附近無關組織,造成后遺癥和并發癥[15-17]。本研究中,CBCT組前后、左右、頭腳的擺位誤差與EPID組比較,差異均無統計學意義。Hurkmans等[18]回顧發現頭頸腫瘤的σ和∑分別為1.1~2.5 mm和1.6~4.6 mm;徐升等[19]應用CBCT行調強放療治療鼻咽癌,放療中心σ在X,Y和Z三維方向上的平均值分別為1.53 mm,2.42 mm和1.22 mm,∑分別為0.96 mm,-1.32 mm和0.78 mm。本研究中,CBCT組隨機誤差為0.73 mm,0.90 mm和0.86 mm。同時,CBCT組對于非腫瘤區域內耳、脊髓、嚙合關節、視神經的平均受照劑量小于EPID組。CTV指病灶區以及病灶基礎上外擴一定范圍,PTV指考慮到患者的運動、器官生理運動、射野誤差等在CTV基礎上再次外擴的范圍,根據擺位誤差可計算MPTV,即CTV到PTV的外擴范圍[20]。EPID組患者Lat,Long和Vert三個方向的MPTV均大于CBCT組患者,且均大于6 mm,而MPTV在≥6 mm時對于外擴邊界值的確定有一定的參考價值[21-22]。
綜上所述,采用三維CBCT模式進行放射治療鼻咽癌,擺位誤差較小,可降低危及組織的受照劑量和患者的疼痛指數,提高放射治療的精準性。

