術前臨床實驗室指標對肌層浸潤性膀胱癌根治術后療效及預后的影響*
符海能,梁培育,王聲興,符津山
海南醫學院第一附屬醫院泌尿外科,海南海口 570102
膀胱癌是泌尿系統最常見的惡性腫瘤之一,發病率在我國泌尿系統惡性腫瘤中居于首位,發病率較高。據統計,每年新發的膀胱癌患者有15%~20%為肌層浸潤性膀胱癌(MIBC)[1]。MIBC是一種異質性疾病,包括從侵犯固有肌層的T2期腫瘤到侵犯前列腺、子宮、陰道、腸道或腹壁的T4期腫瘤。MIBC的標準術式多為腹腔鏡下根治性膀胱切除術伴盆腔淋巴結清掃術,但經手術治療后仍有50%的患者死于轉移性疾病,另有部分MIBC患者,由于年齡過大、體質較差,伴隨有嚴重其他器質性疾病,無法耐受根治性手術[2]。目前,臨床上多使用腫瘤分期及有無淋巴結轉移來評估MIBC術后療效與預后,然后相同腫瘤分期和淋巴結轉移的不同患者,其接受根治性膀胱切除術的預后也有所差異[3]。因此,如何更完善地評估腹腔鏡下行根治性膀胱切除術MIBC患者的預后顯得尤為重要。近年來,機體代謝異常與腫瘤的相關性逐漸成為研究熱點,研究發現,一些代謝性疾病,如肥胖、糖尿病、心血管疾病等,與腫瘤的發生發展密切相關[4-5]。臨床多采用總膽固醇(TC)、甘油三酯(TG)、高密度脂蛋白膽固醇(HDL-C)及低密度脂蛋白膽固醇(LDL-C)等指標評估脂質代謝情況[6-7]。相關研究發現,肝癌、胰腺癌的發生風險與機體TC水平有關[8]。另有研究表明,血脂指標中LDL-C水平升高是腎細胞癌骨轉移的危險因素[9]。然而,尚缺乏脂質代謝與根治性膀胱癌切除術療效及預后關系的報道。本研究旨在探討術前臨床實驗室指標對肌層浸潤性膀胱癌行腹腔鏡下根治性膀胱切除術患者療效及預后的影響,以期為MIBC的臨床治療提供新的思路與方向。現報道如下。
1 資料與方法
1.1一般資料 選取本院2013年5月至2016年5月收治的擇期行根治性膀胱切除術的69例MIBC患者作為研究對象。納入標準:(1)經組織病理學檢查明確診斷為MIBC;(2)膀胱初發腫瘤者;(3)預計生存期>3個月;(5)年齡40~80歲。排除標準:(1)合并其他惡性腫瘤;(2)有放化療及激素治療史;(3)存在免疫性疾病及內分泌疾病;(4)嚴重心、肺、肝和腎等臟器功能不全;(5)合并有精神疾病無法配合研究;(6)醫院內死亡;(7)隨訪資料不全或失訪。本研究經本院倫理委員會審批并批準通過,所有患者均簽署知情同意書。本研究納入的69例MIBC患者年齡40~80歲,平均(70.17±5.69)歲;男45例,女24例;平均體重指數(BMI)為(26.37±3.26)kg/m2;吸煙28例,飲酒18例;合并高血壓40例,合并糖尿病24例;冠心病史6例;美國麻醉協會(ASA)分級≥Ⅲ級29例,<Ⅲ級40例;腫瘤最大徑(1.25±0.38)cm;參考2002年國際抗癌協會發布的分期標準,TNM分期≥Ⅲ期31例,<Ⅲ期38例;侵犯淋巴脈管22例,術后進行放化療11例。
1.2方法 收集腹腔鏡下行根治性膀胱切除術伴盆腔淋巴結清掃術的MIBC患者術前一般資料,以及患者術前臨床實驗室檢測結果,包括TC、TG、HDL-C、LDL-C、清蛋白、血紅蛋白、紅細胞計數、白細胞計數、中性粒細胞計數、血小板計數、超敏C反應蛋白(hs-CRP)、肌酐、尿素氮、中性粒細胞/淋巴細胞比值(NLR)、血小板計數/淋巴細胞比值(PLR)。所有患者均由本院同一組高年資醫生實施手術。本研究的終點事件設為膀胱癌相關死亡,隨訪采取以電話為主,微信為輔的方式,隨訪截止時間2021年12月。

2 結 果
2.1MIBC患者術前實驗室指標 MIBC患者的術前實驗室指標檢測結果如下:TC(5.03±1.08)mmol/L,TG(1.49±0.53)mmol/L,LDL-C(2.97±0.81)mmol/L,HDL-C(1.32±0.87)mmol/L,清蛋白(46.32±3.62)g/L,血紅蛋白(130.19±15.43)g/L,紅細胞計數(4.31±0.58)×109/L,白細胞計數(6.36±1.29)×109/L,中性粒細胞計數(4.31±1.27)×109/L,血小板計數(236.17±32.17)×109/L,hs-CRP(3.17±1.25)mg/L,肌酐(74.85±15.82)μmol/L,尿素氮(5.23±2.00)mmol/L,NLR 1.73±0.52,PLR 152.49±28.63。
2.2單因素COX回歸分析 MIBC患者的生存時間為2~60個月,中位生存時間為48個月,平均為(43.07±18.64)個月。依據患者的一般臨床資料與實驗室指標,將各指標的中位數設定為COX風險回歸分析的分界值,以此指標不同將MIBC患者分為兩組,進而進行單因素與多因素COX風險回歸分析。單因素COX風險回歸結果顯示,年齡、BMI、腫瘤最大徑、TNM分期、侵犯淋巴脈管、術后進行放化療、TC、HDL-C、中性粒細胞計數、hs-CRP及NLR是CRPC患者全因死亡的影響因素(P<0.05)。見表1。
2.3多因素COX風險回歸分析 多因素COX風險回歸分析結果顯示,年齡、腫瘤最大徑、TNM分期、侵犯淋巴脈管、HDL-C及NLR是MIBC患者全因死亡的獨立危險因素(P<0.05)。見表2。

表1 MIBC患者生存時間的單因素Cox回歸分析

表2 CRPC患者生存時間多因素分析

續表2 CRPC患者生存時間多因素分析
2.4生存曲線分析 Kaplan-Meier生存曲線分析結果顯示,高HDL-C組(HDL-C≥1.20 mmol/L)的生存率明顯高于低HDL-C組(HDL-C<1.20 mmol/L),差異有統計學意義(P<0.001);高NLR組(NLR≥1.65)生存率明顯低于低NLR組(NLR<1.65),差異有統計學意義(P<0.01)。見圖1、2。

圖1 不同HDL-C MIBC患者Kaplan-Meier生存曲線
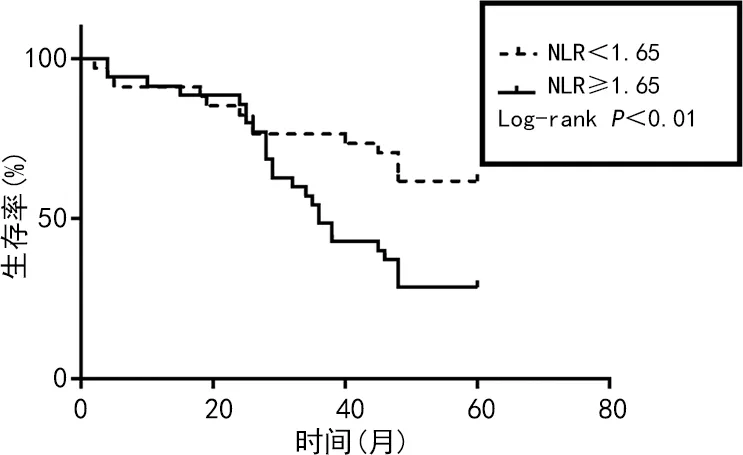
圖2 不同NLR MIBC患者Kaplan-Meier生存曲線
3 討 論
MIBC是泌尿系統常見的惡性腫瘤,不僅惡性程度高,而且易發生轉移,有著極高的發病率與致死率[10]。研究發現,MIBC的發病與患者的職業暴露、吸煙及血吸蟲(尤其是埃及血吸蟲)感染有關,然而MIBC的具體發病機制尚未闡明[11]。根治性膀胱切除術仍是臨床上MIBC患者治療的金標準,但是術后50%~70%的MIBC患者會在2年內出現復發的情況,并且術后5年生存率也僅為23%~46%[12]。因此,在臨床實踐中,尋找MIBC患者預后的預測指標非常關鍵,對篩選能通過手術獲益的患者具有重要意義。
本研究結果顯示,年齡、腫瘤最大徑、TNM分期、侵犯淋巴脈管、HDL-C及NLR是MIBC患者全因死亡的獨立影響因素,表明MIBC患者入院時年齡、腫瘤最大徑、組織分化程度、脂質代謝狀況以及炎癥水平與腹腔鏡下行根治性膀胱切除術患者預后密切相關。高齡患者預后較年輕患者差,這可能是因為高齡患者細胞累積的損傷,機體儲備能力下降和免疫力降低等因素參與腫瘤的發展[13]。腫瘤最大徑、TNM分期及侵犯淋巴脈管能充分評估根治性膀胱癌切除術的預后。這與以往的研究結果[14]一致。全身炎癥狀態與人體腫瘤的發生發展有著密切的關系。慢性炎癥作為一種持續的外來刺激作用激發惡性腫瘤,激活與炎癥相關的原癌基因,促進腫瘤生長與進展,機體的抗腫瘤免疫反應可導致劇烈炎癥反應,炎癥反應又可促進惡性腫瘤細胞的增殖、轉移,甚至耐藥性產生[15]。NLR作為一種新的炎癥指標,臨床易獲取,可反映機體全身炎癥反應變化情況[16],并對包括膀胱癌在內的多種腫瘤患者的預后有一定評估作用,是一種價格低廉、簡便易得的指標。而NLR與膀胱癌的發生、進展、復發密切相關,其發生機制可能與中性粒細胞及其釋放的炎癥因子參與炎癥反應有關,它們和淋巴T細胞的活化、宿主免疫系統等共同參與了膀胱腫瘤的發生、復發等,由于樣本量有限,對于NLR與膀胱癌的發生及復發的相互作用機制仍有待探索。文向陽等[17]研究發現,MIBC患者在根治性膀胱切除術前高NLR提示預后不良,這與本研究結果一致。HDL-C是一種脂蛋白,其功能是將膽固醇從肝外組織轉運到肝臟進行代謝,由膽汁排出體外,其主要在肝臟合成。HDL-C抗腫瘤作用不僅表現其自身,還與其載脂蛋白有關:一方面,HDL-C可以通過ATP結合盒轉運體G1(ABCG1)的作用來提高對癌細胞中膽固醇的清除能力,從而降低癌細胞微環境中的炎癥反應以及氧化應激,抑制腫瘤進展;另一方面,HDL-C可以通過其主要的載脂蛋白A1(Apo-A1)來調節膽固醇轉運、抗炎和免疫調節等途徑,抑制脫脂轉化酶誘導的血管內皮生長因子產生,抑制腫瘤的發生和發展[18-20]。另有研究表明,HDL-C的另一載脂蛋白Apo-AM可通過與1-磷酸鞘氨醇結合,降低HDL-C促進血管生成和內皮細胞遷移的能力,抑制腫瘤的發生與發展[21]。
綜上所述,本研究基于多因素回歸分析發現年齡、腫瘤最大徑、TNM分期、侵犯淋巴脈管、HDL-C及NLR是預測MIBC患者預后的獨立危險因素。本研究通過血清學相關指標對MIBC患者預后進行預測,資料獲取較為簡便,患者易于接受,對MIBC患者具有高全因死亡風險患者的早期識別具有臨床意義,并有助于指導進一步診斷和治療。但是,本研究仍存在一定局限性,研究結論需要多中心、大樣本量的研究證實。

