全科醫生偏頭痛診療狀況調查分析
趙惠卿 張亞清
(首都醫科大學附屬北京天壇醫院神經病學中心,北京 100070)
偏頭痛是一種致殘性的原發性頭痛疾病,典型的特征是反復發作的中度或重度單側搏動性頭痛,是全科醫生在臨床中常見的疾病[1]。當前,偏頭痛仍然是世界上第二大致殘原因,在年輕女性中排名第一[2]。根據2019年全球疾病負擔報告[3],偏頭痛占頭痛疾病負擔的88.2%,每年約造成4 210萬人年的傷殘生命損失年(years lived with disability,YLDs),占總YLDs的4.8%。偏頭痛在全球范圍內已有超過10億例的患者,年患病率高達15%,其中歐洲國家患病率最高,達35%;美國為12%~13%;東亞國家為25%~35%[4]。我國患病率相對較低,為9.3%,但由于人口基數大,故絕對病例數仍然龐大[5]。各地區的年齡標化偏頭痛患病率存有差異,2017年黑龍江省、福建省和上海市的年齡標化偏頭痛患病率最高[6]。
盡管偏頭痛患病率很高,但全世界的偏頭痛診斷率仍然不高。一個重要原因是醫生在偏頭痛的診斷標準、臨床特征和其他臨床方面的知識差距。研究發現,大多數醫生對偏頭痛的診斷標準掌握不準確[7-11],在對偏頭痛患者的臨床治療方面也存在差異[8,12-13]。然而,先前的研究樣本量小,受到地理區域限制,缺乏國內全科醫生對偏頭痛的認知情況與診治現狀的相關證據。
因此,本研究根據偏頭痛診治中的相關問題設計《全科醫生偏頭痛診療狀況調查問卷》,了解全科醫生對偏頭痛的認知情況與診治現狀,為進一步提高全科醫生診治偏頭痛的能力提供參考。
1 對象與方法
1.1 調查對象
調查時間自2021 年6月1 日起至2021 年9 月30日,采取橫斷面調查的方法,采用便利抽樣方法,在一級及以上醫院抽取500名研究對象,發送問卷500份,回收有效問卷450份,有效回收率90%。
1.2 調查內容
根據偏頭痛診治中的相關問題,自主設計并完善《全科醫生偏頭痛診療狀況調查》問卷,其中偏頭痛相關診療知識以中國偏頭痛防治指南(2016版)[14]為依據,結合領域專家意見,共同論證后形成問卷。問卷內容分為兩部分,第一部分為受訪者個人信息,包括性別、年齡、學歷職稱及所在醫院等級等基本資料;第二部分為偏頭痛的診療知識掌握情況調查,詢問受訪者認為偏頭痛發作持續時間、診斷慢性偏頭痛的標準、偏頭痛預防用藥指征、用藥類型及用藥療程等內容。
1.3 統計學方法
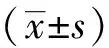
2 結果
2.1 基本情況
受訪者中,152人來自三級醫院,298人來自一、二級醫院。男性全科醫生為208名,占比46.22%;女性242名,占比53.78%。平均年齡為(36.6±7.2)歲,其中最小23歲,最大67歲。受訪者的工作年限在14~39年之間。專業職稱和學歷分布見圖1。

圖1 受訪全科醫生的職稱及學歷分布Fig.1 Distribution of professional titles and educational qualifications of general practitioners interviewedA:Distribution of professional titles;B:Distribution of education degrees.
2.2 偏頭痛診療情況
85.58%的受訪者表示,曾經診治過頭痛患者,每月診治頭痛患者在15~100例之間不等。學習過《國際頭痛分類》(第三版)(The International Classification of Headache Disorders, 3rd edition, ICHD-3)的受訪者占比20.66%, 37.09%的受訪者對于ICHD-3有所了解, 42.25%的受訪者表示既往對于ICHD-3完全不了解。
其中,來自一、二級醫院的受訪者中系統學習、了解及完全不了解ICHD-3的占比分別為13.1%,27.5%及59.4%;而三級醫院則分別為24.3%,42.1%及33.6%。Wilcoxon秩和檢驗結果提示,不同等級醫院的全科醫生對ICHD-3的掌握程度存在顯著差異(P<0.000 1),詳見表1。

表1 不同等級醫院全科醫生ICHD-3掌握情況Tab.1 ICHD-3 mastery of general practitioners in different levels of hospitals n(%)
在門診所有接診的頭痛患者中,診斷偏頭痛的比例大于80%的全科醫生占比為0.47%;比例為60%~80%的全科醫生占比為1.88%;比例為40%~60%的全科醫生占比4.69%;比例為20%~40%的全科醫生占比為16.43%。受訪的全科醫生中認為偏頭痛發作持續時間,詳見表2。

表2 受訪全科醫生認為偏頭痛發作持續時間Tab.2 Duration of migraine attack according to the interviewed general practitioners
此外,在受訪的全科醫生中,僅33.8%能正確指出,診斷慢性偏頭痛的標準為每月至少頭痛15 d。86.51%的全科醫生在診斷偏頭痛時會詢問患者有無先兆,98.14%會關注偏頭痛患者的睡眠情況,98.6%會關注偏頭痛患者的情緒。
在所有受訪者中,考慮過預防性用藥的全科醫生占56.74%,用過預防性藥物的全科醫生占56.34%,沒用過預防用藥的全科醫生占43.66%。
22.54%的受訪全科醫生能夠正確識別偏頭痛預防用藥指征。在偏頭痛預防用藥選擇上,選擇β受體阻滯劑的全科醫生占比為34.74%,選擇中醫中藥的全科醫生占比為73.24%,選擇抗癲癇藥的全科醫生占比為31.46%,選擇鈣離子拮抗劑的全科醫生占比為42.25%,選擇三環類抗抑郁藥的全科醫生占比為47.89%,選擇5-羥色胺和去甲腎上腺素再攝取抑制劑類藥物的全科醫生占比為29.58%,選擇糖皮質激素的全科醫生占比為6.57%。此外,在預防用藥療程上,33.8%的受訪者認為,偏頭痛預防用藥療程為2個月;40.38%的受訪者認為,偏頭痛預防用藥療程為3個月;而認為偏頭痛預防用藥療程為6個月和12個月者占比分別為21.6%及4.23%。
3 討論
全科醫生是重要的復合型醫學人才,是居民健康的“守門人”,因此需要掌握偏頭痛的診斷和治療。頭痛是臨床常見癥狀,患病率居高不下。在青春期之前,偏頭痛在男性和女性中的患病率相似,約為5%;而在進入青春期以后,偏頭痛的患病率在升高,在20~40歲,女性的患病率到達頂峰,約為20%,而男性患病率的頂峰約為10%[15-16]。我國有48 269.1萬人患有頭痛,占總人口的34.7%,原發性頭痛患病率為23.8%,偏頭痛患病率為 9.3%[17-18]。在美國,偏頭痛患者每年的經濟負擔約為780億美元,慢性偏頭痛患者每年要花費8 500~9 500美元,發作性偏頭痛患者每年要花費2 000美元[19]。
在偏頭痛的診治中,全科醫生的作用是至關重要的。當前,國際上有較多研究對頭痛和偏頭痛的流行病學特征與全科醫生對偏頭痛的認知情況進行了報道。一項德國研究[20]發現,每20例就診全科醫生的患者中就有1例主訴頭痛。此外,在德國農村地區,大約75%的全科醫生每周至少接診數例頭痛患者,并且多數患者由首診醫生治療[21]。此外,大量研究[7-10]顯示,臨床醫生未能準確掌握偏頭痛的診斷標準。一項沙特阿拉伯的研究[7]顯示,初級衛生保健醫生很難識別慢性偏頭痛的臨床特征,沒有準確掌握偏頭痛發作的定義,其中超過一半(52.9%)的醫生未能認識到慢性偏頭痛的頭痛發作持續至少4 h。此外,其中幾乎一半(47.1%)的人沒有認識到慢性偏頭痛的頭痛發作在一個月內持續超過15 d。巴基斯坦一項對臨床醫生和即將畢業的醫學生進行的研究[8]顯示,幾乎一半的受訪者(48.6%)不記得偏頭痛的診斷標準,而13%的受訪醫生從未聽說過該標準。土耳其一項旨在評估初級衛生保健醫生對偏頭痛的認識的研究[9]顯示,只有 10.5% 的參與者具有令人滿意的知識水平,大部分保健醫生無法正確診斷偏頭痛,這種知識差距會影響患者管理并干擾做出明確的診斷。英國一項研究[10]顯示,三分之二的患者沒有從初級衛生保健醫生中獲得正確的診斷。但是,瓦加杜古市的一項研究[11]顯示大多數全科醫生(80.2%)對ICDH-3無先兆偏頭痛診斷標準有很好的了解,這種高水平的認知可能源于全科醫生對偏頭痛的熟悉程度。對于偏頭痛的預防性藥物治療,一項來自歐洲的研究[12]發現,對初級保健機構醫生調查結果顯示,約有55%的偏頭痛患者接受了預防性藥物治療。此外,該研究觀察到各國在轉診率和預防性治療處方方面存在一些差異。在開展慢性偏頭痛患者管理而不轉診的全科醫生中,82%在需要時開具急性治療處方,72%開具預防性治療。那些在慢性偏頭痛診斷后沒有轉診的全科醫生估計,55%的患者目前正在接受預防性治療。大多數全科醫生(87%)報告缺乏培訓或需要更新慢性偏頭痛管理知識。此外,挪威的一項調查[13]結果顯示,80%的全科醫生建議對頻繁發作性偏頭痛給予足夠的預防性藥物治療,而28%的全科醫生建議對慢性緊張型頭痛給予足夠的預防性藥物治療。在巴基斯坦一項研究[8]中,臨床醫生和即將畢業的醫學生中11.4%的受訪者甚至不知道預防性治療,而只有33.7%的受訪者表示知曉預防性治療的適應證,13.7%的受訪者可以回答出正確的預防性治療的持續時間,而57.1%的受訪者不知道相關知識;21.1%的受訪者低估以及8%受訪者高估了偏頭痛預防性治療的持續時間。
本項調查結果顯示,大部分受訪全科醫生為本科及以上學歷,從職稱上看,一半以上具有較豐富的工作經驗。然而,對偏頭痛臨床診療知識掌握情況的分析結果顯示,仍有相當比例的受訪者對偏頭痛的認識程度不夠,二級醫院全科大夫對于ICHD-3的掌握情況仍有待提高,以上研究結果與文獻[7-10]報道一致。此外,受訪者在診斷時常給出“頭痛待查”、“神經性頭痛”、“血管性頭痛”等不規范的診斷。治療上也存在諸多不規范問題,如多采用對癥處理、預防性治療不夠、鎮痛藥物過度使用、只治療偏頭痛而忽視了共病治療等,導致偏頭痛反復發作,很多患者的偏頭痛逐漸轉為慢性偏頭痛,帶來很大痛苦,也加重了社會和家庭的負擔。
本研究存在一定局限,受到抽樣方式及問卷問題設置的限制,未收集研究對象的工作單位地址,故無法深入分析全科醫生工作地域對偏頭痛診療能力的影響,后續相關研究應進一步完善此類信息的收集與分析。此外,今后應進一步在全科醫生中開展偏頭痛防治知識講座,舉辦規范診療培訓與健康科普知識宣傳,激發學習動力,科學整合并有機銜接理論培訓與臨床實踐,注重臨床思維、臨床路徑和案例實踐的訓練,上下聯動,城市帶動農村,分享經驗,提高全科醫生對偏頭痛的認知水平與診治能力。
總之,本研究《全科醫生偏頭痛診療狀況調查問卷》設計合理,調查醫生人數眾多,涵蓋初級、中級和高級職稱醫生,人口學資料全面,為下一步的各項分析研究提供了良好的基礎。研究結果提示當前我國全科醫生對偏頭痛的認識不足,今后要對全科醫生加強偏頭痛專業知識培訓,提高全科醫生對偏頭痛的認知和重視程度,提高診療能力,進一步降低偏頭痛的疾病負擔。
利益沖突所有作者均聲明不存在利益沖突。
作者貢獻聲明趙惠卿:調研研究方案的可行性,采集、分析數據,撰寫論文;張亞清:提出研究思路,設計研究方案,總體把關,審定論文。

