間歇性Theta節(jié)律刺激后行鏡像療法對腦卒中患者上肢運動功能及生活自理能力的影響
連麗萍 趙可曉 朱其秀 高呈飛
(1 青島大學附屬醫(yī)院康復醫(yī)學科,山東 青島 266003;2 威海市立醫(yī)院康復醫(yī)學科;3 青島大學附屬醫(yī)院病案管理中心)
腦卒中的發(fā)病率和致殘率在腦血管疾病中高居首位,我國發(fā)病人數(shù)以每年約240萬速度遞增[1]。偏癱作為腦卒中遺留的最常見功能障礙,嚴重影響患者的運動功能和生活質(zhì)量。大部分偏癱患者均遺留上肢功能障礙[2],此為腦卒中患者生活質(zhì)量下降的主要原因,也屬于腦卒中康復研究的重點難點[3]。
腦卒中偏癱患者上肢康復方法種類繁多,包括鏡像療法(MT)、運動想象療法、強制性運動、重復經(jīng)顱磁刺激治療(rTMS)等[4-6],但單一的療法存在治療周期較長或者效果不顯著等局限性[7]。間歇性Theta節(jié)律刺激(iTBS)是rTMS的一種特殊模式,其通過長時程增強效應(LTP)直接興奮患側(cè)大腦組織[8],達到改善患側(cè)肢體運動功能的效果。MT通過視覺反饋使患者產(chǎn)生錯覺,從而激活鏡像神經(jīng)元系統(tǒng),重塑神經(jīng)傳導通路,促進患側(cè)肢體的恢復[9]。兩者均可使失衡的大腦半球建立新興奮平衡以促進運動功能恢復。目前上述兩種療法是否存在協(xié)同性尚待研究,本研究探討iTBS刺激后行MT對腦卒中患者上肢運動功能恢復和生活自理能力的影響,旨在為臨床治療該病提供新的策略。現(xiàn)將結(jié)果報告如下。
1 對象與方法
1.1 研究對象
選取2020年4月—2021年5月在威海市立醫(yī)院康復醫(yī)學科住院的腦卒中偏癱恢復期患者。患者納入標準:①參照中國缺血性腦卒中、腦出血診斷標準[10-11],頭顱CT或MRI提示腦梗死或腦出血者;②首次患病,病程為2周~6個月者;③無視力損害、無嚴重失語,一側(cè)肢體癱瘓,患肢Brunnstrom分級Ⅱ~Ⅳ期,肌張力改良Ashworth分級≤2級,至少能夠維持坐位自動平衡者;④年齡35~85歲者。排除標準:①病情反復、惡性進展性高血壓、癲癇、進展性卒中、存在繼發(fā)性腦出血或有明顯顱內(nèi)壓升高跡象者;②患有其他重要臟器嚴重疾病者;③無法配合指導和評估者;④心臟裝有起搏器、體內(nèi)有金屬植入物、顱骨缺損或有鈦合金修復物者;⑤康復治療前2周內(nèi)使用溶栓藥物者。
本研究最終納入患者45例,將患者隨機分為對照組、iTBS組、聯(lián)合組3組,每組15例。3組患者基線資料比較無顯著差異(P>0.05)。見表1。

表1 3組患者基線資料比較(n=15)
1.2 訓練方法
在常規(guī)藥物治療基礎(chǔ)上,所有患者均進行常規(guī)康復訓練,包括體位的正確擺放、偏癱肢體綜合訓練、懸吊訓練、上肢綜合運動訓練、言語訓練和相應的物理因子治療等,每日1次。在此基礎(chǔ)上,對照組每日進行以任務為導向的作業(yè)治療;iTBS組每日先進行iTBS,然后進行作業(yè)治療;聯(lián)合組每日先進行iTBS,然后進行以任務為導向的MT,最后進行作業(yè)治療。各組患者康復訓練的時間均為45min,每周休息1 d,總療程為4周。
iTBS治療時患者取舒適坐位,使用磁場刺激儀(YRD CCY-I,武漢依瑞德公司)對患側(cè)大腦皮質(zhì)初級運動區(qū)(M1區(qū))進行刺激,將能誘發(fā)患側(cè)拇短展肌運動的區(qū)域定為刺激區(qū),并進行標記;對于不能引起患側(cè)拇短展肌運動的患者,初次定位時先對健側(cè)大腦皮質(zhì)運動區(qū)進行刺激,將引起健側(cè)拇短展肌運動的區(qū)域進行標記,然后在患側(cè)尋找相對鏡像位置,即為“運動熱點”[12],刺激區(qū)即為“運動熱點”所在區(qū)域。對刺激區(qū)以iTBS模式進行刺激,取70%靜息運動閾值連續(xù)刺激600個脈沖,刺激時間共200 s(每次刺激2 s,休息8 s)。MT在安靜治療室中進行,訓練的內(nèi)容為任務導向訓練,動作包括用抹布擦桌子、抓握各種不同形狀的物體、拿杯子、翻書、摸麻將、翻撲克牌、將厚毛巾弄皺鋪平等[13]。
1.3 療效評定
使用FUGL-MEYER簡易上肢運動功能量表(UL-FMA)和手臂動作調(diào)查量表(ARAT)對患者上肢運動功能進行評價[14-15],使用改良Barthel指數(shù)(MBI)[16]對患者日常生活活動能力進行評價,比較3組患者治療前及治療4周后上述各指標結(jié)果。
1.4 統(tǒng)計學方法
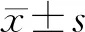
2 結(jié) 果
2.1 3組患者治療前后UL-FMA評分及差值比較
治療前3組患者UL-FMA評分無顯著性差異(P>0.05),治療4周后3組患者UL-FMA評分與治療前相比均顯著升高(t=7.920~13.161,P<0.05)。3組患者治療前后UL-FMA評分差值差異顯著(F=28.794,P<0.01);與對照組相比,iTBS組及聯(lián)合組患者治療前后UL-FMA評分差值差異顯著(t=5.467、6.592,P<0.01),且聯(lián)合組差值顯著高于iTBS組(t=2.493,P<0.05)。見表2。

表2 3組患者治療前后UL-FMA評分結(jié)果及其差值比較(分,
2.2 3組患者治療前后ARAT評分及其差值比較
治療前3組患者ARAT評分無顯著差異(P>0.05),治療4周后3組患者ARAT評分與治療前相比均顯著性升高(t=4.320~28.441,P<0.05)。3組患者治療前后ARA評分差值差異顯著(F=24.602,P<0.05);與對照組相比,iTBS組及聯(lián)合組患者治療前后ARAT評分差值差異均具有顯著性(t=5.556、5.382,P<0.05),且聯(lián)合組差值顯著高于iTBS組(t=2.824,P<0.05)。見表3。

表3 3組患者治療前后ARAT評分結(jié)果及其差值比較(分,
2.3 3組患者治療前后MBI評分及其差值比較
治療前3組患者MBI評分均無顯著差異(P>0.05),治療4周后3組患者MBI評分與治療前相比均顯著提高(t=6.517~14.189,P<0.05)。3組患者治療前后MBI評分差值差異顯著(F=15.072,P<0.05);與對照組比較,iTBS組及聯(lián)合組患者治療前后MBI評分差值差異均有顯著性(t=3.307、5.527,P<0.05),且聯(lián)合組差值顯著高于iTBS組(t=2.248,P<0.05)。見表4。

表4 3組患者治療前后MBI評分結(jié)果及其差值比較(分,
3 討 論
據(jù)統(tǒng)計,全球約有55%~75%腦卒中患者在發(fā)病6個月后仍遺留上肢運動功能障礙[17],嚴重降低了患者的生活自理能力[18]。腦卒中疾病的黃金恢復期是發(fā)病后3個月內(nèi),超過該時間段,患者的恢復速度明顯下降,可能的機制為患側(cè)大腦長時間處于抑制狀態(tài)及皮質(zhì)脊髓束的連續(xù)性減少和廢用性失用[17]。然而患者的上肢運動功能在發(fā)病后3~6個月仍具有恢復潛力,所以臨床應該尋找更佳的治療方案使患者上肢運動功能在此期間得到最大恢復。目前,單一rTMS如果不配合相關(guān)的運動訓練,對偏癱患者肢體運動功能的恢復效果有限[19]。相關(guān)研究表明,rTMS同步運動訓練的干預手段對腦卒中上肢運動功能的恢復效果更佳[20]。單一的MT在短時間內(nèi)對偏癱患者肢體運動的改善效果并不明顯,其無法直接改變M1區(qū)皮質(zhì)活性,需要較長時間訓練才能使相關(guān)神經(jīng)元發(fā)生變化[21]。因此本研究將iTBS和MT相結(jié)合,先利用iTBS刺激患側(cè)M1區(qū),提高患側(cè)大腦運動皮質(zhì)興奮性,再配合任務導向的MT增強外周刺激,從而激活中樞神經(jīng)元系統(tǒng),實現(xiàn)“中樞-外周”循環(huán)通路[22],加速患側(cè)上肢運動功能恢復。國外研究發(fā)現(xiàn),發(fā)病6個月內(nèi)的患者經(jīng)MT治療后偏癱肢體運動功能恢復效果較傳統(tǒng)治療更好[23-24]。本研究選取發(fā)病6個月內(nèi)的腦梗死患者,進一步研究iTBS后行MT對腦卒中患者偏癱上肢運動功能及生活自理能力的改善作用。
本研究結(jié)果顯示,3組患者的UL-FMA、ARAT評分均較治療前顯著提高,iTBS組及聯(lián)合組評分比對照組改善更加明顯,這表明相比于常規(guī)作業(yè)治療,增加iTBS及iTBS后MT對腦卒中患者上肢運動功能的改善均有積極作用。既往研究表明,腦卒中后患側(cè)大腦半球皮質(zhì)興奮性降低,健側(cè)大腦半球興奮性相對增強,大腦半球之間交互抑制的平衡被破壞,健側(cè)肢體的過度應用又使健側(cè)皮質(zhì)興奮性更強,加劇了半球間交互抑制失衡[25]。iTBS刺激患側(cè)大腦M1區(qū),可以使受累側(cè)殘存的大腦皮質(zhì)興奮性提高,功能得以重新組建,興奮性平衡重新建立,從而使患者上肢運動功能得以改善[26]。
本研究聯(lián)合組患者UL-FMA、ARAT評分改善優(yōu)于對照組和iTBS組患者,說明iTBS后行MT治療對腦卒中后患者上肢運動功能改善影響最明顯,即聯(lián)合方案治療效果最佳。分析其可能機制為:①MT通過外周視覺反饋激活中樞鏡像神經(jīng)元系統(tǒng),使患側(cè)大腦皮質(zhì)功能得以重塑,減輕患肢的習得性廢用[27];②MT通過雙側(cè)對稱活動使大腦運動皮質(zhì)細胞活動增強[28],運動通路得到易化,更好改善患者肢體運動功能。iTBS和MT均可通過不同的方式提高患側(cè)受損皮質(zhì)興奮性,使交互抑制失衡半球重新回到相對平衡狀態(tài),該狀態(tài)有利于患者運動功能的恢復。MT通過外周運動刺激和視覺反饋的聯(lián)合作用,激活中樞鏡像神經(jīng)元系統(tǒng)需要相應的時間積累[28],在MT之前進行iTBS能夠誘發(fā)LTP,提高患側(cè)受損皮質(zhì)興奮性[8],對受創(chuàng)大腦皮質(zhì)進行修復,并提前激活患側(cè)上肢靶肌群對應的大腦皮質(zhì)和鏡像神經(jīng)元系統(tǒng),縮短MT激活鏡像神經(jīng)元系統(tǒng)的時間,提高神經(jīng)通路的重塑速度[29]。iTBS通過對大腦重塑創(chuàng)造了適合運動學習的環(huán)境[26],為MT提供“中樞”環(huán)境,將任務導向訓練加入其中增強外周刺激,可通過雙向刺激促進損傷側(cè)上肢的大腦支配區(qū)神經(jīng)網(wǎng)絡通路重塑,有利于腦卒中患者上肢功能的改善。
iTBS組及聯(lián)合組MBI評分較對照組均顯著改善,且聯(lián)合組療效更佳,說明聯(lián)合組患者自理生活能力恢復得最好,該結(jié)果與患者上肢功能改善呈正相關(guān)[30-31],上肢運動功能的提高進一步促進了患者生活自理能力的恢復。當然,本研究存在一定局限性,如只證明了iTBS并MT的聯(lián)合治療方案對腦卒中病程6個月內(nèi)的患者有效,對后遺癥期卒中患者療效不確定。
綜上所述,iTBS聯(lián)合MT可明顯改善腦卒中患者上肢運動功能和自理生活能力,建議在臨床推廣使用。
倫理批準和知情同意:本研究涉及的所有試驗均已通過威海市立醫(yī)院科學倫理委員會的審核批準(文件號2023020)。所有試驗過程均遵照《赫爾辛基宣言》的條例進行。受試對象或其親屬已經(jīng)簽署知情同意書。
作者聲明:連麗萍、朱其秀、趙可曉參與了研究設(shè)計;連麗萍、高呈飛參與了論文的寫作和修改。所有作者均閱讀并同意發(fā)表該論文。所有作者均聲明不存在利益沖突。

