“一醫(yī)一駕兩擔架”團隊心肺復蘇模式在院外心臟驟停搶救中的應用
周勝云 金賽青 葉 侃
心臟驟停是指患者心臟突然停止搏動,泵血功能失效,全身器官得不到供血,從而衰竭死亡的兇險急癥,如果不能立刻得到有效救治,常在短時間內死亡。若心臟驟停發(fā)生在醫(yī)院外,稱為院外心臟驟停(OHCA)。《2015版國際心肺復蘇指南》亦將生存鏈分為院內和院外。目前,國內對于院內團隊復蘇臨床路徑研究比較深入,院外團隊復蘇研究較少,但OHCA比例遠高于院內,自主循環(huán)恢復(ROSC)率卻很低[1]。急救中心作為院前醫(yī)療主力,快速、規(guī)范的院前急救能夠及時挽救患者生命,改善患者預后,對于OHCA搶救起著至關重要的作用[2]。本文主要探討“一醫(yī)一駕兩擔架”團隊心肺復蘇模式在OHCA患者搶救中的臨床效果。
1 資料與方法
1.1 對象與分組 收集溫州市急救中心2018—2021年收治的OHCA患者。納入標準:神志喪失,呼吸停止或嘆息樣呼吸,大動脈搏動消失。排除標準:心臟停止跳動已超過半小時或疾病終末期,家屬放棄救治;出現尸斑、尸僵等不可逆生物死亡;創(chuàng)傷嚴重,腦漿外露,軀干離斷等立刻死亡;無陪同,無法提供病史。將2018年1月至2019年12月搶救的OHCA患者493例設為對照組,2020年1月至2021年12月搶救的OHCA患者456例設為試驗組。
1.2 干預方法
1.2.1 對照組 采用“一醫(yī)一駕”雙人心肺復蘇模式搶救,參照《2015年國際心肺復蘇指南》要求和基礎生命支持復蘇流程,在120團隊進入現場后,駕駛員協(xié)助按壓,醫(yī)生完成除顫,隨后兩人遵循胸外按壓和球囊通氣30 ∶ 2的比例進行循環(huán)操作,每兩分鐘重新評估心律和交替人員按壓。只有現場有志愿者協(xié)助按壓保證高質量心肺復蘇的前提下,才能輔助高級生命支持操作。
1.2.2 試驗組 采用“一醫(yī)一駕兩擔架”配合的團隊心肺復蘇模式搶救,參考《2015年國際心肺復蘇指南》要求和高級心臟生命支持團隊復蘇流程,依照救護車1名醫(yī)生、1名駕駛員、兩名擔架工的人員配置而制定的院前團隊復蘇臨床路徑,見圖1。
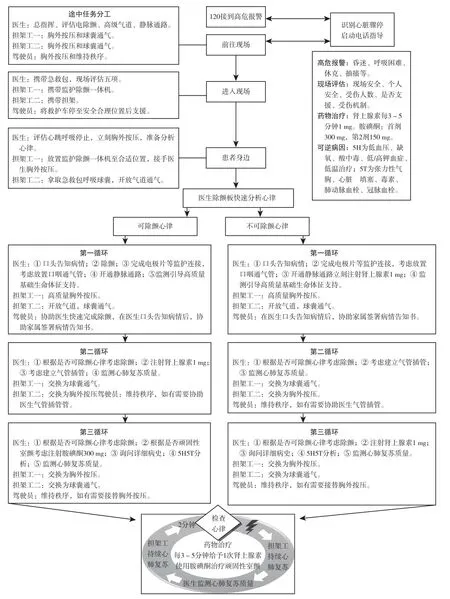
圖1 “一醫(yī)一駕兩擔架”團隊心肺復蘇模式
1.3 評價指標 根據心肺復蘇成效影響因素,擬定相應評價標準。① 急救團隊心肺復蘇時間:救護車到達現場至急救團隊接手心肺復蘇開始的時間。② 首份心電圖:救護車到達現場至首份心電圖識別心律的時間。③ 除顫時間:救護車到達現場至除顫完成的時間。④ 靜脈開通時間:救護車到達現場至靜脈開通完成的時間。⑤ 氣管插管時間:救護車到達現場至氣管插管完成的時間。⑥ 靜脈開通成功率。⑦ 氣管插管成功率。⑧ ROSC率:以最終出現ROSC評價復蘇有效的標準,指經過搶救患者自主心跳恢復并出現血壓和可觸及脈搏超過10分鐘,心律監(jiān)護顯示有效心律,包括竇性、室性、交界性自主心律[3]。
1.4 統(tǒng)計學方法 應用SPSS 25.0軟件處理數據。兩組間現場心肺復蘇、首份心電圖、除顫、靜脈開通、氣管插管時間采用Man-WhitneyU檢驗,以()表示;計數資料以百分率(%)表示,采用χ2檢驗;P<0.05為差異有統(tǒng)計學意義。
2 結果
2.1 兩組一般資料比較(表1) 兩組基本情況比較,差異均無統(tǒng)計學意義。
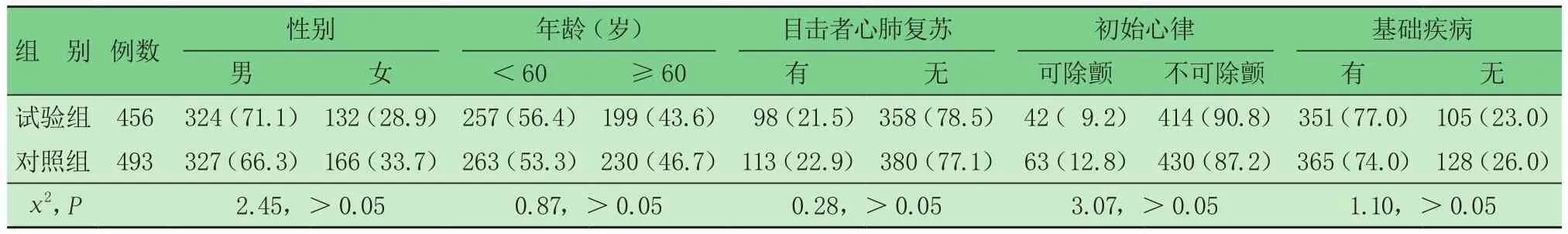
表1 兩組一般資料比較 [例(%)]
2.2 兩組各搶救措施時間比較(表2) 除心肺復蘇外,試驗組現場首份心電圖、除顫、靜脈開通、氣管插管時間明顯短于對照組,差異均有統(tǒng)計學意義。
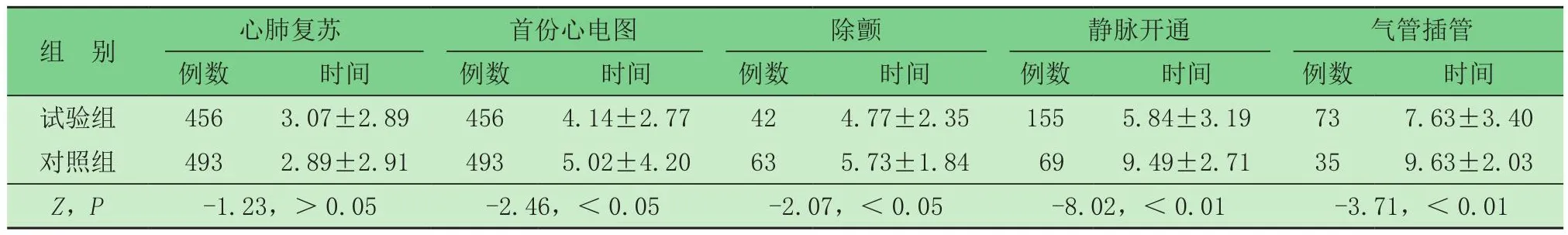
表2 兩組各搶救措施時間比較 (min,)
2.3 兩組ROSC率、靜脈開通率、氣管插管率比較(表3)試驗組ROSC率、靜脈開通率、氣管插管率高于對照組,差異均有統(tǒng)計學意義。
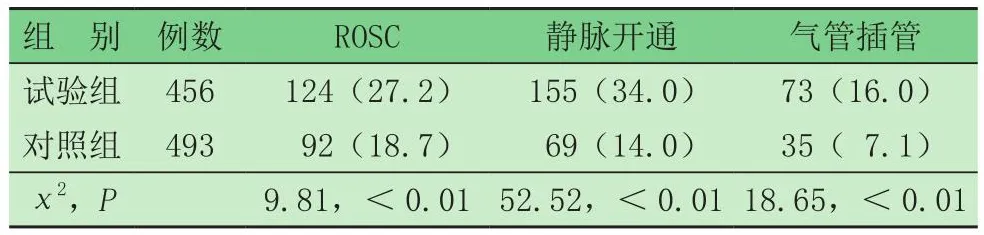
表3 兩組ROSC率、靜脈開通率、氣管插管率比較 [例(%)]
3 討論
3.1 醫(yī)務人員的個人技能不是決定復蘇成功的關鍵因素 心肺復蘇團隊協(xié)作的概念在2010年被美國心臟協(xié)會首次提出,并在2013年再次強調在復雜環(huán)境下團隊協(xié)作的重要性[4]。在院外復雜環(huán)境下,相較院內存在醫(yī)務人員不足,干擾因素眾多,如何調動院前急救團隊的每個成員,合理分工,默契配合,發(fā)揮應有作用,實現院前高級生命支持的團隊復蘇顯得意義非凡[5]。
3.2 新復蘇模式能進一步提高OHCA搶救成功率 本文結果顯示,試驗組ROSC率明顯高于對照組,表明“一醫(yī)一駕兩擔架”復蘇模式存在優(yōu)勢。傳統(tǒng)“一醫(yī)一駕”模式的救護車配置人員不足,往往需要現場旁觀者協(xié)助,因沒有經過專業(yè)配合訓練,每個人步調不一致,達不到滿意效果。操作上以基礎生命支持,簡化易懂為主,但每步銜接不夠順暢,醫(yī)生煩瑣操作過多,根據現場情況不斷調整步驟,往往無法統(tǒng)籌全局,顧此失彼。而“一醫(yī)一駕兩擔架”團隊復蘇模式有以下優(yōu)勢:① 胸外按壓和通氣結合的心肺復蘇是心肺復蘇體系的根本,不間斷地胸外按壓更是團隊復蘇的關鍵。兩擔架工的增配,以救護員的身份參與常規(guī)心肺復蘇和協(xié)助醫(yī)生,兩人相互轉換,既很好地保證了心肺復蘇的質量和連續(xù)性,彌補了原“一醫(yī)一駕”心肺復蘇單項技能操作易疲憊的缺陷,又最大限度地縮短原醫(yī)生醫(yī)療操作時導致的按壓中斷時間[6]。② 醫(yī)生獨立于心肺復蘇外,負責統(tǒng)觀指揮全局,監(jiān)測心肺復蘇質量,在團隊高質量心肺復蘇前提下,能夠積極進行關鍵性高級生命支持的醫(yī)療措施。③ 新模式中駕駛員負責確保現場安全,維持秩序,穩(wěn)定家屬情緒,解除干擾,保證了搶救的流暢性,且能接替開展胸外按壓,進一步保證心肺復蘇質量。④ 團隊分工明確,規(guī)定了先做什么,后做什么,該做什么,緊密配合,有條不紊。這些優(yōu)勢充分發(fā)揮了院前急救團隊個人的最大化作用,使搶救流程無縫銜接,準確到位,從而提高了OHCA搶救成功率。
3.3 縮短高級生命支持關鍵措施時間 電擊除顫的時間與搶救成功率密切相關。盡早建立靜脈通路、使用腎上腺素等藥物亦被證實能夠提高ROSC率。氣管插管雖然會造成胸外按壓的短暫中斷,但在團隊協(xié)作下,能夠極大縮短中斷時間,建立氣管插管后改為10次/min通氣頻率,能維持氣道通暢和通氣穩(wěn)定,避免過度通氣,胸外按壓也不再因為通氣而中斷,美國心臟協(xié)會指南里仍然推薦建立高級氣道[7]。因此,心肺復蘇除了胸外按壓和通氣結合的基礎心肺復蘇外,早期識別心律進行電除顫,靜脈開通、氣管插管等關鍵醫(yī)療措施是否及時、準確也尤為重要。本文結果顯示,兩組心肺復蘇時間接近,表明團隊到達患者身邊后都立刻實施了胸外按壓,但試驗組患者靜脈開通率、氣管插管率及首份心電圖、除顫、靜脈開通、插管時間均優(yōu)于對照組。院前急救隊伍對比院內醫(yī)護團隊,雖然是一名醫(yī)生加救護員(駕駛員或擔架工)配置,但分工合理。駕駛員能夠解除現場干擾,優(yōu)化物品配置布局,協(xié)助做好心電監(jiān)護、除顫、開通靜脈通路、氣管插管等措施的物品準備,配合計數,減少多余的走動、動作,每個操作環(huán)環(huán)相扣,有效銜接,提高了時效性。而醫(yī)生開展醫(yī)療操作時,擔架工亦能配合胸外按壓,保證按壓連續(xù)性,最大限度縮短中斷時間,保證了搶救的流暢性、成功性,從而短時間內完成有效干預,這與曹芳等[8]報道結果一致。
3.4 新模式需改進之處 本文結果顯示,試驗組關鍵復蘇操作靜脈開通成功率僅為34.0%,氣管插管率為16.0%,雖較對照組有所提高,但仍顯不足,主要受以下因素影響:① 院前現場環(huán)境復雜,醫(yī)療糾紛風險較大;② 缺少護士專業(yè)配合,醫(yī)生的靜脈開通沒有護士專業(yè)熟練等;③ 醫(yī)療條件單薄,硬件設備不夠完備。改進建議如下: ① 加強醫(yī)生疑難靜脈開通、氣管插管的強化培訓;② 增配骨髓槍,輔助開通骨內通路;③ 增配可視喉鏡、綁帶牙墊等,降低氣管插管難度;④ 增配護士,完善院前人才隊伍建設。
綜上所述,“一醫(yī)一駕兩擔架”團隊心肺復蘇模式能夠提高關鍵復蘇措施的時效性,保證整個復蘇的高質量和順暢性,從而提高搶救成功率。

