家庭浸潤式干預策略在阻塞性睡眠呼吸暫停低通氣綜合征患兒行多導睡眠監測的應用研究
黃錦鴻 智 敏 賈方圓 仇書要 陳 燁
(南方醫科大學深圳醫院,深圳,518000)
阻塞性睡眠呼吸暫停低通氣綜合征(Obstructive Sleep Apnea Hypopnea Syndrome,OSAHS)是耳鼻喉科常見病,患病率約1%~3%。其主要特點是患兒在睡眠過程中反復出現上氣道塌陷,從而導致夜間發生呼吸暫停、低通氣和睡眠結構紊亂[1],影響患兒睡眠質量及健康成長。多導睡眠監測(Polysomnography,PSG)作為公認的診斷OSAHS的金標準,通過在整夜睡眠過程中連續、同步監測及記錄患兒生理指標,以分析患兒睡眠情況及影響睡眠質量的原因,從而作出針對性治療,對改善臨床癥狀、提高睡眠質量有積極作用[2-3]。但由于患兒年齡小、心智不成熟,且多導睡眠監測程序繁瑣,患兒抗拒性明顯,易出現哭鬧、情緒波動等情況[4],影響治療及護理正常進展。因此,臨床需在OSAHS患兒行多導睡眠監測前加強患兒家庭和臨床護理干預,確保檢查順利進行。家庭浸潤式干預策略,是以家庭為中心的護理模式,通過家庭教育、心理、行為干預和專業人員共同合作促進兒童的健康[5]。本研究擬探討家庭浸潤式干預策略在行PSG監測患兒中的應用價值及其對兒童監測依從性的影響,現將結果報道如下。
1 資料與方法
1.1 一般資料 選取2019年6月至2021年3月南方醫科大學深圳醫院收治的行多導睡眠監測的患兒109例作為研究對象,按照預約睡眠監測時間先后順序分為觀察組(n=55)和對照組(n=54)。觀察組中男33例,女22例,年齡8~13歲,平均年齡(9.83±1.57)歲。對照組中男31例,女23例,年齡8~13歲,平均年齡(9.47±1.57)歲。2組患兒一般資料經比較,差異無統計學意義(P>0.05),具有可比性。本研究經過本院倫理委員會批準并經患兒及其家屬知情同意。
1.2 納入標準 1)8~13歲的患兒;2)主訴睡眠打鼾、張口呼吸、睡眠憋醒等不適患兒;3)需要完成多導睡眠監測患兒;4)結合電子鼻咽喉鏡或影像學檢查結果,臨床診斷為阻塞性睡眠呼吸暫停低通氣綜合征患兒[6]。
1.3 排除標準 1)合并其他睡眠障礙患兒;2)合并嚴重全身疾病及發育異常,感冒或其他原因引起的鼻部不適癥狀患兒;3)有認知功能障礙或精神病史的患兒。
1.4 研究方法 對照組在入院前2周,實施常規護理,包括常規睡眠情況評估,病史采集、疾病相關健康宣教、用藥指導、預約住院時間、行多導睡眠監測時間等。
觀察組在對照組基礎上給予家庭浸潤式干預策略,包括1)門診預約睡眠監測時,睡眠技師與家屬及患兒交談,通過病史采集,了解患兒的病情和睡眠行為習慣,評估對睡眠監測的認知程度。通過講解和視頻宣教,讓家屬和患兒了解疾病相關知識及行多導睡眠監測全過程。2)建立以患兒家庭為中心干預策略,行睡眠監測健康宣教,發放睡眠室專用的頭套、胸腹帶、血氧夾等睡眠監測的模擬用具,教會家屬干預的方法、步驟及時間,期間保持醫護聯系,通過微信公眾號、視頻二維碼指導患兒家屬如何引導患兒配合檢查,提高其照護能力包括:a.睡眠室情景模式演練:在睡眠技師指導下,家屬配合,把患兒的臥室模擬成睡眠室,睡覺前扮演睡眠技師的角色,共同觀看視頻,模仿視頻擬行多導睡眠監測,取得患兒的配合,耐心引導患兒入睡。如不配合者,耐心講解,直到患兒接受。b.家庭飲食護理:與家長一起制定患兒飲食食譜,避免為患兒提供辛辣刺激、煎炸、生冷食物,不可喝濃茶咖啡,加強維生素、微量元素及蛋白質補充,增強患兒抵抗力,保護胃腸功能,預防感冒,以免鼻塞、咳嗽等癥狀影響睡眠質量。c.睡眠干預:午睡不超過1 h,晚餐不宜過飽,適量飲水,睡覺前不可劇烈運動,指導患兒22:00前入睡,養成良好的睡眠習慣。3)心理干預:包括對患兒及家屬的心理干預。a.患兒心理干預,患兒心理承受能力較差,受疾病影響易出現哭鬧、抑郁、煩躁等情緒波動,護理人員應指導家屬避免與患兒沖突,通過積極鼓勵、引導安撫患兒情緒,逐步使患兒了解護理及治療的重要性,促使患兒主動接受干預。b.家屬心理干預,通過治療成功的案例,與家屬分享,讓家屬保持樂觀、積極的態度,并以此影響患兒,促使患兒充滿信心,有助于提高患兒依從性。4)多導睡眠監測的護理,a.監測前(白天)創造良好監測環境,帶領患兒及家屬了解監測睡眠室,標準睡眠監測設備功能和結構,消除環境陌生感,消除恐懼感,消除“首夜效應”;監測時由患兒家屬全程陪同,遵照患兒睡眠習慣擺放患兒喜歡的物品,穿戴自己喜愛的睡衣及床單位的枕頭被套。b.監測中家屬和睡眠技師配合共同引導患兒接受檢查,避免造成患兒負面情緒;嚴密觀察患兒情況,加強巡視,注意巡視時勿打擾患兒睡眠。
睡眠技師分別在預約睡眠監測前、睡眠監測后,對患兒進行兒童抑郁障礙自評量表進行自主評分,教會患兒和家屬自己評分的方法和要求,檢測后,由家屬填寫滿意度調查表;睡眠技師監測中每2 h巡視病房一次,評估患兒的睡眠依從性;監測后,根據南方醫科大學睡眠室提供多導睡眠報告結果提示,收集患兒的睡眠潛伏期和睡眠質量數據。
1.5 觀察指標 心理狀態:以兒童抑郁障礙自評量表(Self-rating Scale for Depressive Disorder in Childhood,DSRSC)[7]評估患兒抑郁情況,該量表由Birleson(1981)根據Feighner成人抑郁癥診斷標準而制定,用于8~13歲兒童抑郁癥的評估。量表共18項,以3級評分法進行評估,即每項0~2分,分值越高表明抑郁越嚴重。我國已于20世紀初制定中國城市兒童常模,經檢驗該量表的Cronbach′s α系數為0.73。睡眠潛伏期:睡眠潛伏期(Sleep Latency,SL)指關燈到第一幀睡眠期出現的時間[8],計算以實際監測報告分圖為準,時間越長,表明入睡越困難。睡眠效率:睡眠效率指睡眠期時間之和(N1期+N2期+N3期+R期)×100/(睡眠潛伏期+睡眠期+睡眠起始到開燈所有清醒期)記錄時間之和TRT(從關燈到開燈時間)[8],以實際監測報告為準,睡眠效率越差,睡眠質量越差。睡眠依從性:以我院自制睡眠依從性夜查房問卷進行評估,根據患兒實際表現分為完全依從、部分依從、不依從3個等級。完全依從:患兒可自覺睡眠;部分依從:患兒可在家屬或護理人員引導后睡眠;不依從:患兒存在哭鬧、反抗行為,不愿睡眠。完全依從、部分依從計入總依從。護理滿意度:以紐卡斯爾護理滿意度量表[9]進行評估,該量表先后被翻譯成不同語言并在許多臨床研究中得到應用,中文版本最早由焦靜進行翻譯并進行信效度檢驗(內容效度指數=0.98,內部一致性系數=0.97)[10]。此表共19項,每項1~5分,分為很滿意(>80分)、較滿意(60~80分)、不滿意(<60分)3個等級,很滿意、較滿意計入總滿意。
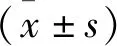
2 結果
2.1 心理狀態 2組干預前后兒童抑郁障礙自評量表得分比較,2組監測后兒童抑郁障礙自評量表評分均低于檢測前,且觀察組低于對照組,差異有統計學意義(P<0.05)。見表1。

表1 2組干預前后兒童抑郁障礙自評量表得分比較分)
2.2 睡眠質量 2組患兒干預后睡眠潛伏期、睡眠效率情況比較,觀察組睡眠潛伏期、睡眠效率均優于對照組,差異有統計學意義(P<0.05)。見表2。

表2 2組患兒干預后睡眠潛伏期、睡眠效率情況比較
2.3 睡眠依從性 2組患兒睡眠依從性比較,觀察組睡眠依從性(92.73%,51/55)高于對照組(79.63%,43/54),差異有統計學意義(P<0.05)。見表3。

表3 2組患兒睡眠依從性比較[例(%)]
2.4 護理滿意度 2組患兒護理滿意度比較,觀察組護理滿意度評分(98.18%,54/55)高于對照組(85.19%,46/54),差異有統計學意義(P<0.05)。見表4。

表4 2組患兒護理滿意度比較[例(%)]
3 討論
3.1 家庭浸潤式干預策略可有效緩解患兒檢查全過程的抑郁情緒 多導睡眠監測是現階段對OSAHS兒童進行睡眠監測的一項重要的操作技術,其結果對早期識別患兒疾病及臨床治療有著重要意義[11]。由于該監測具有電極、探頭導聯等多部分組成,且監測需要時間長,對兒童易產生恐懼、情緒焦慮等不適感,導致拒絕反抗,使監測難以正常進行并順利完成。臨床通過病史采集和睡眠習慣,來判斷患兒及家屬對疾病和睡眠監測的認知情況,通過DSRSC量表來判斷患兒抑郁情況,以此制定家庭浸潤式干預策略,對患兒進行家庭干預,從而改善患兒的抑郁情緒。家庭浸潤式干預策略突破既往兒科治療中以患兒為中心的常規模式,將以患兒家庭為中心作為整體護理原則,通過護理人員與患兒家屬的密切合作,為患兒順利診療提供有利條件[12-13]。家庭浸潤式干預策略可將護理人員及家屬角色轉換,根據患兒需求最大程度給予滿足,同時家屬作為患兒最親近的人群,將其納入護理過程可明顯降低患兒抗拒心理,一定程度上消除陌生感,增強患兒診療信心[14-15]。家屬在患兒護理過程中的作用已被廣泛證實,相關研究指出,以家庭為中心的護理干預可明顯增強患兒心理韌性,提高生命質量[16]。研究結果顯示,干預后觀察組DSRSC評分明顯較對照組低,說明家庭浸潤式干預策略可明顯調節患兒心理狀態。
3.2 家庭浸潤式干預策略提高患兒的睡眠依從性 李娟[17]研究指出,在多導睡眠監測過程中,實施全程的護理干預,引導家屬積極配合,可增強患兒的依從率。患兒睡眠依從性對順利診療密切相關,若患兒依從性差導致導聯線脫落,則造成監測中斷。本研究通過入院前2周,針對患兒自身問題,家屬在家陪同患兒一起觀看睡眠全過程的視頻,讓患兒了解睡眠室檢查的全過程,消除對檢查的恐懼心理。家屬扮演睡眠技師角色給患兒連接導線,讓患兒親自體驗檢查的樂趣。睡眠監測當天,讓家屬陪同患兒參觀睡眠室,讓患兒消除了監測的恐懼感,連接導線時,家屬陪同并與睡眠技師配合,引導患兒積極配合檢查,整個過程醫護合作,家屬床旁陪同,增加患兒的安全感。睡眠技師夜間巡視,結合監控設備可見患兒安靜入睡,多導睡眠監測數據完好,正常運行,如有導聯脫落,及時處理,家屬及患兒配合。本研究中觀察組睡眠依從性均優于對照組,證實家庭浸潤式干預策略可改善患兒睡眠依從性。
3.3 家庭浸潤式干預策略可提高患兒及家屬滿意度 董菲菲等[18]研究表明,睡眠技師操作水平、溝通能力、服務態度、環境布局等是影響睡眠檢測成功的重要因素。睡眠技師面對學齡兒童要有極大的耐心、愛心、細心、責任心指導患兒及家屬配合檢測儀器的連接,連接時語氣溫和,動作輕柔,對于患兒及家屬的問題,給予適當回答。對于不配合者,加大耐心,適當給予一些獎勵如小玩具,連接過程給予平板觀看動畫片以分散患兒注意力,使其配合導線連接。連接完畢,交代相關注意事項,關燈后囑患兒入睡。家屬及其患兒共同與睡眠技師配合完成監測,并對全程護理非常滿意。家庭浸潤式干預策略可提高患兒及家屬的滿意度。
3.4 家庭浸潤式干預策略可縮短入睡的時間,提高睡眠效率 從南方醫科大學深圳醫院兒童耳鼻咽喉科多導睡眠監測報告結果表明,觀察組入睡的時間和睡眠效率均優于對照組。證實了家庭浸潤式干預策略在睡眠監測的結果影響有重要的價值和應用的意義,提高了睡眠監測的質量和監測結果的準確度。為臨床診斷和治療方案,提供了有力的依據。
本研究以家庭浸潤式干預策略為指導,結合學齡期兒童心理特點,融入了家庭護理干預,針對患兒的抑郁問題進行了心理疏導,幫助患兒對睡眠的全過程形成正確的認知,有效緩解患兒的抑郁情緒,提高睡眠質量,并順利進行了檢查,為醫護人員的診療及護理工作提供了有力的依據。多導睡眠監測的成功與家屬和患兒的配合密切相關,可減少患兒因監測失敗而需再次監測的時間與費用,且患兒及家屬對監測護理具有較高滿意度,家庭浸潤式干預策略可推廣使用。但由于研究時間及人力的限制,本研究僅在1個兒童睡眠中心進行,樣本量較小,且沒有后續隨訪跟蹤,今后將開展多中心、大樣本的延續性研究和調查進一步驗證本研究結果的可靠性。
利益沖突聲明:無。

