急性缺血性卒中血管內治療中國指南2023
中國卒中學會,中國卒中學會神經介入分會,中華預防醫學會卒中預防與控制專業委員會介入學組
卒中是致殘和致死的主要疾病之一,急性缺血性卒中約占全部卒中的80%。急性缺血性卒中治療的關鍵在于盡早開通阻塞血管,挽救缺血半暗帶。目前被證實有效的急性缺血性卒中早期血管再通的治療方法主要是靜脈rt-PA溶栓[1-3]。對靜脈溶栓隨機對照試驗(random control trial,RCT)的薈萃分析證實發病4.5 h內靜脈rt-PA溶栓有明確獲益,而且溶栓時間越早,獲益越大[4]。由于靜脈溶栓具有嚴格的時間窗限制,能夠通過其獲益的患者不到缺血性卒中患者的3%,同時其治療效果依然有巨大的優化空間:與對照組相比,靜脈溶栓后3~6個月死亡率未明顯降低,高達17.9%,且2/3的患者依然遺留有不同程度的殘疾,尤其對合并大血管閉塞或病情較重的患者治療效果不佳,其靜脈溶栓的血管再通率低(13%~18%)[5]。因此,國內外學者一直在探索對大血管閉塞急性缺血性卒中患者的血管內治療方法。
2013年初發表的3項多中心、前瞻性RCT均未能證明血管內治療相比靜脈溶栓的優越性[6-8]。隨著技術、材料以及篩選策略的更新,自2014年底開始,一系列相關研究相繼得出了較為一致的研究結果:在經過篩選的前循環大血管閉塞性急性缺血性卒中患者中,以機械取栓為主的血管內治療可帶來明確獲益[9-14]。基于主要針對可回收支架治療缺血性卒中的6項機械取栓RCT的結果,2015年國內外相關指南對特定人群急診血管內治療給予了最高級別的推薦。
2015年至今,急性缺血性卒中血管內治療在多方面取得了研究進展。DWI或CTP聯合臨床不匹配對醒后卒中和晚就診卒中患者使用Trevo裝置行神經介入治療(DWI or CTP assessment with clinical mismatch in the triage of wake up and late presenting strokes undergoing neurointervention with trevo,DAWN)研究和影像評估篩選缺血卒中患者血管內治療(endovascular therapy following imaging evaluation for ischemic stroke,DEFUSE)3研究的發表將急診血管內治療時間窗由原來的6 h擴展到24 h[15-16]。結合多項最新研究結果,美國心臟學會(American Heart Association,AHA)/美國卒中學會(American Stroke Association,ASA)在2018年急性缺血性卒中早期治療指南中對急診血管內治療的推薦進行了大幅度修改,歐洲卒中組織(European Stroke Organization,ESO)也更新了其相關指南推薦[17]。
近年來,中國血管內治療的數量逐年大幅增長,新的研究也在不斷拓展血管內治療的適宜人群,基于這些最新研究證據,中國卒中學會組織國內本領域專家通過查閱文獻、反復征求建議并討論,在《急性缺血性卒中血管內治療中國指南2018》的基礎上,根據新發現和新證據進行了推薦和建議的更新,制定了《急性缺血性卒中血管內治療中國指南2023》,旨在總結目前有關急性缺血性卒中血管內治療的最新研究進展,提出適合我國急性缺血性卒中血管內治療臨床可參考的標準及管理方法。建議臨床醫師在參照本指南推薦的基礎上,結合實際情況對急性缺血性卒中患者采取有針對性的個體化治療。
本指南采用的推薦分類及證據水平參照中國卒中學會的指南推薦意見分類和證據等級級別(表1)。

表1 推薦分類和證據級別
1 急性缺血性卒中血管內治療的循證醫學證據
1.1 動脈溶栓治療
急性缺血性卒中動脈溶栓的證據主要來自兩項RCT:動脈內應用重組尿激酶原治療急性腦血栓栓塞Ⅱ(prolyse in acute cerebral thromboembolism Ⅱ,PROACT Ⅱ)研究和大腦中動脈栓塞局部纖溶試驗(middle cerebral artery embolism local fibrinolytic intervention trial,MELT)。PROACT Ⅱ研究是一項多中心前瞻性RCT,共納入180例發病6 h內的大腦中動脈M1段或M2段閉塞患者,比較重組尿激酶原聯合肝素動脈溶栓(試驗組)與單純肝素動脈溶栓(對照組)的安全性及有效性[18]。意向治療分析結果顯示,試驗組3個月神經功能預后良好(mRS評分≤2分)的比例高于對照組(40%vs.25%,P=0.04);試驗組66%的患者實現了大腦中動脈再通,而對照組中這個比例僅為18%(P<0.001);試驗組癥狀性顱內出血(symptomatic intracerebral hemorrhage,sICH)的發生率為10%,對照組為2%(P=0.06);兩組死亡率相似。MELT比較了卒中發病6 h內藥物治療與動脈使用尿激酶治療的效果,主要終點為3個月神經功能預后良好(mRS評分≤2分),研究結果顯示,治療組達到3個月神經功能預后良好的比例較對照組高(49.1%vs.36.8%,P=0.35),總體治療效果及sICH發生率與PROACT Ⅱ研究的結果一致[19]。前期探索性試驗在小樣本研究中評估了靜脈使用小劑量rt-PA聯合動脈溶栓的療效。卒中急診管理(emergency management of stroke,EMS)研究、卒中介入治療研究(interventional management study,IMS)Ⅰ和Ⅱ的結果顯示,靜脈rt-PA聯合動脈溶栓治療組的神經功能預后顯著優于對照組[20-22]。EMS研究旨在驗證發病3 h內靜脈溶栓聯合動脈局部rt-PA溶栓的可行性、有效性及安全性,結果顯示,盡管靜脈聯合動脈溶栓不能改善患者的臨床預后,但其具有可行性且更容易達到血管再通。IMS I探討了靜脈聯合動脈溶栓的可行性和安全性,結果顯示,聯合溶栓組的3個月死亡率較對照組低,但該差異未達到統計學意義,另外,聯合溶栓組的sICH發生率與對照組相似[20]。IMS Ⅱ比較了低劑量靜脈rt-PA(0.6 mg/kg)溶栓和動脈rt-PA(22 mg)溶栓的有效性和安全性,并與美國國立神經疾病和卒中研究院(National Institute of Neurological Disorders and Stroke,NINDS)研究中的rt-PA組比較,結果顯示,IMS Ⅱ中3個月時達到mRS評分0~2分的患者比例更高(46%vs.39%),sICH的發生率也更高,但死亡率較低[21]。IMS Ⅱ中血管完全再通(TIMI 3級)率僅為4%,部分再通(TIMI 2或3級)率為60%。
上述研究均是針對前循環急性缺血性卒中患者的臨床探索,Lindsberg等[23]報道了靜脈或動脈溶栓治療420例基底動脈閉塞患者的效果,顯示動脈溶栓血管再通率更高(65%vs.53%,P=0.05),但死亡率和致殘率與靜脈溶栓差異無統計學意義。基底動脈國際合作研究(basilar artery international cooperation study,BASICS)是一項前瞻性登記研究,分析了619例急性發病的基底動脈閉塞患者的臨床治療效果,其中592例患者資料被最終納入分析,分別采用了抗栓治療(183例)、靜脈溶栓治療(121例)或動脈溶栓治療(288例),數據分析顯示,上述3種治療方案的效果無顯著差異[24]。
在多項血管內治療研究中,經動脈溶栓治療的獲益有限,常作為挽救性治療,而不是主要治療。荷蘭急性缺血性卒中血管內治療多中心隨機臨床試驗(multicenter randomized clinical trials of endovascular treatment of acute ischemic stroke in the netherlands,MR CLEAN)的干預組中有24例患者(12.3%)使用機械取栓聯合動脈溶栓治療,僅有1例患者(0.4%)單純采用動脈溶栓治療[25]。MR CLEAN動脈溶栓方案為靜脈溶栓后動脈溶栓用量rt-PA不超過30 mg或尿激酶不超過40萬IU,單純動脈溶栓尿激酶最大劑量為120萬IU[26]。來自法國的急性缺血性卒中動脈取栓試驗及費效評估(trial and cost effectiveness evaluation of intra-arterial thrombectomy in acute ischemic stroke,THRACE)中干預組將動脈內注射rt-PA(最大量為0.3 mg/kg)作為機械取栓后仍有遠端血管持續閉塞患者的補充治療措施之一,但必須是在嘗試機械取栓效果不佳時采用。該試驗的141例患者中有15例(11%)在機械取栓后進行了動脈內溶栓治療,平均rt-PA用量為8.8 mg。研究結果顯示,與單純機械取栓相比,聯合動脈內溶栓對臨床預后沒有影響[14]。
1.2 機械取栓治療
機械取栓因為具有以下諸多理論上的優點,因而受到廣泛關注:快速血管再通,更低的出血轉化率以及較長的治療時間窗[27]。美國食品及藥品管理局(Food and Drug Administration,FDA)分別在2004年和2008年批準了Merci?Retrieval和Penumbra Aspiration Systems?作為第一代機械取栓裝置。
2013年,3項評估血管內機械取栓治療急性缺血性卒中的試驗——IMS Ⅲ、機械血栓切除術治療卒中栓子的機械取栓血管再通(mechanical retrieval and recanalization of stroke clots using embolectomy,MR RESCUE)研究以及動脈溶栓對比系統溶栓治療急性缺血性卒中(intra-arterial versus systemic thrombolysis for acute ischemic stroke,SYNTHESIS EXPANSION)研究均報道了陰性結果。這3項研究的結果均發表在NEJM上,受到廣泛關注[6-8]。這3項研究均未能證明血管內治療的優越性,分析可能為以下原因:從發病到治療的時間較長,采用的影像學方法未能篩選出可能從血管內治療獲益的人群,血管再通率較預期低等。
FDA于2012年批準了Solitaire?和Trevo?支架取栓裝置用于缺血性卒中的治療。支架取栓裝置的發明是卒中血管內治療領域的一項巨大進步,取栓支架具有導航性和快速血管再通的優勢,并且發生遠期并發癥的風險更低。支架取栓裝置使用臨時支架捕獲血栓,通過與外周血管壁的擠壓移動血栓來恢復血流。撤出支架時,血栓被捕獲到支架間隙內與支架一同被移除。Solitaire?(Covidien)和Trevo?(Stryker)支架取栓裝置是最早被FDA批準用于治療大血管閉塞性卒中的兩種支架取栓裝置。
早期開展的RCT比較了支架取栓裝置和Merci?設備的差異。Solitaire? FR治療急性缺血性卒中(Solitaire? FR with the intention for thrombectomy,SWIFT)研究比較了Solitaire?和MERCI?裝置的效果,在入組113例患者后因有效性存在顯著差異而提前終止[28]。該研究中的血管再通定義為TIMI 2或3級,結果顯示,Solitaire組血管再通率更高(OR4.9,95%CI2.1~11.1)。同樣,Solitaire組3個月時mRS評分≤2分的患者比例更高(OR2.8,95%CI1.2~6.2)。Trevo對比Merci裝置治療大血管閉塞所致急性缺血性卒中(Trevo versus Merci retrievers for thrombectomy revascularisation of large vessel occlusions in acute ischaemic stroke,TREVO)2研究在178例大血管閉塞患者中比較了Trevo? Retriever?和Merci?裝置的取栓效果。該研究使用TICI分級評價血流再灌注情況,Trevo組中TICI分級≥2級的患者比例更高(OR4.2,95%CI1.9~9.7),3個月時達到mRS評分≤2分的患者比例更多(40.0%vs.21.8%),但Trevo組有更高的死亡率傾向[29]。
在證實了新一代支架取栓裝置的有效性和安全性后,多項以新一代支架取栓裝置為主要設備的RCT證實了對大血管閉塞患者進行取栓治療相比標準內科治療的優勢。
MR CLEAN是第1個證明血管內治療相比標準內科治療大血管閉塞患者有顯著獲益的研究[9]。該研究納入了500例發病6 h內、經CTA證實的前循環大血管閉塞且NIHSS評分≥2分的患者,隨機分為血管內治療組和標準內科治療組,血管內治療組患者有97%使用支架取栓裝置(但無一放置支架),主要終點為90 d mRS評分。研究結果顯示,血管內治療組的24 h血管再通率較高(80%vs.32%,OR6.9,95%CI4.3~10.9),1周時中位腦梗死體積較小(49 mLvs.80 mL),并且3個月的良好預后(mRS評分0~2分)率更高(33%vs.19%)。這項研究的陽性結果非常顯著,血管內治療顯著提高了前循環大血管閉塞患者的血管再通率、血流再灌注程度以及神經功能預后良好的比例。MR CLEAN的2年隨訪結果顯示,與90 d隨訪結果一致,血管內治療患者的長期神經功能仍存在顯著的獲益[30]。
另一項血管內治療的前瞻性RCT強調了從CT到血管再通的時間最短化,這項來自加拿大的血管內治療小梗死灶和前循環近端閉塞并強調CT至再通時間最短化(endovascular treatment for small core and anterior circulation proximal occlusion with emphasis on minimizing CT to recanalization times,ESCAPE)研究同樣證實了血管內治療的顯著效果[10]。因中期分析顯示血管內治療具有顯著獲益,該研究在納入了316例大動脈閉塞性急性缺血性卒中患者后提前終止。入組患者隨機接受標準內科治療或標準內科治療聯合血管內治療,主要終點為90 d mRS評分,結果顯示血管內治療組在主要終點方面顯著獲益(OR2.6,95%CI1.7~3.8,P<0.001)。此外,血管內治療組90 d神經功能預后良好(mRS評分0~2分)比例顯著增加(53.0%vs.29.3%,P<0.001),死亡率顯著降低(10.4%vs.19.0%,P=0.04)。另外,該研究的所有亞組分析均發現有相似的獲益,包括老年及發病6 h后的患者亞組。
Solitaire?支架取栓治療急性缺血性卒中(Solitaire? with the intention for thrombectomy as primary endovascular treatment,SWIFT PRIME)研究在美國和歐洲的39家醫院進行,比較靜脈rt-PA溶栓與聯合血管內治療(均使用Solitaire? FR支架)的有效性,結果顯示,血管內治療組90 d mRS評分變化顯著改善(P<0.001),血管內治療組90 d mRS評分0~2分的患者比例更高(60.2%vs.35.5%,P<0.001),需治療人數(number needed to treat,NNT)為4,血管內治療有降低死亡率的趨勢,所有亞組患者均有相似的獲益[12]。
來自澳大利亞的前瞻性RCT——急性神經功能缺損患者擴展時間窗溶栓后聯合動脈治療(extending the time for thrombolysis in emergency neurological deficits with intra-arterial therapy,EXTEND-IA)研究旨在證明相比單純靜脈溶栓,對發病4.5 h內、有血管閉塞和可挽救腦組織的前循環急性缺血性卒中患者靜脈r t-PA溶栓后盡早行Solitaire? FR機械取栓可提高缺血組織的早期再灌注率和改善患者的神經功能預后。研究結果顯示,相比單純靜脈溶栓,機械取栓后24 h缺血腦組織早期再灌注率顯著提高(100%vs.37%,P<0.001),早期(3 d)神經功能改善的患者比例更高(80%vs.37%,P=0.002),90 d mRS評分0~2分的患者比例更高(71%vs.40%,P<0.01,NNT=3),死亡率有降低的趨勢[11]。
8 h內前循環卒中Solitaire?取栓與最佳藥物治療比較(endovascular revascularization with Solitaire device versus best medical therapy in anterior circulation stroke within 8 hours,REVASCAT)研究是西班牙的一項前瞻性RCT,共入組206例患者,主要終點為90 d mRS評分[31]。研究結果顯示,相比最佳藥物治療組,血管內治療組中90 d mRS評分0~2分的患者比例更高(43.7%vs.28.2%,校正后OR2.1,95%CI1.1~4.0);1年隨訪結果提示,血管內治療組相比藥物治療組神經功能預后的改善仍然存在顯著差異。
多項血管內治療卒中試驗高效再灌注評價試驗(highly effective reperfusion evaluated in multiple endovascular stroke trials,HERMES)對以上5項陽性RCT(MR CLEAN、ESCAPE、REVASCAT、SWIFT PRIME和EXTEND-IA)進行了薈萃分析,各亞組分析結果進一步證實了機械取栓的臨床價值[32]。
評價橋接治療效果的RCT,如THRACE的目的是比較單純靜脈治療和橋接治療的臨床預后,研究從法國26個中心入選414例大動脈閉塞所致中至重度卒中的患者。結果表明,靜脈溶栓聯合支架機械取栓患者的3個月良好預后(mRS評分0~2分)率顯著高于單獨單純靜脈溶栓治療,但兩種治療措施的24 h和3個月sICH發生率差異無統計學意義[14]。
以上研究的結果為血管內治療提供了高質量的證據,因此,2015年多國卒中急性期管理指南推薦對發病6 h內的急性前循環大血管閉塞性卒中患者進行血管內治療。進一步的急診血管內治療研究的關注點在拓展時間窗患者的取栓效果上。
DAWN研究是一項多中心、前瞻性、隨機化、開放標簽研究,其終點使用盲法評價[33]。該研究在美國、加拿大、歐洲、澳大利亞的26家中心開展,由于在進行預設的中期分析時,取栓組較對照組顯示出顯著優勢而提前終止,最終共有206例患者入組。與急性缺血性卒中取栓治療領域既往的重要RCT相比,DAWN研究除使用Trevo?而非Solitaire?裝置外,入組標準有兩大不同:①患者從最后看起來正常至隨機化時間為6~24 h;②篩選方案為臨床神經功能缺損癥狀嚴重程度與梗死體積不匹配,即“臨床-影像不匹配”(NIHSS評分與MRI DWI/CTP局部腦血流量顯示的梗死體積不匹配),定義為:≥80歲,NIHSS評分≥10分,梗死體積<21 mL;<80歲,NIHSS評分≥10分,梗死體積<31 mL;<80歲,NIHSS評分≥20分,梗死體積<51 mL。最終研究結果顯示,在有效性終點[90 d效用加權mRS評分和神經功能獨立(mRS評分≤2分)]方面,取栓組顯著優于對照組;安全性終點(24 h的sICH和90 d全因死亡)在兩組間沒有顯著差異[15]。
DEFUSE 3研究是DEFUSE系列研究中針對血管內治療的試驗,是一項多中心、隨機、開放標簽、盲法評價終點的臨床研究,旨在明確距最后正常時間6~16 h的大血管(頸內動脈/大腦中動脈M1段)閉塞患者能否從取栓治療中獲益[16]。患者入組標準包括:術前mRS評分≤2分,年齡18~90歲,腦梗死核心體積擴展至70 mL,發病到開始血管內治療時間為6~16 h,缺血區/梗死區體積比≥1.8,缺血區與梗死區體積錯配面積>15 mL。治療方面可以應用FDA批準的任何取栓裝置。研究結果顯示,機械取栓聯合藥物治療組的90 d mRS評分中位分值顯著優于單純藥物治療組,90 d良好預后(mRS評分0~2分)的患者比例也顯著優于藥物組,在24 h內90%以上再灌注率和24 h血管完全開通率方面,機械取栓聯合藥物治療組顯著優于單純藥物組。另外,兩組sICH發生率差異無統計學意義,機械取栓聯合藥物治療組的總體死亡率較取栓組稍低,但差異無統計學意義。DEFUSE 3的結果表明,對于發病6~16 h、缺血半暗帶陽性的患者,機械取栓聯合藥物治療相比單純藥物治療有更好的90 d神經功能預后和更高的血管再通率,但兩組24 h梗死體積無顯著差異[16]。
發病超過6 h卒中取栓治療的隨機研究匯總分析(analysis of pooled data from randomized studies of thrombectomy more than 6 hours after last known well,AURORA)選取了3項取栓支架治療的Ⅲ期臨床研究[DAWN、DEFUSE 3和缺血性卒中患者適合血管內治療的灌注影像選擇(perfusion imaging selection of ischemic stroke patients for endovascular therapy,POSITIVE)研究]的全部數據,以及含有超時間窗患者的ESCAPE和REVASCAT研究中發病超過6 h的患者數據。初步分析顯示,對于發病超過6 h的急性卒中患者,血管內治療仍然非常有效[34]。
綜上所述,應用血管內治療急性缺血性卒中有明確的證據支持。采用新一代取栓裝置的RCT中不同機械取栓裝置的血管成功開通率均較高。精準的患者篩選方案及高效的血管內治療技術是急性大血管閉塞患者從血管內治療中獲益的關鍵。
2 急性缺血性卒中血管內治療的影像評估
進行急性缺血性卒中血管內治療病例選擇時,除時間窗外,通過影像評估選擇適合的患者也是獲得良好預后的關鍵。合適的影像評估方案可為急性缺血性卒中血管內治療患者的術前篩選及術后評估提供指導。臨床研究之所以取得陽性結果,除了選用新一代取栓裝置外,還應用影像學技術對患者進行了嚴格篩選,排除出血性病變、識別血管閉塞部位以及通過直接或間接征象評估梗死核心灶、缺血半暗帶及側支循環情況,以此識別通過取栓治療可能獲得良好預后的患者[7]。
下面從影像學角度對大血管閉塞評估、梗死核心區域和缺血半暗帶判定,以及側支循環評價方面提出相應的建議,進而指導病例篩選。
2.1 大血管閉塞
快速精準地識別大血管病變患者,是順利開展動脈取栓治療的關鍵。對于院前急救而言,在沒有影像學檢查明確提示大血管閉塞的情況下,有必要通過臨床表現初步判定患者是否可能存在大血管病變,并決定患者是否應直接轉運到就近有取栓能力的綜合卒中中心。對于急診到院的患者,也有必要根據臨床表現來識別卒中和大血管閉塞的可能性,在頭顱CT排除顱內出血后,進一步的其他血管影像學評估可更好地指導治療決策[35]。
一項系統性綜述評價了診斷大血管閉塞預測工具的準確性[36]。在急診室,神經科醫師和急診醫師確定患者為缺血性卒中后,預測大血管閉塞最有效的工具是NIHSS評分。薈萃分析顯示,NIHSS評分≥10分判斷大血管閉塞可達到最佳敏感度(73%)和特異度(74%)平衡;提高敏感度時特異度會降低,NIHSS評分≥6分判斷大血管閉塞的敏感度為87%,特異度為52%。使用大血管預測評分可能會漏診部分大血管閉塞患者,較低的敏感度提示假陽性較為常見。
NCCT能夠通過血管改變征象(大腦中動脈高密度征)、腦組織形態學改變(腦腫脹:腦回增粗、腦溝變淺)或密度改變(局部腦實質低密度區:島帶征陽性、殼核低密度、灰-白質交界區變模糊)提示超急性期腦梗死。如需精準判斷是否存在大血管閉塞,需要進行血管影像學檢查,當前多項RCT均采用無創血管影像來確定大血管閉塞。由于血管內治療的患者可能存在血管迂曲或路徑無法到達顱內血管的情況,因此通過無創影像檢查了解血管解剖及顱外血管有無夾層、狹窄或閉塞,對血管內治療方案的選擇和明確患者是否適合進行血管內治療有重要意義。對于使用對比劑的急診無創影像檢查,觀察性研究提示,CTA檢查導致的對比劑腎病非常少見,尤其是患者沒有腎功能不全時,等待急診腎功能檢查結果可能導致取栓時間的延誤,因此沒有必要等待腎功能檢查結果[37]。在客觀條件無法實施無創血管影像評估時,建議通過NCCT排除顱內出血后,如根據患者癥狀考慮為大血管閉塞,可立即進行DSA檢查評估血管閉塞和側支循環代償情況,選擇適合的患者實施血管內治療。2021年發表的ANGIO-CAT單中心RCT對發病6 h內急性大血管閉塞患者是否能跳過急診NCCT+CTA±CTP直接將患者轉運至導管室行平板CT排除腦出血后直接行血管內治療進行了探索,研究結果提示,對于發病6 h內的急性大血管閉塞患者,應直接跳過傳統的成像方式直接轉運至導管室,這種模式能明顯改善患者的預后[38]。
2.2 梗死核心
梗死核心是缺血后發生不可逆性損傷的腦組織,DAWN和DEFUSE 3研究中使用的梗死核心定義為與正常腦組織相比,腦血流量下降至正常腦組織血流量30%以下的區域,在NCCT上顯示為低密度區。梗死核心的大小與患者的臨床預后密切相關,梗死核心越小,患者預后良好的可能性越大。有文獻報道,與急性缺血性卒中患者良好預后相關的預測指標是梗死核心體積,而不是缺血半暗帶。同時,評估梗死核心也可預測血管內治療出現并發癥的風險。因此,準確評價梗死核心有助于篩選出適合血管內治療的卒中患者。
評估梗死核心大小的影像學指標主要為ASPECTS評分,其次是梗死核心體積。依據NCCT評估的ASPECTS評分的可靠性存在一定爭議,且存在一定的時間依賴性,其對超早期缺血性病灶的檢出率較低,而基于CTA、CTP及多模式MRI的ASPECTS評分對缺血組織的敏感性較高。目前發表的8項陽性結果臨床試驗中,除了MR CLEAN和THRACE研究外,其余6項研究均對梗死核心有明確納入標準。SWIFT PRIME研究中部分患者使用MRI排除了梗死核心區≥50 mL的患者[12],EXTEND-IA研究應用CTP以<正常腦血流量的30%為臨界值,排除梗死核心區>70 mL的患者,通過影像學排除大面積梗死患者是這兩項試驗取得陽性結果的重要原因之一[11]。計算ASPECTS評分可通過NCCT、CTP或MRI DWI,評估梗死核心體積可通過CTP、MRI DWI或PWI序列等。有研究顯示,ASPECTS評分≥7分對應于梗死體積<70 mL,ASPECTS評分≤3分對應于梗死體積>100 mL。
對于發病超過6 h患者,DAWN和DEFUSE 3研究通過MRI DWI上的梗死區域或CTP上局部腦血流量降低30%以上來計算梗死體積,DAWN研究允許入組的最大梗死體積為51 mL,DEFUSE 3研究在符合錯配比基礎上,允許入組的最大梗死體積為70 mL,當無法進行灌注評估時,在明確大血管閉塞后,DWI序列上顯示梗死核心體積<25 mL也可作為適合取栓的標準[15-16]。
有研究指出,經過適當篩選,對梗死核心較大但合并較大可挽救組織的患者進行血管內治療能顯著減少最終梗死體積,有改善患者預后的傾向[39]。也有研究發現,對DWI-ASPECTS評分較低(≤5分)的患者進行取栓治療較單純藥物治療預后更佳,但需要進一步的前瞻性RCT來證實這個結論[40-42]。
2.3 缺血半暗帶
缺血半暗帶是腦梗死核心病灶周圍由于腦血流灌注不足而導致神經功能受損的腦組織,但其仍可維持正常的細胞電活動。急性大血管閉塞后腦組織的缺血區從外向內依次為①良性缺血區:可自行恢復功能的區域;②缺血半暗帶區:除非積極有效的治療,否則將進展為不可逆損傷的區域,是臨床治療及研究的焦點;③梗死核心區。梗死核心和缺血半暗帶體積對臨床預后有獨立的預測作用,在伴有大的半暗帶體積時,血管再通治療具有特別重要的作用[43-44]。
臨床研究中,低灌注體積定義為腦血流達峰時間(Tmax)>6 s的區域體積;梗死核心定義為與正常腦組織相比,腦血流量下降超過30%的區域;不匹配量為低灌注體積減去梗死核心體積;不匹配率為低灌注體積/梗死核心體積。EXTEND-IA、REVASCAT、SWIFT PRIME和DEFUSE 3等研究均采用缺血半暗帶的概念篩選入組患者。DEFUSE 3研究要求缺血區/梗死區體積比≥1.8,缺血區與梗死區錯配體積>15 mL,即可挽救的腦組織體積在15 mL以上。
因此,對于經篩選發病6 h以內、ASPECTS評分<6分、擬接受緊急再灌注治療的患者,或發病超過6 h、擬接受緊急再灌注治療的患者,建議完成CTP檢查以明確梗死核心區和缺血半暗帶體積。一站式CTA+CTP檢查方案可縮短多模式CT的檢查時間;對于無法完成CTP的卒中中心,可根據CTA源圖像進行梗死核心和缺血半暗帶的判斷,也可通過MRI DWI+MRA+PWI方案進行術前評估(表2)。
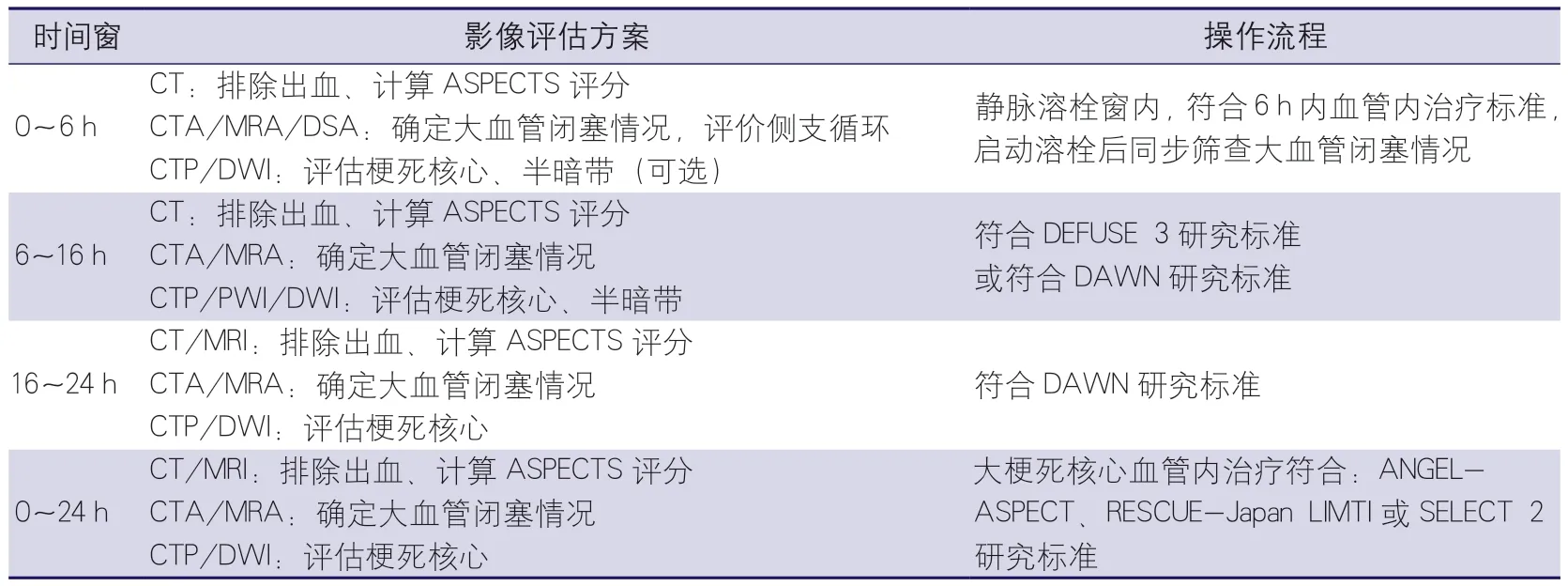
表2 不同時間窗患者篩選的影像方案推薦
2.4 側支循環
腦側支循環是指當大腦的供血動脈嚴重狹窄或閉塞時,血流通過其他血管(側支或新形成的血管吻合)到達缺血區,從而使缺血組織得到不同程度的灌注代償。既往多項研究證明了側支循環的重要性,MR CLEAN、IMS Ⅲ亞組分析顯示,側支循環良好與取栓預后密切相關[45-46]。ESCAPE研究采用多時相CTA的側支循環評估系統作為入組患者的影像篩選方案,排除側支循環較差的患者[10]。對擬行血管內治療的急性缺血性卒中患者,推薦完成代償相關血管的腦血管造影,評估基線側支循環狀態,可應用美國介入和治療神經放射學學會/美國介入放射學學會(American Society of Interventional and Therapeutic Neuroradiology/Society of Interventional Radiology,ASITN/SIR)側支分級系統,協助預測血管內治療的風險和獲益;也可在治療前對患者進行多時相CTA檢查評估側支循環的代償程度,以進行危險度分層。對于評估側支循環的分級量表,目前尚無統一的評估體系,各種評估量表的預測價值、信度和效度仍需進一步驗證。荷蘭血管內治療對比非血管內治療在CTA上存在腦側支循環且發病6~24 h的缺血卒中(endovascular treatment versus no endovascular treatment after 6–24 h in patients with ischaemic stroke and collateral flow on CT angiography,MR CLEAN-LATE)研究結果提示,單純基于CTA上存在的側支循環來篩選晚時間窗的急性前循環近端大血管閉塞患者安全且有效[47]。
血管內治療影像評估——指南推薦意見
①實施血管內治療前,推薦使用無創影像檢查明確有無顱內大血管閉塞(Ⅰ類推薦,A級證據)。
②在有條件的中心,適合機械取栓的患者進行顱內血管影像檢查的同時,可以考慮行顱外頸動脈、椎動脈的篩查,為制訂血管內治療計劃提供信息(Ⅱa類推薦,B級證據)。
③發病6 h內的前循環大血管閉塞患者,推薦使用CTA或MRA檢查明確有無大血管閉塞,可不進行灌注成像檢查;發病6~24 h的前循環大血管閉塞患者,推薦進行CTP、MRI DWI或PWI檢查,幫助篩選適合機械取栓的患者(Ⅰ類推薦,A級證據)。
④發病6~24 h的前循環大血管閉塞患者,在謹慎篩選后,可以考慮參考腦側支循環情況決定是否進行機械取栓治療(Ⅱa類推薦,B級證據)。
⑤在有條件的中心,對發病6 h內、考慮大血管急性閉塞患者,在謹慎評估風險獲益比后,可考慮選擇跨過急診多模式影像檢查,直接到導管室經平板CT掃描評估后進行機械取栓治療(Ⅱb類推薦,B級證據)。
3 急性缺血性卒中血管內治療的患者選擇
3.1 血管內治療的目標
機械取栓的目的是獲得血流再灌注而不是僅實現血管再通,實現再灌注是改善預后的關鍵。臨床常以mTICI 2b/3級作為評估有效再灌注的標準[48-49]。目前全部血管內治療試驗,無論支架取栓還是抽吸研究,均使用mTICI 2b/3級作為實現有效再灌注的評估標準[50]。使用球囊導管或中間導管也能夠提高血管內治療的血管再通比例[51-53]。提高血管內治療后血流達到mTICI 3級的患者比例是否更有效及如何實現是未來研究的方向。
3.2 麻醉方案
在血管內治療試驗中,鎮靜麻醉被廣泛使用(ESCAPE研究中為90.9%,SWIFT PRIME研究中為63%),其對患者預后沒有明確的有益或不良影響。MR CLEAN的事后分析提示,全身麻醉組患者90 d良好預后(mRS評分0~2分)率顯著低于鎮靜麻醉組患者[54]。THRACE研究中,67例全身麻醉患者中有51例達到TICI 2b/3級,69例鎮靜麻醉患者中有43例達到TICI 2b/3級,麻醉方案對預后沒有影響(P=0.059);90 d時,全身麻醉組67例患者有35例達到mRS評分0~2分,鎮靜麻醉組74例患者有36例達到mRS評分0~2分[14]。盡管較多回顧性研究提示全身麻醉患者的臨床預后更差,但目前相關的前瞻性RCT數據有限,且均未顯示出哪種麻醉方案對臨床主要終點有影響。中國一項多中心前瞻性研究——血管內治療急性缺血性卒中試驗(endovascular therapy for acute ischemic stroke trial,EAST)中的麻醉結果分析表明,前循環大血管閉塞患者取栓時全身麻醉與非全身麻醉對預后的影響無顯著差異。3項小型單中心RCT比較了全身麻醉和鎮靜麻醉的治療效果,均未發現兩種麻醉方案孰優孰劣[55-57]。
通常臨床實踐中,對伴有嚴重躁動、意識水平降低(GCS評分<8分)、呼吸道保護反射喪失、呼吸障礙的患者使用全身麻醉,對能配合取栓的患者使用局部麻醉或鎮靜更為適合[21]。麻醉方法本身可能并不影響患者預后,而是麻醉管理策略(藥物選擇、使用方法,麻醉持續時間和深度,術中循環、呼吸管理)可能影響預后,任何麻醉藥物的使用都需要專業人員去管理。根據患者及手術具體情況,個體化選擇麻醉方案更為合理。
3.3 橋接治療
橋接治療是指在靜脈溶栓基礎上進行動脈內介入治療,分為直接橋接治療和挽救性橋接治療。直接橋接治療是指靜脈溶栓后不觀察等待溶栓效果,直接進行取栓治療;挽救性橋接治療是指靜脈溶栓后觀察患者神經功能變化,無效后再考慮取栓治療。目前,對于靜脈溶栓時間窗內的患者,靜脈溶栓是首選的治療方案,在早期關于取栓的5項獲得陽性結果的RCT中,90%以上的患者在接受了靜脈溶栓基礎上進行機械取栓的橋接治療方案。
HERMES表明,機械取栓組患者90 d致殘率較低,致殘率隨著發病到開始動脈穿刺時間的延長而增加[32]。在通過血管內治療獲得再灌注的390例患者中,再灌注每延誤1 h,均會造成致殘率顯著增加和良好預后率顯著降低,但對死亡率無顯著影響[57]。這些數據不能直接表明在取栓前患者接受靜脈溶栓治療后是否應該觀察臨床反應。然而,90 d的致殘率與發病到開始穿刺的時間直接相關,任何導致取栓延誤的操作,包括靜脈溶栓后觀察臨床反應,都應該避免。
HERMES的亞組分析提示,橋接治療(1090例)和直接取栓(188例)對患者預后影響無差異(P=0.43),但直接取栓患者多數是因為有靜脈溶栓禁忌證[32]。SWIFT PRIME、Solitaire?裝置取栓對急性血管閉塞再通(Solitaire FR thrombectomy for acute revascularisation,STAR)研究及其他一些非RCT也提示直接取栓和橋接治療效果相似,機械取栓之前靜脈溶栓較單獨機械取栓并沒有提高臨床獲益[59-61]。有研究提示,橋接治療預后好,死亡率低,血管開通率高,取栓次數少,可縮短取栓時間且不增加sICH風險[62-65]。也有研究指出,橋接治療與直接取栓相比,良好功能預后及sICH發生率無差異,但橋接組無癥狀性顱內出血發生率及死亡率更高;頸內動脈閉塞亞組中橋接治療組死亡率更高[66]。目前已經完成了6項大型的多中心、前瞻性RCT,分別為中國三級醫院直接動脈取栓恢復大血管閉塞性缺血性卒中患者血流(direct intra-arterial thrombectomy in order to revascularize acute ischemic stroke patients with large vessel occlusion efficiently in Chinese tertiary hospitals,DIR ECT-MT)研究、急性缺血性卒中直接血管內治療與橋接治療的比較(direct endovascular treatment versus bridging therapy for patients with acute ischemic stroke,DEVT)研究、頸內動脈或大腦中動脈M1段閉塞所致急性缺血性卒中伴或不伴靜脈溶栓的血管內治療隨機研究(randomized study of endovascular therapy with versus without intravenous tissue plasminogen activator in acute stroke with ICA and M1 occlusion,SKIP)、顱內動脈近端閉塞所致卒中靜脈溶栓后橋接血管內治療與直接血管內治療(intravenous treatment followed by intra-arterial treatment versus direct intra-arterial treatment for acute ischaemic stroke caused by a proximal intracranial occlusion,MR CLEAN NO-IV)研究、急性缺血性卒中橋接溶栓與直接機械取栓的比較(bridging thrombolysis versus direct mechanical thrombectomy in acute ischemic stroke,SWIFT DIRECT)研究和卒中發作后4.5 h內直接血管內取栓與標準溶栓橋接血管內治療(direct endovascular clot retrieval versus standard bridging thrombolysis with endovascular clot retrieval within 4.5 hours of stroke onset,DIRECT SAFE)研究來比較直接取栓和標準橋接治療發病4.5 h內急性缺血性卒中的優劣性[67-72]。其中DIRCT-MT和DEVT研究均發現直接取栓不劣于標準橋接治療[67-68];而SKIP、MR CLEAN NO-IV、SWIFT DIRECT和DIRECT SAFE研究均未發現直接取栓不劣于或優于標準橋接治療[69-72]。值得注意的是,DIRECT SAFE研究的亞組分析中發現,相較于直接取栓,橋接治療更能使亞洲地區患者獲益[72]。隨后改善缺血性卒中再灌注策略聯盟(Improving Reperfusion Strategies in Ischemic Stroke Collaborators,IRIS)在2023年的國際卒中大會上公布了對上述6項RCT薈萃分析的初步結果,同樣也未發現在上述人群中,直接取栓治療不劣于橋接治療,目前IRIS薈萃分析的亞組分析正在進行,以尋找適合直接取栓或者橋接治療的亞組人群。
對于橋接治療的靜脈溶栓首選藥物,國內外學者也一直在進行探索。急性神經功能缺損患者擴展時間窗溶栓聯合動脈治療-替奈普酶(extending the time for thrombolysis in emergency neurological deficits-intraarterial using intravenous tenecteplase,EXTEND-IA TNK)研究納入發病4.5 h內大血管閉塞的急性缺血性卒中患者,發現在橋接治療前使用替奈普酶靜脈溶栓,取栓前的良好再灌注率顯著高于使用阿替普酶靜脈溶栓(22%vs.10%,P=0.03),且替奈普酶溶栓組的90 d中位mRS評分更優,兩組的sICH發生率差異無統計學意義。該研究提示,新型靜脈溶栓藥物替奈普酶提高了大血管閉塞取栓前血管開通的比例,可促進血流再灌注早期恢復,從而改善患者預后[73]。
3.4 時間窗
MR CLEAN中的陽性結果為時間依賴性,OR值從發病3.5 h的3.0(95%CI1.6~5.6)下降到6 h的1.5(95%CI1.1~2.2)[9]。當再灌注發生在6小時19分鐘后,治療效果不再有統計學意義。在IMS Ⅲ中,取栓治療同樣顯示出時間依賴性,恢復再灌注時間的延長與良好功能預后比例下降相關[74]。基于IMS Ⅲ的結果及相關文獻的匯總,建議的血管內治療比單純靜脈溶栓優越的時間窗為347 min內(5小時47分鐘)[75]。5項RCT的中位發病-穿刺時間均在6 h以內,提示早期治療的必要性,證實發病到治療時間窗在6 h內是合理的。HERMES的結果表明,發病到開始穿刺時間在7小時18分鐘內,取栓治療存在明顯的獲益[58]。DAWN和DEFUSE 3研究是證實發病6 h以上取栓獲益的RCT,這兩項研究將取栓獲益的時間窗擴展到24 h[15-16]。臨床選擇患者時需要符合這兩項研究的入組標準才能進行取栓。AURORA匯總分析的初步結果也為發病6~24 h患者取栓治療獲益提供了臨床證據[34]。經過適合的影像篩選,淡化了時間窗,也將卒中治療理念從“時間就是大腦(time is brain)”向“不匹配就是大腦(mismatch is brain)”轉變,但在急救流程中仍應盡量減少時間延誤,縮短發病到再通時間。MR CLEAN-LATE是一項多中心、開放標簽、終點盲法評價、隨機對照的Ⅲ期臨床研究,旨在評估血管內治療CTA上存在腦側支循環的晚時間窗(6~24 h)急性前循環近端大血管閉塞患者的有效性和安全性。該研究的入組標準包括①年齡≥18歲;②CTA或MRA證實急性前循環近端大血管閉塞(頸內動脈顱內段、大腦中動脈M1段和大腦中動脈M2段);③發病或最后看起來正常到血管內治療開始時間在6~24 h;④單時相CTA或多時相CTA動脈期評估患側大腦半球的大腦中動脈供血區存在側支循環(定義為對比健側大腦半球大腦中動脈供血區,1級:0<側支血管<50%,2級:50%≤側支血管<100%,3級:側支血管為100%);⑤基線NIHSS評分≥2分。排除標準為:①顱內出血;②基線mRS評分≥3分;③發病前6周內患有缺血性卒中并存在持續的神經功能缺損;④出血性疾病或有出血傾向;⑤低密度腦組織超過1/3大腦中動脈供血區;⑥參與除當前研究之外的其他內科或手術干預性研究(方案中列出的研究除外)。值得注意的是,該研究在納入100例側支循環1級的患者后,停止了對此類患者進行入組。研究最終入組502例患者,其中血管內治療組255例,非血管內治療組247例。血管內治療組較非血管內治療組的中位90 d mRS評分低[3(2~5)分vs.4(2~6)分],且90 d mRS評分趨于更好的臨床預后(共同OR1.67,95%CI1.20~2.32),兩組的90 d內全因死亡率差異無統計學意義(24%vs.30%,OR0.72,95%CI0.44~1.18),但血管內治療組較非血管內治療組的sICH發生率更高(7%vs.2%,OR4.59,95%CI1.49~14.10)[76]。MR CLEAN-LATE研究結果提示,血管內治療CTA上存在側支循環的晚時間窗急性前循環近端大血管閉塞患者是安全且有效的。距最后看起來正常超過24 h患者血管內取栓與內科治療功能和安全預后對比(association of endovascular thrombectomyvs.medical management with functional and safety outcomes in patients treated beyond 24 hours of last known well,SELECT-LATE)研究對來自美國、西班牙、澳大利亞和新西蘭17家卒中中心的301例發病超過24 h的頸內動脈顱內段、大腦中動脈M1段/M2段閉塞的患者進行回顧性分析,發現血管內治療比最佳內科治療能更明顯地改善發病超過24 h的前循環大血管閉塞患者的預后,但sICH的風險也明顯增高[47]。該研究為進一步開展針對上述患者血管內治療的RCT提供了堅實的基礎。值得注意的是,急性缺血性卒中患者超時間窗取栓治療的前瞻性、多中心RCT——大動脈閉塞超時間窗機械取栓治療試驗(large artery occlusion treated in extended time with mechanical thrombectomy trial,LATEMT)(NCT05326932)正在進行中,期待其為血管內治療發病超過24 h的急性缺血性卒中患者提供更高級別的循證醫學證據。
3.5 中等血管閉塞
中等血管閉塞通常指發生在大腦中動脈M2段/M3段、大腦前動脈A2段/A3段、大腦后動脈P2段/P3段的閉塞。不過目前對中等血管閉塞的定義仍有爭議,大腦中動脈M2段閉塞可能會影響功能區域導致嚴重的神經功能缺失,因此也有人認為功能性M2段閉塞也屬于大血管閉塞。HERMES研究協作組對5大研究薈萃分析發現,對大腦中動脈M2段閉塞的患者進行取栓治療效果有優于標準內科治療的趨勢,但校正后OR值未達到統計學意義(OR1.28,95%CI0.51~3.21)[32]。Solitaire支架血栓切除術的安全性和療效隨機試驗中患者數據的薈萃分析(safety and efficacy of Solitaire stent thrombectomy–individual patient data meta-analysis of randomized trials,SEER)協作組對SWIFT PRIME、ESCAPE、EXTEND-IA和REVASCAT這4項應用Solitaire?支架取栓的RCT進行了薈萃分析,以評價Solitaire支架取栓的安全性和療效,結果顯示,對大腦中動脈M2段閉塞患者進行機械取栓治療與標準內科治療相比,有改善臨床療效的趨勢,但差異未達到統計學意義[77]。SWIFT、STAR、DEFUSE 2研究和IMS Ⅲ的結果提示,對于大腦中動脈M2段閉塞的患者,實現再灌注與良好預后密切相關(mRS評分0~1分,OR2.2,95%CI1.0~4.7)[78]。因此,對于大腦中動脈M2段/M3段閉塞行取栓治療有潛在的獲益,但應綜合權衡血管功能、臨床癥狀、取栓操作難度,盡可能減少并發癥風險。
針對大腦后動脈閉塞患者,大腦后動脈閉塞缺血性卒中取栓治療(thrombectomy for primary distal posterior cerebral artery occlusion stroke,TOPMOST)研究探討了不同取栓技術的有效性及安全性,發現兩種技術的成功再通率及良好預后率都較高,sICH及死亡率相對較低,兩種技術的安全性和有效性沒有顯著差異[79]。發表在Stroke上的大腦后動脈閉塞血管內治療與藥物治療(endovascular versus medical management of posterior cerebral artery occlusion stroke,PLATO)研究發現,對于大腦后動脈閉塞的患者,盡管血管內治療組有更高的sICH和死亡率,但血管內治療組獲得良好結果的可能性更高[80]。目前,血管內治療聯合最佳藥物治療對比單獨最佳藥物治療中度血管閉塞性卒中[endovascular therapy plus best medical treatment(BMT)versus BMT alone for medium vessel occlusion stroke,DISTAL]、血管內治療改善中等血管閉塞預后(endovascular treatment to improve outcomes for medium vessel occlusions,ESCAPE-MeVO)研究等針對中等血管閉塞的血管內治療研究正在進行中,期待未來這些研究為中等血管閉塞卒中的診療提供更多的臨床證據。
3.6 基底動脈閉塞
對基底動脈閉塞患者進行血管內治療與單純靜脈溶栓相比的獲益性,目前尚缺少RCT證據證實[81]。一項薈萃分析收集了45項針對急性基底動脈閉塞再灌注(包括靜脈溶栓、動脈溶栓或血管內治療)的研究,共納入了2056例患者,結果提示,血管內治療減少死亡或依賴以及單純減少死亡的NNT分別為3和2.5[82]。多項單中心小樣本的回顧性研究顯示,基底動脈取栓治療的良好預后率為27.8%~50%[83-89]。瑞典Karolinska醫院的經驗表明,血管內治療基底動脈閉塞的良好預后率為57%(95%CI37%~75%),治療前沒有急性梗死征象時良好預后率為73%(95%CI50%~89%),死亡率為21%[90]。使用新一代取栓設備后,血管再通率超過75%,這與使用老一代設備的缺血性卒中機械取栓治療(mechanical embolus removal in cerebral ischemia,MERCI)和多重MERCI(multi-MERCI)研究報道的血管再通率一致,但獲益率更高[84,90-95]。
BASICS研究結果未顯示出血管內治療較靜脈溶栓優越,可能與其使用老一代取栓裝置有關[24]。急性缺血性卒中機械開通的國際多中心登記(international multicenter registry for mechanical recanalization procedures in acute stroke,ENDOSTROKE)研究評估基底動脈閉塞后血管內治療對臨床預后的影響,結果顯示血管內治療組90 d mRS評分0~2分的患者比例達34%,mRS評分0~3分的患者比例達42%[96]。
目前已完成4項大型多中心、前瞻性RCT,分別為基底動脈閉塞取栓與標準內科治療對比(acute basilar artery occlusion:endovascular interventions vs standard medical treatment,BEST)研究、BASICS、急性基底動脈閉塞血管內治療臨床(endovascular treatment for acute basilarartery occlusion,ATTENTION)研究和中國基底動脈閉塞血管內治療試驗(basilar artery occlusion Chinese endovascular trial,BAOCHE),但研究結果卻不相同[97-100]。其中,BEST研究(42%vs.32%)和BASICS(44.2%vs.37.7%)均未發現血管內治療發病8 h或6 h內的急性基底動脈閉塞患者90 d mRS評分0~3分的比例高于最佳內科治療。但需值得關注的是,BEST研究符合方案集和實際治療集中血管內治療組中90 d mRS評分比例明顯高于最佳內科治療[97-98]。ATTENTION研究(46%vs.23%)和BAOCHE(46%vs.24%)則分別發現在發病12 h內和6~24 h的急性基底動脈閉塞患者中,血管內治療后90 d mRS評分0~3分的比例明顯高于最佳內科治療[99-100]。
3.7 頸動脈狹窄串聯病變
HERMES薈萃分析納入1254例患者(122例串聯病變和1134例非串聯病變患者),對串聯病變患者進行取栓治療的效果同樣顯著優于單純藥物治療[32]。MR CLEAN中取栓組有30例(12.9%)頸動脈狹窄串聯病變患者在急性期進行了支架置入,DAWN研究納入的患者僅允許使用頸動脈球囊擴張輔助取栓裝置通過,不包括頸動脈支架置入,DEFUSE 3研究中允許頸動脈支架置入[9,15-16]。THRACE研究的196例患者中有24例串聯病變閉塞和172例非串聯病變閉塞,進行取栓治療相比單純rt-PA治療均有獲益[14]。目前,對頸動脈串聯病變急性期是否放置支架仍有爭議,主要權衡的是支架置入后出血和再閉塞風險[101]。有多項研究報道了對串聯病變進行血管內治療的技術成功性,但對串聯病變進行血管內治療的最佳策略仍有待探討[102-106]。另外,對狹窄較重、需進行支架置入維持血流的患者,干預操作的順序也有差異,先支架置入還是先行取栓尚無統一認識。臨床中具體操作方式和抗栓策略應結合具體病變、手術材料及操作經驗進行個體化選擇。
3.8 顱內動脈閉塞合并原位狹窄
顱內大血管閉塞所致缺血性卒中患者中合并基礎狹窄的比例為17%~60%,其中最高比例來自中國的一項研究結果,這也印證了顱內動脈粥樣硬化性狹窄(intracranial atherosclerotic stenosis,ICAS)在亞裔人群中更為常見[107-109]。合并ICAS患者的手術方式選擇尚不明確,由于單純支架取栓困難大、開通率低,臨床常會選擇血管成形術或支架置入術作為補救措施。EAST中合并ICAS的比例為34%,有21.4%的取栓患者需要進行補救性球囊擴張或支架成形治療,當取栓后原位狹窄>70%或狹窄影響遠端血流或導致反復再閉塞時,通過補救性球囊擴張或支架成形術治療能夠獲得較為滿意的預后[110]。既往一項登記研究在取栓后高度懷疑ICAS病因及取栓后反復閉塞的患者中探討補救性支架置入的有效性和安全性,結果顯示補救性支架置入可使64.6%取栓開通失敗的患者重新獲得再通,并顯著改善患者預后[111]。
3.9 前循環大梗死核心患者的血管內治療
前循環大梗死核心是指基線梗死核心體積>70 mL或ASPECTS評分<6分。大梗死核心一直以來都是急診血管內治療的禁忌證,但在臨床實踐中,發現該類患者經血管內治療后仍有獲得90 d良好預后的可能。目前已經完成了3項對比血管內治療與最佳內科治療前循環大梗死核心患者療效的大型多中心RCT,結果均發表在NEJM上[112-114]。日本超急性大梗死核心腦梗死血管內治療試驗(the recovery by endovascular salvage for cerebral ultraacute embolism–Japan large ischemic core trial,RESCUE-Japan LIMIT)納入了發病24 h內(6~24 h需符合MRI FLAIR序列無信號改變)基于MRI(175例)或CT(28例)判讀ASPECTS評分3~5分的急性頸內動脈顱內段、大腦中動脈M1段/M2段閉塞的患者。最終發現血管內治療組的90 d mRS評分0~3分的比例顯著高于最佳內科治療組(31.0%vs.12.7%)[112]。大梗死核心急性前循環大血管閉塞患者的血管內治療(study of endovascular therapy in acute anterior circulation large vessel occlusive patients with a large infarct core,ANGELASPECT)納入了發病24 h內的基于CT判讀的ASPECTS評分3~5分或ASPECTS評分0~2分合并梗死核心體積70~100 mL或發病6~24 h的ASPECTS評分>5分合并梗死核心體積70~100 mL的頸內動脈顱內段、大腦中動脈M1段/M2段閉塞的患者,研究結果發現,血管內治療組的90 d mRS評分顯著優于最佳內科治療組(廣義OR1.37,95%CI1.11~1.69)[113]。SELECT 2研究納入發病24 h內基于CT判讀的ASPECTS評分3~5分或梗死核心體積>50 mL的急性頸內動脈顱內段、大腦中動脈M1段或M2段閉塞的患者,最終發現血管內治療組的90 d mRS評分顯著優于最佳內科治療組(廣義OR1.51,95%CI1.20~1.89)[114]。上述研究提示了對大梗死核心患者取栓治療的獲益性。還有其他針對大梗死核心血管內治療的RCT正在進行,結果即將陸續發布,對這些針對不同治療方案、不同人群的研究進行薈萃分析將對大梗死核心患者的血管內治療提供最高的循證依據。
血管內治療患者選擇——指南推薦意見
①發病24 h內的急性前、后循環大血管閉塞患者,經過臨床及影像篩選后,當符合現有循證依據時,均推薦血管內取栓治療(Ⅰ類推薦,A級證據)。
②發病6 h內的前循環大血管閉塞患者,符合以下標準時,建議血管內取栓治療:卒中前mRS評分0~1分;缺血性卒中由頸內動脈或大腦中動脈M1段閉塞引起;NIHSS評分≥6分;ASPECTS評分≥6分(Ⅰ類推薦,A級證據)。
③有急診血管內治療指征的患者應盡快實施治療,當符合靜脈阿替普酶溶栓標準時,建議接受靜脈溶栓治療,但不應等待靜脈溶栓效果,應同時橋接血管內治療(Ⅰ類推薦,A級證據)。
④發病6 h內適合血管內治療的前循環大血管閉塞患者,在無靜脈溶栓禁忌時,可以考慮選擇替奈普酶靜脈溶栓(靜脈團注0.25 mg/kg,最高25 mg),而非阿替普酶,但仍需進一步的隨機試驗證據證實(Ⅱb類推薦,B級證據)。
⑤距患者最后看起來正常時間在6~16 h的前循環大血管閉塞患者,當符合DAWN或DEFUSE 3研究入組標準時,推薦血管內治療(Ⅰ類推薦,A級證據)。
⑥距患者最后看起來正常時間在16~24 h的前循環大血管閉塞患者,當符合DAWN研究入組標準時,推薦血管內治療(Ⅱa類推薦,B級證據)。
⑦發病0~12 h內的急性基底動脈閉塞患者,當符合ATTENTION或BAOCHE研究入組標準時,推薦血管內治療(Ⅰ類推薦,A級證據)。
⑧發病12~24 h內的急性基底動脈閉塞患者,當符合BAOCHE入組標準時,推薦血管內治療(Ⅱa類推薦,B級證據)。
⑨對于發病24 h內,伴有大梗死核心的急性前循環大血管閉塞患者,當符合ANGELASPECT,RESCUE-Japan LIMIT或SELECT 2研究的入組標準時,推薦血管內治療(Ⅰ類推薦,A級證據)。
⑩在急診血管內治療過程中,經篩選的串聯病變(顱外和顱內血管同時急性閉塞)患者,可以考慮進行血管內治療(Ⅱa類推薦,B級證據)。
?急性中等血管閉塞患者,急診血管內治療的獲益尚不明確,經過篩選及評估風險獲益比后,可慎重的選擇急診血管內治療,但仍需進一步的隨機試驗證據證實(Ⅱb類推薦,B級證據)。
?卒中前mRS評分>1分,ASPECTS評分<3分或NIHSS評分<6分的頸內動脈或大腦中動脈M1段閉塞的患者,在謹慎評估風險獲益比后,可以考慮在發病6 h內(至股動脈穿刺時間)進行血管內治療,需要進一步隨機試驗證據證實(Ⅱb類推薦,B級證據)。
?急性缺血性卒中患者考慮血管內治療時,推薦根據患者危險因素、操作技術特點和其他臨床特征個體化選擇麻醉方案,盡可能避免血管內治療延誤(Ⅱa類推薦,B級證據)。
?發病24 h以上的大血管閉塞患者,血管內治療的獲益性尚不明確,應結合中心實際情況,在謹慎篩選的情況下,考慮是否進行急診血管內治療(Ⅱb類推薦,B級證據)。
4 急性缺血性卒中血管內治療術中操作及圍手術期管理
目前發表的8項重要陽性結果RCT(MR CLEAN、ESCAPE、EXTEND-IA、SWIFT PRIME、REVASCAT、THRACE、DAWN、DEFUSE 3)均經過嚴格的入組和排除標準篩選患者,但總體能達到90 d mRS評分0~2分的患者比例僅為47.5%,且死亡率為14.9%[9-16]。因此,血管內治療在符合嚴格篩選標準的情況下,其有效性仍不容樂觀,但與單純靜脈溶栓相比,血管內治療對大血管閉塞的治療效果明顯,在經過嚴格影像篩選的人群中能提高20%以上的良好預后率。為了提高血管內治療急性大動脈閉塞患者的良好預后率,國內外學者對血管內治療術前、術中用藥和術后血壓管理進行了探索研究,其中荷蘭急性缺血性卒中血管內治療圍手術期藥物治療的多中心隨機臨床試驗:肝素、抗血小板藥物,兩者都用或不用(multicenter randomized clinical trial of endovascular treatment for acute ischemic stroke in the Netherlands: the effect of periprocedural medication:heparin,antiplatelet agents,both or neither,MR CLEAN-MED)的結果率先在Lancet上發表。該試驗旨在評估對發病6 h內的大動脈閉塞患者動脈穿刺開始時靜脈給予阿司匹林和普通肝素能否改善預后,但研究結果最終顯示,無論是靜脈阿司匹林治療(90 d mRS評分 3分vs.2分)還是靜脈肝素治療(90 d mRS評分 3分vs.2分)均未改善患者的預后,反而能增加sICH的風險[115]。隨后評估血管內治療前靜脈使用替羅非班能否進一步改善急性前循環大動脈閉塞患者臨床結局的替羅非班聯合血管再通治療急性缺血性卒中(revascularization pretreated with tirofiban for acute ischemic stroke,RESCUE BT)研究在JAMA上發表了其研究結果。該研究發現,術前靜脈給予替羅非班未能改善患者的預后(mRS評分3分vs.3分,OR1.09,95%CI0.87~1.37,P=0.46),但也不會增加顱內出血的風險(9.7%vs.6.4%,P=0.07),不過亞組分析顯示,術前靜脈替羅非班能改善大動脈粥樣硬化型卒中患者的殘疾嚴重程度[116]。急性缺血性卒中血管內血栓切除術后強化血壓控制(intensive blood pressure control after endovascular thrombectomy for acute ischaemic stroke,ENCHANTED2/MT)研究對血管內治療后血壓管理(術后1~72 h)進行了探索,研究者發現,相較于中等強度降壓組(收縮壓目標140~180 mmHg,1 mmHg=0.133 kPa),強化降壓組(收縮壓目標<120 mmHg)的預后更差(OR1.37,95%CI1.07~1.76,P=0.01),且早期神經功能惡化的風險明顯增高,兩種降壓策略組之間腦出血、死亡率差異無統計學意義[117]。
綜上所述,在對卒中患者進行血管內治療前要明確治療的適應證和禁忌證;在不同時間窗內的治療要根據相應研究的入組和排除標準,嚴格篩選適合的患者,以減少無效再通,最大程度地使患者獲益。
4.1 術前準備與術中操作
眾所周知,快速實現靶血管再通能明顯改善急性大動脈閉塞患者的預后。機械取栓技術可能會影響手術時間進而影響預后。目前機械取栓技術主要有支架取栓、直接抽吸與支架取栓聯合直接抽吸治療。抽吸取栓與可回收支架取栓對比作為大血管閉塞一線治療方法(aspiration thrombectomy versus stent retriever thrombectomy as firstline approach for large vessel occlusion,COMPASS)研究評估了治療前循環大動脈閉塞首選直接抽吸取栓是否非劣于首選支架取栓,結果發現首選直接抽吸取栓在90 d mRS評分達到0~2分方面非劣于首選支架取栓治療,這表明直接抽吸取栓可替代支架取栓成為前循環大動脈閉塞的一線血管內治療技術[118]。接觸式抽吸與可回收支架對成功血管再通(contact aspirationvs.stent retriever for successful revascularization,ASTER)研究是另一項評估首選支架取栓對比首選直接抽吸取栓治療前循環大動脈閉塞的研究,同樣發現首選直接抽吸取栓與首選支架取栓治療對患者的結局影響相似,也提示直接抽吸取栓能代替支架取栓成為前循環大動脈閉塞患者的一線血管內治療技術[50]。隨后ASTER 2研究繼續對首選支架取栓聯合抽吸取栓治療前循環大動脈閉塞患者的療效是否優于單純支架取栓,最終該研究發現,首選支架聯合抽吸取栓相較于首選支架取栓未能顯著提高上述患者術畢達到擴展TICI(extended TICI,eTICI)分級2c/3級的比例[119]。上述研究都是在前循環大動脈閉塞患者中實施的,對于急性基底動脈閉塞患者,尚未明確取栓技術的優劣。目前有兩項RCT正在對此進行探索,分別是對比抽吸取栓與單純支架取栓治療基底動脈閉塞急性卒中患者療效(acontact aspiration versus stent retriever for recanalisation of acute stroke patients with basilar artery occlusion,PC-ASTER)研究(NCT05320263)和首選抽吸取栓與支架取栓治療急性基底動脈閉塞(a comparison of contact aspiration versus stent retriever for acute basilar artery occlusion,ANGEL-COAST)研究(NCT05615038),這兩項研究的目的都是比較首選支架取栓與首選直接抽吸取栓治療急性基底動脈閉塞患者的療效,期待這兩項研究為后循環卒中患者的血管內治療策略提供更詳實的證據。機械取栓治療急性卒中血栓栓塞藥物優化(chemical optimization of cerebral embolectomy in patients with acute stroke treated with mechanical thrombectomy,CHOICE)研究對血管內治療成功再通后輔助動脈溶栓(rt-PA)能否改善患者的預后進行了探索,結果發現,動脈rt-PA溶栓相較于安慰劑能明顯提高達到90 d mRS評分0~1分患者的比例(59.0%vs.40.4%,P=0.047),同時不增加sICH的風險,且降低90 d全因死亡率。但CHOICE研究因為新型冠狀病毒感染疫情所致入組緩慢和藥物供應問題而提前終止,仍需大型RCT來驗證該研究的結果。
結合患者發病時間窗及影像評估結果,在排除血管內治療禁忌證后,可參考圖1操作流程實施取栓治療。
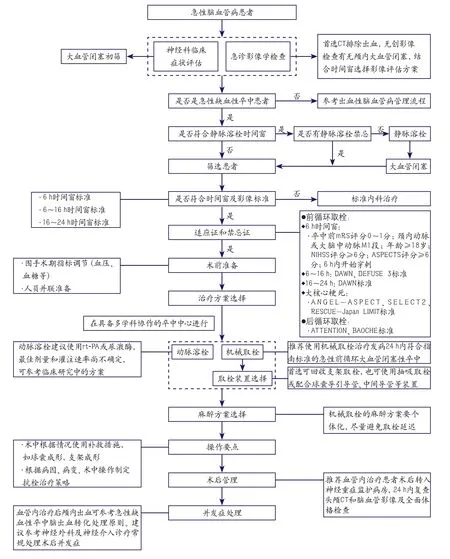
圖1 急性缺血性卒中血管內治療篩選及救治流程
血管內治療術前準備、術中操作、藥物使用及術后評估可參考下列方案(該方案僅供參考,請根據中心具體條件及經驗實施)。
①患者能夠配合時選擇局部麻醉以節省時間,如需要可使用清醒鎮靜。如估計患者使用清醒鎮靜在術中配合較差或由于患者的疾病情況使用清醒鎮靜劑高危或氣道情況高危,應使用全身麻醉。術前控制血壓在180/105 mmHg以下。術中肝素的使用劑量尚有爭論,術中可以使用肝素鹽水,但通常不肝素化,除非存在高凝狀態或預期手術操作時間較長。
②股動脈穿刺后快速行顱腦DSA檢查(建議5~10 min完成病變血管及能提供代償的血管的造影),評估病變閉塞情況、側支循環代償及操作路徑。使用球囊導引導管、6F/8F普通導引導管或90 cm長鞘管通過股動脈上行至患側動脈。使用0.014 in(1 in=2.54 cm)微導絲配合支架微導管穿過血栓到達閉塞遠端位置。用少量對比劑超選擇造影確認微導管的位置。根據閉塞血管管徑及中心經驗,推薦:管徑>3 mm選擇6 mm支架;管徑<3 mm選擇4 mm支架,也可先用4 mm支架,無效時再用6 mm支架。用生理鹽水沖洗微導管內對比劑后,將支架裝置通過微導管送入。
③釋放支架后造影評估支架位置及張開程度。
④支架到位后放置5 min,以使支架在血栓內完全張開。將充分張開的支架裝置與微導管一起輕輕拉出體外,期間導引導管持續負壓抽吸控制血流。支架張開錨定血栓后,也可在拉栓前去掉微導管,使用“裸導絲技術”提高近端抽吸效果。如聯合使用抽吸導管或中間導管時建議進行雙重抽吸,通過近端導引導管抽吸或球囊導引導管控制血流,遠端抽吸導管或中間導管抽吸提高支架取栓效果。
⑤血管再通定義為所有可治療血管血流達到eTICI分級≥2b50級,再通時間定義為首次血流通暢時間。
⑥病因考慮為心源性栓塞時,術后可僅用單一抗血小板藥物治療,不用雙聯抗血小板治療;考慮為大動脈粥樣硬化形成時,建議術后24 h排除出血轉化后給予雙聯抗血小板治療。
⑦如果在支架取栓后發現閉塞部位有高度狹窄(>70%),有引起閉塞的風險,可采取以下治療計劃:重復不同角度血管造影,確認該狹窄不是血管痙攣或動脈夾層造成。使用Dyna-CT排除出血,準備進行顱內粥樣硬化病變的顱內血管成形術或支架成形術,以改善遠端血流,降低再次閉塞風險。40%~50%的殘余狹窄是可接受的。
⑧考慮動脈溶栓的患者,單純動脈溶栓建議選擇rt-PA或尿激酶,目前最佳劑量和灌注速率尚不確定。推薦rt-PA 1 mg/min,總劑量不超過40 mg,或尿激酶1~3萬IU/min,總劑量不超過100萬IU。靜脈溶栓后的患者,動脈溶栓時rt-PA劑量不超過30 mg或尿激酶劑量不超過40萬IU。造影顯示血管再通或對比劑外滲時,應立即停止溶栓。
⑨明確串聯病變或原位狹窄病變,需要進行血管成形術時,可術中使用糖蛋白Ⅱb/Ⅲa受體拮抗劑(替羅非班或依替巴肽),如使用替羅非班,可首先通過靜脈或聯合導管內給予負荷劑量(每公斤體重0.4 μg/min)持續30 min(總劑量不超過1 mg),后靜脈泵入(每公斤體重0.1 μg/min)維持24 h。如使用依替巴肽,可首先通過靜脈或聯合導管內推注135~180 μg/kg,繼之持續靜脈輸注每公斤體重0.5~2.0 μg/min,維持18~24 h。術后根據CT復查結果,在停止糖蛋白Ⅱb/Ⅲa受體拮抗劑治療前4 h給予重疊雙聯抗血小板治療。術后24 h應進行MRA或CTA檢查評估靶血管的開通程度。
⑩建議術后即刻使用DSA機器行CT檢查,并復查頭顱NCCT。術后腹股溝血管穿刺位置常規止血包扎或縫合。
?術后患者建議收入神經重癥監護病房密切觀察,給予標準內科治療,進行至少24 h心電、血壓監護,24 h內復查頭顱CT和腦血管影像檢查(TCD、MRA、CTA或DSA),同時進行神經系統全面體格檢查(NIHSS)。
4.2 圍手術期并發癥及處理
4.2.1 出血轉化 術后出血轉化是急性缺血性卒中溶栓或血管內治療的主要并發癥之一。既往陽性結果研究中取栓組的sICH發生率為1.9%~7.0%。術后出血轉化應與對比劑滯留相鑒別,對比劑滯留多無明顯占位效應,由于血腦屏障破壞導致,多位于術前梗死區域。雙能CT或MRI SWI序列可以幫助鑒別,較為可靠的方式為取栓術后19~24 h復查CT影像,觀察高密度區域變化,如對比劑可見顯著吸收。術后出血轉化的原因可能與血管壁損傷、再灌注損傷、溶栓藥物使用以及聯合抗血小板、抗凝治療有關。一般認為超時間窗、術前血壓偏高(收縮壓>180 mmHg,舒張壓>100 mmHg)、頭顱CT已顯示低密度改變的卒中患者接受溶栓或血管內治療易發生出血轉化并發癥。術后出血轉化的處理以外科治療和對癥處理為主,目的是控制顱內壓、維持生命體征。可參考急性缺血性卒中腦出血轉化處理原則。
4.2.2 血管穿孔 血管穿孔多由導絲頭端穿透動脈壁所致。導絲頭端走行太遠,頭端位置不合適,路徑迂曲后撤球囊、支架輸送系統時導絲“前竄”穿破遠端血管。如果路徑不是非常迂曲,只要提供足夠支撐力即可,導絲頭端不需走行太遠,可把導絲頭端塑成“J”型,弓背前行減少出血風險。需要血管成形時,導絲頭端應避免置于基底動脈尖、大腦中動脈分叉處等易于穿出的部位,盡量置于一段較為平直的血管內;交換動作時一定注意觀察導絲頭端位置保持不動。如造影發現明確的出血點,可采用減少血管灌注、中和肝素、急診用彈簧圈或Onyx膠栓塞等處理措施。
4.2.3 血管破裂、穿支撕裂 閉塞血管管徑較小、成角明顯、支架取栓時如牽拉力量過大或反復取栓操作易造成血管損傷或破裂出血;合并狹窄時,球囊、支架選擇過大、快速擴張都易導致血管破裂;嚴重鈣化病變、反復球囊擴張也可致血管破裂;路徑迂曲,導絲、球囊、支架送入時導致血管移位過大,穿支撕裂出血;成角病變,球囊擴張、支架釋放也可致穿支撕裂出血;導絲進入穿支引起穿支痙攣,以及暴力牽拉也會拉斷穿支引起出血。治療時選擇合適的術式,術中需要熟練、精細、規范的操作。預擴球囊及球囊擴張支架應稍小于靶血管直徑,壓力泵緩慢加壓,推薦亞滿意擴張。轉動扭控子時導絲頭端擺動不好,回撤時有阻力,透視下導絲位置遠離路圖,提示導絲進入穿支,此時不可暴力牽拉導絲,否則可能拉斷穿支。一旦血管破裂可立即充盈球囊進行封堵止血,必要時可考慮彈簧圈閉塞,也可選擇開顱血管修補術或動脈夾閉術。
4.2.4 新發部位栓塞 取栓過程中栓子移位、碎裂,可能造成閉塞血管的鄰近分支或次級分支血管栓塞。對于大腦中動脈M1段遠端栓塞,如同側大腦前動脈存在,可使用中間導管跨越A1段開口進行保護,在回拉血栓時能降低栓子脫落栓塞的風險。如果發生栓塞,對可能導致嚴重功能缺損的主干血管應積極干預,首選機械取栓方式。
4.2.5 血管再閉塞 血管開通后再閉塞是急性缺血性卒中血管內治療常見的并發癥,再閉塞與臨床癥狀惡化相關,早期再閉塞預示遠期預后不良,多見于動脈粥樣硬化性中重度血管狹窄伴發原位閉塞的患者。機械取栓術后由于血管內膜損傷導致血小板聚集增多,脂質核心暴露導致血小板激活聚集、原狹窄并未解除導致血流速度減慢,栓子清除能力下降,這些情況均可導致血管發生再閉塞。對于血管成形或支架置入治療的患者,抗血小板治療不充分也可導致支架內血栓形成而致閉塞。溶栓聯合抗血小板治療可能會減少再閉塞的發生,但同時也可能增加出血風險。術中應用血小板糖蛋白Ⅱb/Ⅲa受體拮抗劑可減少再閉塞發生和治療再閉塞,目前研究顯示并不增加出血風險,但仍需根據病變情況謹慎使用。
4.2.6 高灌注綜合征 高灌注綜合征是指閉塞腦動脈再通后,缺血腦組織重新獲得血液灌注,同側腦血流量顯著增加,從而導致腦水腫甚至顱內出血發生。高灌注綜合征患者需要收住神經重癥監護病房進行密切監護,給予適當鎮靜、有效控制血壓、適當脫水治療及其他相關并發癥的預防,對合并顱內血腫伴有占位征象者,必要時需要神經外科實施去骨瓣減壓等處理。建議根據患者情況酌情處理。
4.2.7 血管痙攣 血管痙攣多是由導管、導絲等材料的機械刺激所致。血管痙攣可引起遠端低血流狀態,導致缺血事件發生。預防血管痙攣的常規措施是術前尼莫地平泵入,術中需注意導引導管位置不要過高,路徑迂曲可配合中間導管,一般頸內動脈顱內段及大腦中動脈M1段治療時,導引導管置于頸內動脈C2段即可;后循環治療時,導引導管置于椎動脈V2段即可。如果出現導引導管處血管痙攣,需將導管回撤造影觀察,盡量在較低位置完成手術。一般回撤導管、導絲,停止刺激后痙攣可迅速緩解。如出現不可恢復的血管痙攣,需應用球囊成形術或動脈注射鈣離子通道阻滯劑。
4.2.8 動脈夾層 取栓過程中,如果血管局部存在重度狹窄,導管導絲通過時可能進入血管內膜下導致夾層發生。術中反復取栓操作,血管成角或支架選擇過大,均易對血管內膜造成損傷,也可能引起血管夾層。術中需注意仔細辨別血管真腔,小心操作減少夾層形成風險。局部狹窄的單純球囊擴張更容易發生動脈夾層,發生率可達20%。預防措施應注意選擇稍小的球囊,緩慢、輕柔地充盈和排空。一旦發生動脈夾層應繼續進行支架置入術,術后規范抗凝治療。
4.2.9 其他并發癥 應激性潰瘍、心血管并發癥、穿刺部位并發癥、對比劑過敏、對比劑腎病等參照一般血管內治療并發癥處理方案。
手術操作及圍手術期管理推薦——指南推薦意見
①縮短發病到再灌注時間與臨床預后密切相關,推薦在治療時間窗內盡早開通血管,以早期恢復血流再灌注(eTICI分級2b50~3級)(Ⅰ類推薦,B級證據)。
②在急診血管內治療過程中,建議達到eTICI分級2b50~3級的血流再灌注,以提高臨床良好預后率(Ⅰ類推薦,A級證據)。
③對于適合機械取栓的患者,經過仔細篩選后,首選抽吸取栓不劣于首選支架取栓(Ⅰ類推薦,B級證據)。
④在血管內治療過程中,推薦結合患者情況慎重篩選下應用球囊導引導管或中間導管等材料以提高血管開通率(Ⅱa類推薦,C級證據)。
⑤急診血管內治療后,再通血管存在顯著狹窄時,建議密切觀察,如狹窄>70%或影響遠端血流(eTICI分級<2b50級)或導致再閉塞時,可以考慮血管成形術[球囊擴張和(或)支架置入](Ⅱb類推薦,B級證據)。
⑥急診血管內治療時可以考慮應用血管成形、支架置入等補救措施,以使再灌注血流達到eTICI分級2b50~3級(Ⅱb類推薦,B級證據)。
⑦急診血管內治療時,在靜脈溶栓基礎上,謹慎評估風險獲益比后,可以考慮對部分適合患者進行動脈溶栓,當患者不適合靜脈溶栓或靜脈溶栓無效且無法實施血管內治療時,經過嚴格篩選后,可慎重選擇動脈溶栓治療(Ⅱa類推薦,B級證據)。
⑧急診血管內治療成功開通血管后(eTICI分級2b50~3級),對部分適合的患者,在評估風險獲益比后,可考慮慎重選擇動脈內阿替普酶溶栓治療(0.225 mg/kg),但仍需隨機對照試驗進一步證實(Ⅱb類推薦,B級證據)。
⑨血管內治療血管恢復再灌注后,在謹慎評估風險獲益比后,可以考慮將收縮壓控制在140~180 mmHg,避免強化降壓至120 mmHg以下(Ⅱb類推薦,B級證據)。
⑩急診血管內治療前給予靜脈血小板糖蛋白Ⅱb/Ⅲa受體拮抗劑獲益性仍不明確,在考慮病因為大動脈粥樣硬化型前循環急性大血管閉塞患者中,經謹慎篩選后,術前靜脈使用替羅非班可能是安全的(Ⅱb類推薦,B級證據)。
?急診血管內治療術中進行了球囊擴張或支架成形術的患者,經謹慎篩選后,在術中給予血小板糖蛋白Ⅱb/Ⅲa受體拮抗劑可能是安全的(Ⅱb類推薦,B級證據)。
?急診血管內治療患者,在術中給予靜脈注射肝素或阿司匹林可能會增加風險,不建議在術中無選擇地給藥,對少數特殊患者,可在謹慎評估風險獲益比后慎重選擇(Ⅲ類推薦,B級證據)。
?對于心房顫動導致的急性缺血性卒中,急診血管內治療后,經謹慎評估,可以考慮在發病后早期啟動抗凝治療(Ⅱa類推薦,B級證據)。
?急診血管內治療開通血管后,不推薦擴容、擴血管治療(Ⅲ類推薦,B級證據),血管內治療后腦灌注不足者,可以考慮在密切監測下行擴容治療(Ⅱb類推薦,B級證據)。
?血糖高于10 mmol/L時可以考慮給予胰島素治療,血糖低于3.3 mmol/L時可以考慮給予10%~20%葡萄糖口服或注射治療(Ⅱb類推薦,C級證據)。
?血脂異常(過高或過低)均與不良預后相關,急性缺血性卒中后應積極評估血脂以指導降脂治療及二級預防治療(Ⅱa類推薦,B級證據)。
執筆者:
霍曉川、高峰
指南討論組專家名單(按姓氏拼音排列):
David Wang 美國伊利諾伊州立大學Peoria醫學中心
曹 毅 昆明醫科大學第二附屬醫院
陳康寧 第三軍醫大學第一附屬醫院
陳文伙 福建省漳州市醫院
董 強 復旦大學附屬華山醫院
高 峰 首都醫科大學附屬北京天壇醫院
高連波 中國醫科大學附屬第四醫院
高小平 湖南省人民醫院
管 生 鄭州大學第一附屬醫院
韓 巨 山東大學附屬千佛山醫院
韓紅星 山東臨沂市人民醫院
韓建峰 西安交通大學第一醫院
何 俐 四川大學華西醫院
胡 波 華中科技大學同濟醫學院附屬同濟醫院
胡 偉 中國科學技術大學附屬第一醫院
霍曉川 首都醫科大學附屬北京安貞醫院
吉訓明 首都醫科大學
姜長春 包頭市中心醫院
焦力群 首都醫科大學宣武醫院
李天曉 河南省人民醫院
李曉青 首都醫科大學附屬北京天壇醫院
劉建民 海軍軍醫大學第一附屬醫院
劉麗萍 首都醫科大學附屬北京天壇醫院
劉新峰 中部戰區總醫院
劉亞杰 南方醫科大學深圳醫院
陸正齊 中山大學附屬第三醫院
馬高亭 首都醫科大學宣武醫院
繆中榮 首都醫科大學附屬北京天壇醫院
南光賢 吉林大學中日聯誼醫院
彭小祥 湖北省第三人民醫院
彭 亞 常州市第一人民醫院
秦 超 廣西醫科大學附屬第一醫院
史懷璋 哈爾濱醫科大學附屬第一醫院
帥 杰 陸軍軍醫大學新橋醫院
汪銀洲 福建省立醫院
王 君 解放軍總醫院第一醫學中心
王守春 吉林大學第一醫院
王文志 北京市神經外科研究所
王伊龍 首都醫科大學附屬北京天壇醫院
王擁軍 首都醫科大學附屬北京天壇醫院
魏 銘 天津環湖醫院
溫昌明 河南省南陽市中心醫院
吳 偉 山東大學齊魯醫院
徐 運 南京鼓樓醫院
徐安定 暨南大學附屬第一醫院
許予明 鄭州大學附屬第一醫院
楊 華 貴州醫科大學附屬醫院
楊 弋 吉林大學第一醫院
袁光雄 湘潭市中心醫院
曾進勝 中山大學附屬第一醫院
張 帆 海南省人民醫院
張 猛 第三軍醫大學大坪醫院
張建剛 安陽市人民醫院
趙 鋼 空軍軍醫大學西京醫院
趙性泉 首都醫科大學附屬北京天壇醫院
趙振偉 空軍軍醫大學第二附屬醫院
鄭洪波 四川大學華西醫院
朱良付 河南省人民醫院
朱其義 山東臨沂市人民醫院

