類似惡性腫瘤的不典型溶骨性腰椎結核1 例報告
徐 博,楊成偉,婁金鵬,李梓瑤,徐 健,甄 平,李松凱
1.聯勤保障部隊第940 醫院脊柱外科,蘭州 730050
2.蘭州大學第二臨床醫學院,蘭州 730000
脊柱是結核分枝桿菌感染累及肺外的常見部位,占骨結核的50% ~ 60%[1]。其中,不具有典型臨床和影像學表現的病變被稱為不典型脊柱結核,約占脊柱結核的2%[2]。單椎體結核多表現為椎體內或椎體附件局限性病灶,同時累及椎體和后方結構的溶骨性病變較為少見,由于缺乏特定的臨床表現,實驗室和影像學檢查的結果難以與脊柱腫瘤相鑒別,容易被誤診。病理穿刺作為明確診斷的金標準,也因檢出率低,存在一定的局限性。聯勤保障部隊第940 醫院2020 年6 月20 日收治1 例同時累及椎體及雙側后方結構的不典型腰椎結核患者,治療效果滿意,現將診療過程報告如下。
1 病例資料
患者,男,59 歲,因腰痛進行性加重3 個月入院。入院前3 個月,患者出現腰痛,以夜間痛為主,疼痛進行性加重,活動受限。無發熱、咳嗽、咳痰等不適,間斷出現乏力、盜汗,發病以來體質量減輕10 kg。曾于外院做腰椎MRI 檢查,示L3椎體及附件骨破壞,建議進一步檢查。患者未予重視,之后疼痛加重,影響睡眠,遂來本院就診,門診以“疑似脊柱腫瘤(L3)”收治入院。該患者病程中無發熱、咳嗽、咳痰等不適,入院后監測體溫未見發熱,既往無腫瘤病史。專科查體:L2,3棘突、棘突旁壓痛、叩擊痛陽性。神經系統查體無其他陽性體征。腰痛視覺模擬量表(VAS)評分[3]7 分。實驗室檢查:白細胞計數(WBC)10.14×109/L,單核細胞計數(MON)1.14×109/L,紅細胞沉降率(ESR)76 mm/h,C 反應蛋白(CRP)水平41.5 mg/L,白介素-6(IL-6)40.2 pg/mL,降鈣素原(PCT)0.043 ng/mL,結核抗體陰性,結核感染T 細胞斑點試驗(T-SPOT)陽性,虎紅玻片凝集、試管凝集陰性,腫瘤標志物陰性。胸部CT 示雙肺多發結節及條索影,考慮為繼發性肺結核。腰椎CT 示L3椎體及雙側椎弓根、骶骨及左側髂骨骨質破壞,考慮為腫瘤性病變:①骨髓瘤;②轉移瘤(圖1a、b)。腰椎增強MRI 示L3椎體、兩側椎弓根及橫突異常信號影,考慮為腫瘤性病變:①骨髓瘤;②轉移瘤(圖1c ~ e)。為進一步明確診斷及排除全身其他部位轉移可能,行PET-CT 檢查,示雙肺多發粟粒結節,雙肺門、縱隔及右側腹股溝區多發淋巴結,L3椎體及附件、左側骶髂關節骨質破壞,FDG代謝均異常增高(圖1f ~ h),考慮:①Ⅱ型肺結核、全身多發淋巴結結核;②L3及左側骶髂關節結核。應與多發性骨髓瘤及溶骨性骨轉移癌相鑒別,建議穿刺活檢。2020年6月23日,患者在局部麻醉下行L3穿刺活檢(圖1i、j),術中取出1 mm×10 mm骨性病變組織(圖1k)送病理檢查。病理結果示骨組織及骨髓組織,免疫組化檢測顯示腔內散在漿細胞浸潤,無明確腫瘤性病變(圖1l)。病理檢查結果未見明確腫瘤細胞或腫瘤性病變,與病理科醫師溝通后,認為可能是取材部位的局限性或送檢骨組織較少,如仍懷疑腫瘤性病變,建議再取更多病變骨組織做病理檢查。和患者及家屬說明情況并征得同意后,于2020 年7 月2 日患者在全身麻醉下用刮勺經L3右側椎弓根刮取椎體內病變骨組織,再次送病理檢查。病理報告顯示送檢組織中有凝固型壞死及上皮樣細胞,有朗格漢斯細胞形成(圖1m),特殊染色抗酸(+/-),PAS(-),符合結核診斷(圖1n)。遂明確診斷為腰椎不典型結核,并給予規范四聯抗結核藥物治療。本例患者椎體溶骨性破壞范圍較大,考慮存在局部不穩定可能,鑒于沒有脊柱結核穩定性評估方法,遂參考脊柱腫瘤不穩定(SINS)評分[4]進行評估。該患者SINS 評分為10 分,存在潛在不穩定,為避免發生病理性骨折、維持脊柱穩定性,于2020 年7 月9 日在全身麻醉下行經皮椎弓根螺釘內固定術,L3病灶采用髂骨填充植骨。術后次日X 線片示內固定位置良好(圖1o、p),CT 示L3病灶空腔植骨填充充分,位置良好(圖1q、r)。患者術后一般情況良好,腰痛VAS 評分2 分,術后第2 天即可在腰圍保護下下床行走。出院時復查WBC 6.47×109/L,ESR 54 mm/h,CRP水平10.8 mg/L,IL-67.4 pg/mL,PCT < 0.02 ng/mL。囑患者繼續規范抗結核藥物治療,定期隨訪。隨訪過程中,患者訴腰痛、盜汗等癥狀明顯改善,體質量恢復至發病前,日常生活無影響。根據隨訪時實驗室檢驗結果,抗結核藥物治療1年。術后3個月腰椎CT(圖1s、t)及術后2年CT(圖1u、v)均顯示內固定位置良好,植骨融合良好,骨再生及椎管塑形良好。2022年6月26日患者于本院取出腰椎內固定裝置,治療結束。
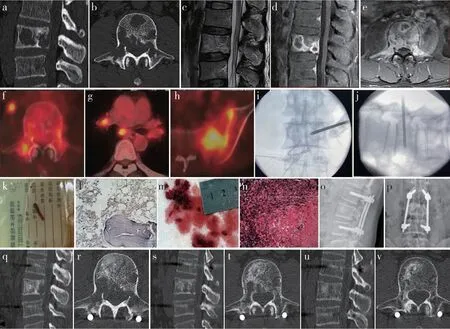
圖1 病例影像學資料
2 討 論
單椎體結核是最常見的不典型脊柱結核,表現為孤立、局限的溶骨性病變。然而,同時累及椎體和椎弓根等附件結構的單椎體結核較為罕見[5]。這種小范圍的孤立性溶骨性病變僅局限于單個腰椎椎體,患者表現為局部背痛和壓痛,但沒有明顯畸形、可觸及的椎旁膿腫或結核體征等典型脊柱結核臨床表現[6],而且單椎體結核影像學改變很難與脊柱腫瘤區分,這是導致不典型脊柱結核誤診的主要原因。
對于脊柱結核,傳統診斷的金標準是病理檢查和標本培養。由于結核分枝桿菌的生長要求高、生長速度緩慢,往往檢出率并不高。穿刺活檢也可因穿刺部位不典型和標本量小,導致結果出現假陰性。當一次穿刺不能明確診斷時,可考慮再次刮出更多骨組織送病理檢查。本例患者第一次穿刺活檢病理結果為陰性,第二次經右側椎弓根行椎體內病灶刮除活檢,獲得足量病變組織,從而明確病理診斷為腰椎結核,為后續的治療指明了方向。有研究[7]提出,骨組織的利福平耐藥實時熒光定量PCR 體外診斷技術(Xpert MTB/RIF)對骨結核的診斷具有較高的特異度和敏感度。
單椎體結核影像學檢查缺少典型表現,易造成漏診或誤診[8-9]。X 線檢查可大致確定結核病變的位置和受累區域,應注意骨密度改變、骨質疏松、椎體塌陷或脊柱生理曲度異常[10]。CT 檢查有助于提高早期脊柱結核和單椎體結核診斷的準確率。單椎體結核與腫瘤可通過CT 在病灶椎體破壞部位、骨破壞的邊緣情況和內部是否有死骨、是否伴骨膜反應、椎旁腫塊的性質以及是否有鈣化及其強化特點等方面進行鑒別[11]。在MRI 上,單椎體結核的骨質破壞區表現為T1WI 呈稍長信號,T2WI 呈等長或長短混雜信號;周圍骨質增生區表現為T1WI長信號、T2WI 短信號;周圍軟組織呈T1WI、T2WI 稍長信號,范圍較廣;膿腫形成時呈T2WI 長信號,增強掃描膿腫不均勻明顯強化,靠近椎體邊緣的病變可見終板受累[12-13]。椎體轉移瘤可分為溶骨型、成骨型及混合型。其中溶骨型較易與椎體結核混淆。其影像學表現為T1WI 低信號,T2WI 高信號或混雜信號,累及椎間盤少見,常伴附件骨質破壞,累及椎體可多發,呈跳躍性分布,病變常分布于椎體中后部[14]。增強掃描后,轉移瘤呈輕度或中度較均勻強化,椎旁軟組織同步均勻強化。PET-CT 上脊柱結核的征象為椎旁“冷膿腫”、存在放射性“冷區”、椎間盤病變及連續椎體受累,多數征象及其組合對診斷脊柱結核有較高的敏感度及特異度[15]。在本病例的診斷中,PET-CT 起到了很大作用,對診斷不典型椎體結核有推廣應用價值。
單椎體結核還需要與以下疾病鑒別。骨質疏松性椎體壓縮性骨折、淋巴瘤、嗜酸性肉芽腫、漿細胞瘤、原發腫瘤(骨肉瘤、軟骨肉瘤、骨巨細胞瘤)[16]。抗結核藥物(利福平、異煙肼、吡嗪酰胺和乙胺丁醇)的應用是脊柱單椎體結核治療的關鍵[17-18],同時對存在于身體其他部位的原發結核病灶也有作用。單椎體結核病灶范圍較小且臨床癥狀相對較輕的患者是否需要手術治療尚存在爭議[1,10,19]。當發生脊柱不穩且結核病變侵犯椎管并壓迫脊髓或神經時,應選擇手術治療,治療方法多選擇前路或后路病灶清除、結構性植骨聯合合理的內固定置入,以期解除神經壓迫、清除局部病灶、維持脊柱穩定性[8,20-21]。既往脊柱結核的分型系統(如GATA分型[22])主要針對典型結核,對于不典型結核的指導意義有限,且無法有效評估脊柱穩定性。考慮到本例患者L3椎體和雙側附件廣泛溶骨性破壞,遂參考SINS 評分進行穩定性評估,SINS 評分為10 分,提示患者脊柱存在潛在不穩定性,所以采用經皮椎弓根螺釘內固定術治療,以避免發生病理性骨折。近年來,有學者[23]提出了最新的脊柱結核穩定性評分,對脊柱結核的治療具有一定的指導意義。由于椎體內結核病灶較為局限,病灶清除徹底及規范的抗結核治療后,孤立性椎體結核復發率較低[24],本例患者術后2 年隨訪未發生結核復發。
綜上,不典型結核的明確診斷是臨床工作的難點,尤其是與脊柱轉移瘤的鑒別。如何在疾病早期無創、高效、準確做出診斷是未來進一步探索的方向。

