中性粒細胞與淋巴細胞比值對老年腹腔鏡胃腸腫瘤手術患者術后譫妄的預測價值
戴 晨, 葛亞麗, 高 巨, 吳 瑞
(1. 揚州大學附屬蘇北人民醫院 麻醉科, 江蘇 揚州, 225001;2. 揚州大學附屬醫院 麻醉科, 江蘇 揚州, 225100)
術后譫妄(POD)是術后早期急性發作的一種精神混亂狀態,常表現為注意力不集中和認知功能異常[1]。POD是老年患者術后的常見并發癥,可導致術后住院時間延長,并可造成一定程度的認知損害,降低患者的生活質量及遠期生存率[2]。POD的確切發生機制尚未明確,有研究[3]證實炎癥反應在POD的發展中發揮重要作用。中性粒細胞與淋巴細胞比值(NLR)是由白細胞衍生的一種新型炎癥指標,有研究[4-6]發現NLR與各種慢性心腦血管疾病的嚴重程度和預后顯著相關。研究[7-8]證實, NLR在預測神經精神疾病如阿爾茨海默病、精神分裂癥等方面具有重要的價值。本研究探討老年胃腸腫瘤手術患者術前NLR與POD的相關性,并評價NLR對POD的預測價值,現將結果報告如下。
1 資料與方法
1.1 一般資料
本研究已獲揚州大學附屬蘇北人民醫院倫理委員會批準(倫理號: ky2020016), 所有患者簽署知情同意書。選擇2020年5月—2021年9月在本院行全身麻醉下腹腔鏡胃腸道腫瘤手術的患者225例為研究對象,性別不限,年齡65~85歲,美國麻醉醫師協會(ASA)分級Ⅱ~Ⅲ級。排除標準: ① 文盲或嚴重視力、聽力障礙者,無法與醫師有效交流; ② 既往有認知障礙或精神病史者,或者有癡呆、帕金森病; ③ 精神類藥物濫用史者; ④ 術前校正后簡易智力狀態檢查量表(MMSE)分數≤23分者; ⑤ 嚴重肝、腎功能障礙者。
1.2 方法
所有患者完善術前檢查,常規禁飲、禁食,均未應用術前藥物。入室后監測血壓(BP)、心電圖(ECG)、血氧飽和度(SpO2), 開放外周靜脈并行橈動脈穿刺測壓。全身麻醉誘導為依次靜脈注射咪達唑侖0.04 mg/kg、丙泊酚0.5~1.0 mg/kg、舒芬太尼0.4 μg/kg、順式阿曲庫銨0.2 mg/kg; 誘導3~4 min后,經口可視喉鏡輔助下氣管插管,插管后接麻醉機行保護性肺通氣,潮氣量6~8 mL/kg, 通氣頻率13~14次/min, 吸呼比1∶2, 控制呼氣末二氧化碳分壓[pet(CO2)]在35~45 mmHg; 麻醉維持采用靜脈泵注右美托咪定0.6~0.8 μg/(kg·h)、瑞芬太尼10~12 μg/(kg·h)、順式阿曲庫銨0.1 mg/(kg·h), 吸入1%~2%七氟醚以維持腦電雙頻指數(BIS)值在45~60。術中麻醉醫師根據患者循環參數及臨床經驗酌情使用血管活性藥物,以維持血流動力學平穩,控制血壓波動在基礎值的20%以內。術畢前30 min, 停用右美托咪定及順式阿曲庫銨,至縫皮時停用其他維持藥物,術畢靜脈給予舒芬太尼5~8 μg, 連接靜脈自控鎮痛泵,藥物為舒芬太尼2.0~2.5 μg/kg、地佐辛10 mg以及阿扎司瓊10 mg, 采用生理鹽水稀釋至100 mL, 輸注速率2 mL/h, 單次自控鎮痛劑量2 mL, 鎖定時間15 min。
術前采用MMSE評估患者的認知功能,記錄患者的年齡、性別、受教育年限、吸煙史(每日10支以上)、酗酒史(每日飲白酒50 mL以上或啤酒1瓶以上)、術前合并癥、腦梗死病史(包括腦血管意外或短暫性腦缺血發作)等情況。記錄患者術前1 d的白蛋白、血紅蛋白、C反應蛋白(CRP)水平以及中性粒細胞計數、淋巴細胞計數。記錄患者術后1、3、5 d的CRP水平、中性粒細胞計數及淋巴細胞計數,計算NLR值。記錄患者圍術期情況,包括術中液體出入量、輸血事件、胃腸功能恢復時間、術后康復情況等。術后第1~7天,由2位經過培訓的臨床醫生參考美國精神病學協會《精神疾病的診斷和統計手冊(第5版)》中的意識模糊評估量表(CAM)對患者進行譫妄評估: ①急性起病,病情波動; ② 注意力不集中; ③ 思維無序; ④ 意識水平改變; 當存在①和②, 再加上③或④, 即可診斷POD。根據POD是否發生將患者分為POD組和NPOD組。
1.3 統計學分析
采用SPSS 23.0統計學軟件進行數據分析。正態分布的計量資料以均數±標準差表示,比較采用獨立樣本t檢驗; 計數資料以[n(%)]表示,計數資料及等級資料比較采用χ2檢驗。采用多因素Logistic回歸分析篩選POD的獨立危險因素。采用受試者工作特征(ROC)曲線評價術前NLR對POD的預測價值。P<0.05為差異有統計學意義。
2 結 果
2.1 2組患者一般資料比較
本研究最初篩選了符合納入標準的老年腹腔鏡胃腸腫瘤手術患者225例,由于21例患者為文盲或存在視聽障礙,4例患者校正后MMSE評分<24分, 6例患者發生嚴重術后并發癥而轉入重癥監護病房, 9例患者術后隨訪失敗,最終納入185例患者,其中男95例,女90例。術后7 d內, 35例患者發生POD, 發生率為18.9%。POD組與NPOD組患者年齡、性別、受教育年限、體質量指數、吸煙史、ASA分級、術前MMSE評分、高血壓、糖尿病、冠心病及手術部位比較,差異無統計學意義(P>0.05); 既往有酗酒、腦梗死病史患者的譫妄風險增加,差異有統計學意義(P<0.05)。見表1。
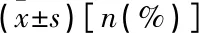
表1 POD組與NOPD組患者一般資料比較
2.2 2組患者圍術期情況比較
POD組患者較NPOD組患者術后首次下床活動時間及住院時間延長,差異有統計學意義(P<0.05); 2組患者術中出入量、輸血事件及胃腸功能恢復時間比較,差異無統計學意義(P>0.05)。見表2。
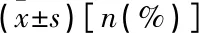
表2 2組患者圍術期情況比較
2.3 2組患者術前及術后相關血液指標比較
2組患者術前白蛋白水平比較,差異無統計學意義(P>0.05)。POD組術前NLR、CRP水平高于NPOD 組,術前血紅蛋白水平低于NPOD組,差異有統計學意義(P<0.05)。POD組術后1 d的CRP及術后3 d的NLR水平高于NPOD組,差異有統計學意義(P<0.05)。2組患者術后1 d的NLR、術后3 d的CRP以及術后5 d的NLR、CRP比較,差異無統計學意義(P>0.05)。見表3。

表3 2組患者術前及術后相關血液指標比較
2.4 POD的單因素及多因素Logistic回歸分析
將上述有統計學意義的相關因素進行Logistic回歸分析,判斷POD發生的獨立影響因素。單因素回歸分析顯示,酗酒、腦梗死病史、術前血紅蛋白、術前NLR、術前CRP、術后1 d的CRP是POD發生的影響因素(P<0.05)。多因素Logistic回歸分析發現,術前NLR(OR=2.142, 95%CI: 1.358~3.378,P<0.05)、術前CRP(OR=1.223, 95%CI: 1.047~1.428,P<0.05)是老年腹腔鏡胃腸腫瘤手術患者POD發生的獨立影響因素。見表4。

表4 患者發生術后譫妄的危險因素的單因素及多因素Logistic分析

圖1 術前NLR及CRP預測POD的ROC曲線
2.5 術前NLR、CRP水平預測POD的ROC曲線分析
ROC曲線分析顯示,術前NLR水平預測POD的曲線下面積為0.726, 最佳臨界值為2.225, 敏感度為65.7%, 特異度為77.3%; 術前CRP預測POD的曲線下面積為0.649, 臨界值為7.95 mg/L, 敏感度為40.0%, 特異度為96.7%; 術前NLR預測POD的曲線下面積大于術前CRP。見圖1。
3 討 論
隨著人口老齡化的加劇,老年胃腸腫瘤手術量逐年增多,且胃腸腫瘤手術創傷大、時間長,術后POD的發生率可達13%~50%[9]。目前, POD仍缺乏確切的診斷和治療方法,會對患者的早期康復和遠期生存質量產生不良影響。本研究中,發生POD的老年患者術后首次下床活動時間及住院時間顯著延長,提示POD不利于患者的術后康復。因此,探討POD的早期預警指標對老年胃腸腫瘤手術患者POD的防治有重要意義。
目前關于POD的發病機制尚不明確,現階段普遍認為炎癥反應和氧化應激是POD發生、發展的重要環節[3]。機體在應激狀態下可釋放外周炎癥因子,進而跨過血腦屏障,進入中樞神經系統,可誘導小膠質細胞活化釋放炎癥介質引起中樞神經系統炎癥級聯反應,干擾神經元突觸的連接和傳遞,損害學習和記憶功能,導致POD的發生[10-11]。中性粒細胞和淋巴細胞是外周血中重要的細胞亞群,是調控炎癥反應的關鍵因子[12]。機體應激反應可激活非特異性免疫系統,導致中性粒細胞計數增加和淋巴細胞計數減少,使外周血中性粒細胞和淋巴細胞比例失衡[13]。NLR是外周血中白細胞衍生的炎性反應指標, NLR水平升高與神經認知功能改變的關系受到越來越多的關注。KULAKSIZOGLU B等[14]發現精神分裂癥患者外周血NLR水平顯著高于健康人群,且NLR水平與疾病的嚴重程度呈正相關,提示NLR水平升高不僅可作為精神分裂癥的輔助診斷,還可以判斷其嚴重程度。KOTFIS K等[15]對1 001例缺血性卒中患者的前瞻性研究發現, NLR水平升高與神經炎癥反應關系密切, NLR可預測急性缺血性卒中后早期譫妄的發生。因此, NLR水平的升高與POD的發生可能有一定的相關性。
本研究結果顯示,老年胃腸腫瘤手術患者POD發生率為18.9%, 術前NLR和CRP水平是老年胃腸腫瘤手術患者發生POD的獨立影響因素; 術前NLR預測POD的曲線下面積為0.726, 最佳臨界值為2.225, 敏感度和特異度分別為65.7%、77.3%, 是預測老年胃腸腫瘤手術患者POD發生的良好生物學指標。相較于 NLR, 術前CRP預測POD的曲線下面積為0.649, 敏感度為40.0%, 特異度為96.7%, 對POD的預測價值有限。目前有關POD的生物標記物如腦損傷相關蛋白、神經遞質等研究[16]多停留在科研層面,臨床應用困難,其他一些非特異性指標雖然獲取方便、成本不高,但對POD的預測敏感度和特異度相對較低,預測價值有限。本研究中, NLR作為白細胞相關的炎癥指標,具有術前可常規檢測、獲取便捷、耗時短、成本低、敏感度和特異度較好等優勢,具有較高的臨床實用價值。
本研究的不足: 僅選擇胃腸腫瘤手術患者,未對腫瘤進行詳細分析,其病理類型和分期對POD風險性的影響不能排除; 此外,盡管每天有2名醫生進行POD評估,但POD存在間歇性發病的特點,可能有漏診病例; 未來需開展多中心、大樣本的全面深入研究,進一步探討圍術期NLR對老年胃腸手術POD的預測及診斷價值。
綜上所述,老年腹腔鏡胃腸腫瘤手術患者術前NLR、CRP水平是POD的預測指標,且術前NLR水平具有更好的POD預測價值,術前檢測NLR水平對POD的早期預防和診斷有一定的價值。

