tap神經阻滯對開腹手術麻醉患者血清hs-CRP、IL-6水平的影響
焦明娜 胡彥偉
(1.陜西中醫藥大學附屬醫院第一手術麻醉科,陜西 咸陽 712000;2.陜西中醫藥大學附屬醫院急救中心,陜西 咸陽 712000)
加速康復外科理念提出要根據已有的循證醫學證據支持優化手術患者圍手術期的管理措施,以減少其生理及心理應激反應,盡快康復出院。神經阻滯對患者呼吸系統和循環系統的影響較小,不僅便于圍手術期管理,而且還能減少全身麻醉藥物用量,減少術后譫妄、認知功能障礙等并發癥,并有助于術后鎮痛[1-2]。腹壁神經根或肌筋膜刺激是引起開腹手術患者術后疼痛的一大原因。腹橫肌平面(tap)位于腹內斜肌和腹橫肌之間,與安慰劑比較,tap阻滯可為接受腹部和盆腔手術的患者提供鎮痛益處[3]。本文將tap神經阻滯應用于開腹手術麻醉患者,并探討其對血清超敏C-反應蛋白(hs-CRP)、白細胞介素-6(IL-6)水平的影響,現報告如下。
1 資料與方法
1.1一般資料 選取2019年6月至2021年10月擇期開腹手術患者78例,隨機分為研究組和對照組,各39例。研究組男20例,女19例;年齡22~67歲,平均(39.02±6.72)歲;闌尾手術18例,結直腸手術13例,前列腺手術5例,子宮手術3例。對照組男23例,女16例;年齡24~64歲,平均(42.14±8.45)歲;闌尾手術15例,結直腸手術16例,前列腺手術1例,子宮手術7例。納入標準:年齡≥20歲;ASA分級Ⅰ~Ⅱ級;既往無腹部手術史;體質量指數(BMI)<30 kg/m2。排除標準:出凝血時間延長;有慢性疼痛史;麻醉藥過敏史;近6個月內使用過鎮痛藥、抗交感神經或精神類藥物等;控制不佳的高血壓和糖尿病。兩組一般資料比較差異無統計學意義(P>0.05)。
1.2方法 對照組接受全身麻醉:予舒芬太尼(宜昌人福藥業有限責任公司,國藥準字H20054172)0.5 μg/kg+順式阿曲庫銨(華北制藥股份有限公司,國藥準字H20103495)0.2 mg/kg+丙泊酚(河北一品制藥有限公司,國藥準字H20093542)1.5~2 mg/kg進行麻醉誘導,氣管導管插管,面罩正壓通氣,術中予以瑞芬太尼(宜昌人福藥業有限責任公司,國藥準字H20030197)0.1~0.2 μg/(kg·min)+丙泊酚4.0~6.0 mg/(kg·h)進行麻醉維持。術中根據血流動力學變化來調節瑞芬太尼的用量。拔管前予止吐藥預防止吐,送入麻醉復蘇室。研究組接受全身麻醉復合tap神經阻滯:全身麻醉同對照組,在麻醉誘導插管成功后,在超聲引導下進行tap阻滯,將探頭置于腋中線髂嵴上方,用22G神經阻滯針平面內進針,邊穿刺邊回抽,回抽無血無氣后先少量注入羅哌卡因(阿斯利康公司)2 mL,超聲顯示藥物的擴散區域,確認在tap后,將剩余羅哌卡因13 mL全部注入,拔管前予止吐藥預防止吐,送入麻醉復蘇室。
1.3觀察指標 記錄兩組患者誘導前5 min、插管后、手術15 min、拔管時及術后8 h的心率(HR)、平均動脈壓(MAP)和血氧飽和度(SpO2)等指標。術后采用視覺模擬量表(VAS)動態評估患者靜息時和運動時的疼痛程度,0~10分,疼痛越重則評分越高。分別在術前、術后即刻、術后6 h采集空腹靜脈血2 mL,待凝血后離心處理,獲得血清,采用免疫層析法檢測超敏 C-反應蛋白(hs-CRP)水平,采用ELISE法檢測白細胞介素-6(IL-6)水平。記錄丙泊酚和瑞芬太尼用量及蘇醒時間,記錄術中術后并發癥。

2 結 果
2.1兩組患者術后不同時點VAS評分比較 研究組術后6 h、12 h和24 h的靜息痛評分明顯低于對照組(t=4.971、2.695、3.843,P<0.05),術后48 h的靜息痛評分比較均無統計學意義(t=0.711,P>0.05)。研究組術后6 h和12 h的運動痛評分明顯低于對照組(t=7.295、2.534,P<0.05),而術后24 h和48 h的運動痛評分比較均無統計學意義(t=1.583、1.604,P>0.05)。見表1。

表1 兩組患者術后不同時間VAS評分比較分]
2.2兩組患者不同時點血清hs-CRP、IL-6水平比較 兩組術前血清hs-CRP、IL-6水平及術后6 h的hs-CRP水平比較均無統計學意義(t=0.172、0.519、0.566,P>0.05),研究組術后即刻的hs-CRP、IL-6水平及術后6 h的IL-6水平均明顯低于對照組(t=2.380、2.025、2.476,P<0.05)。見表2。
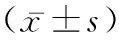
表2 兩組患者不同時點血清hs-CRP、IL-6水平比較
2.3兩組患者不同時點血流動力學指標比較 兩組血流動力學改變比較基本均無統計學意義(P>0.05),僅在術畢時的MAP有統計學意義(P<0.05)。見表3。
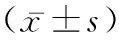
表3 兩組患者不同時點血流動力學指標比較
2.4兩組患者麻醉藥用量、蘇醒時間、拔管時間比較 研究組丙泊酚、瑞芬太尼用量明顯少于對照組(t=4.521、7.515,P<0.05),兩組蘇醒時間比較無統計學意義(t=1.688,P>0.05)。見表4。
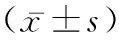
表4 兩組患者麻醉藥用量、蘇醒時間、拔管時間比較
2.5兩組患者術中術后并發癥比較 研究組患者出現低血壓3例、惡心嘔吐6例、認知功能障礙2例,對照組患者出現低血壓1例、心動過緩1例、躁動1例、惡心嘔吐2例、認知功能障礙5例。兩組術中術后并發癥比較差異無統計學意義(P>0.05)。
3 討 論
Tap神經阻滯是最近推出的一種有前景的局部鎮痛技術,方法是將局麻藥注入T6至 L1之間的脊神經根內,以此阻滯感覺神經的信號傳遞達到鎮痛的目的[4],可用于各種腹部和盆腔手術。
本文結果顯示,與對照組比較,研究組術后6 h、12 h和24 h的靜息痛評分與術后6 h和12 h的運動痛評分更低,證明tap神經阻滯對開腹手術患者的術后鎮痛具有明確效果,可維持患者的疼痛在輕度及以下,且鎮痛效應時間較長。結果還顯示,由于麻醉藥物和手術創傷的原因,兩組患者術后即刻血清hs-CRP、IL-6水平均明顯升高,而之后由于抗感染措施,術后6 h血清hs-CRP、IL-6水平降低,但相對而言,研究組術后血清hs-CRP、IL-6水平低于對照組。提示tap神經阻滯有助于抑制炎癥因子的釋放,其中的原因可能為:tap神經阻滯可阻斷疼痛信號向中樞傳遞,能夠減少麻醉藥物的用量,從而減輕麻醉藥物對生理的影響,本結果中研究組丙泊酚和瑞芬太尼用量均明顯少于對照組;炎癥與術后疼痛互相影響,術后疼痛會導致外周系統炎癥加重,反之疼痛減輕則有利于炎癥的抑制;羅哌卡因作為局麻藥,可能具有抗炎性,可阻斷炎癥性Src蛋白酪氨酸激酶信號傳導、抑制細胞間粘附分子-1的表達及白細胞浸潤[5]。
在安全性方面,與單純全身麻醉比較,復合tap神經阻滯對血流動力學的影響較小,兩組患者各時點的HR、MAP、SpO2比較基本均無統計學意義,僅在拔管時的MAP有明顯差異。兩組術中血流動力學的波動相對可控,MAP波動基本能夠控制在基線的30%內,兩組極少數患者術中出現低血壓。MAP過高會增加腦出血風險,而血壓過低可能增加認識損害風險[6]。研究組患者術畢的MAP基本恢復到誘導前水平,而對照組術畢的MAP遠低于誘導前,其中的原因可能為tap神經阻滯減少了麻醉藥物的用量,對循環的影響更小,血壓更容易恢復。此外,tap神經阻滯并不會延長蘇醒時間,也不會增加術中術后并發癥。本研究的不足之處在于為單中心研究,且樣本數較少,期待大樣本進一步研究。

