2歲以下嬰兒非交通事故性輕型顱腦損傷發生顱內異常的危險因素分析
馮 勇 郭 偉 王曉宏
輕型顱腦創傷病人GCS 評分在13~15 分,常規影像學檢查無明顯腦組織結構異常[1]。兒童好奇心強、自我保護意識弱[2],容易發生非交通事故性顱腦損傷,但其中大部分是輕型顱腦損傷[3]。2歲以下的嬰兒顱腦損傷,由于患兒神經系統發育不完善、臨床癥狀(如嘔吐、抽搐)不典型、體格檢查不合作,而且患兒家長模糊提供受傷經過,因此單憑病史、臨床表現以及普通檢查常不能確診。部分臨床醫生擔心醫療事故訴訟,傾向于使用頭顱CT檢查明確顱腦損傷的嚴重程度。有研究分析美國2001~2010年急診室處置兒童墜落傷情況,結果顯示CT使用增加了兩倍[4]。這提示兒童可能存在過度使用CT。我國兒童顱腦損傷后頭顱CT 檢查使用率偏高[5]。CT 帶來的電離輻射所致患癌風險與接受掃描次數、累積輻射劑量成正相關[6]。本文探討2 歲以下嬰兒非交通事故性輕型顱腦損傷發生顱內異常的危險因素,為臨床提供參考,以期減少患兒頭顱CT檢測的使用。
1 資料與方法
1.1 病例選擇標準納入標準:符合輕型顱腦損傷的診斷[7];有明確外傷史,傷后24 h內入院;所有患兒均行頭顱CT 檢查;無嘔吐、抽搐等癥狀,昏迷小于30 min。排除標準:既往有腦外傷改變或其他顱內病損;排除開放性顱腦損傷、多發傷患兒;排除交通事故傷;排除失訪、資料不全病例。
1.2 一般資料回顧性分析2018 年1 月至2021 年12月收治的258 例2 歲以下嬰兒非交通事故性輕型顱腦損傷的臨床資料,其中男190例,女68例;年齡1~24個月,平均(16.52±6.63)個月;跌傷126例,高處墜落傷57例,碰撞傷71例,重物砸傷4例;有頭皮血腫114 例,其中血腫直徑0~3 cm 有42 例,>3 cm 有72例;血腫位于額部40例、顳部19例、頂部27例、枕部28例。
1.3 顱內異常的判斷標準根據初次頭顱CT 判斷顱內異常,包括腦挫裂傷、硬膜外血腫及硬膜下血腫等。
1.4 統計學方法采用SPSS 17.0軟件分析;計量資料以±s表示,使用t檢驗;計數資料采用χ2檢驗;采用多因素logistic 回歸模型分析顱內異常的危險因素;P<0.05為差異有統計學意義。
2 結果
2.1 顱內異常發生率258例中,首次頭部CT檢查顯示顱內異常32例,發生率為12.4%。
2.2 顱內異常的危險因素單因素分析顯示頭皮血腫大小及部位與顱內異常有關(P<0.05;表1)。多因素logistic回歸分析示,顳部頭皮血腫、頭皮血腫直徑>3 cm 是2 歲以下嬰兒非交通事故性輕型顱腦損傷發生顱內異常的獨立危險因素(P<0.05;表2)。
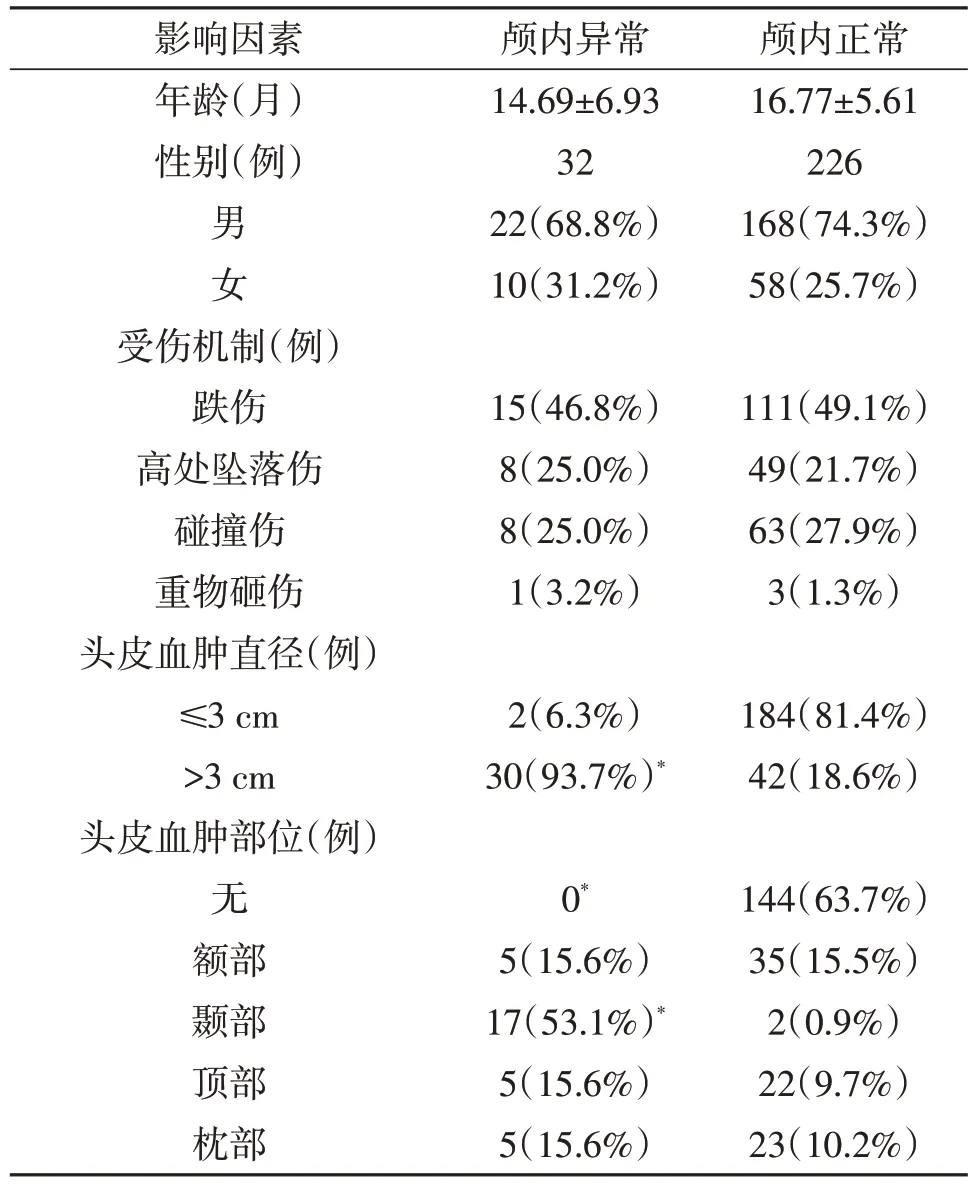
表1 嬰兒非交通事故性輕型顱腦損傷發生顱內異常的危險因素的單因素分析
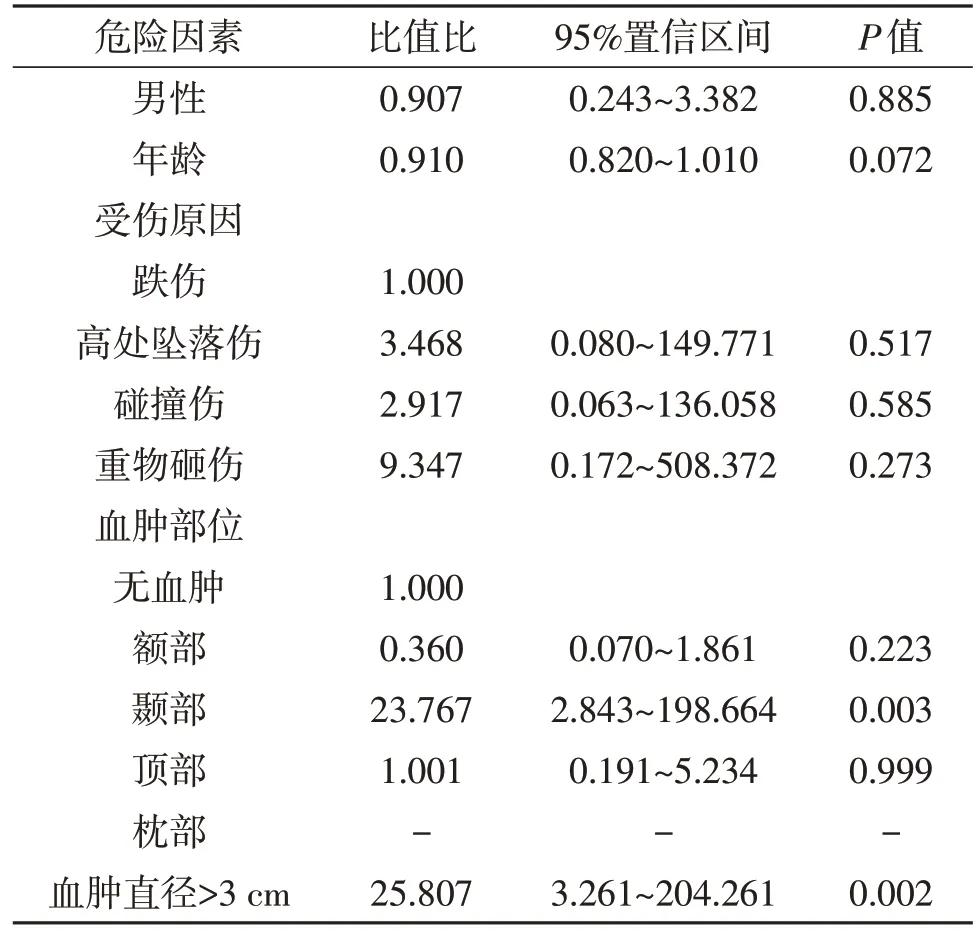
表2 嬰兒非交通事故性輕型顱腦損傷發生顱內異常的危險因素的多因素logistic回歸分析
3 討論
2 歲以下嬰幼兒顱腦損傷是一類特殊的病人群體,很多患兒傷后并無明顯臨床癥狀,通常沒有惡心、嘔吐、抽搐,且神經系統檢查多不配合,不易查出有無失語、偏癱等神經功能障礙。當受傷原因為非交通事故傷時,如站立或者行走時跌傷,或從嬰兒玩具或者床上跌落等,如何排除此類患兒有無顱內異常一直是臨床關注的焦點。目前,頭顱CT因其快捷成為急性顱腦損傷的首選檢查方法。由于嬰兒更高的細胞復制率及更長的預期壽命,比成人更容易遭受輻射致癌效應,輻射暴露年齡越小誘發癌癥的風險越高。雖然在不影響CT清晰度的情況下,低劑量CT檢查可以減少一定輻射暴露,但是對于國內大部分醫院,并非專科兒童醫院,影像科醫生對成人與嬰兒采用的CT參數都是一樣的。因此,本文分析2歲以下嬰兒輕型顱腦損傷的發生顱內異常的危險因素,尋求頭顱CT更加合理的應用,幫助臨床決策,以期減少嬰兒輻射暴露。
3.1 受傷原因與顱內異常的關系本文258例2歲以下嬰兒非交通事故性急性顱腦損傷,以站立或行走跌傷以及高處墜落傷最常見,與以往文獻報道一致[8]。另外,患兒顱內異常與摔傷時的高度相關。Ohbuchi 等[9]在對549 例平均年齡6.25 個月的嬰兒研究后指出,15例顱內異常的患兒中,11例是跌落傷,其中10例跌落的高度>1.0 m。Andrade等[10]對101例影像學異常的顱腦損傷患兒進行分析顯示,跌落≤1.0 m 的患兒,有8.9%的影像學異常;跌落>1.0 m 的患兒,16.3%的影像學異常。本文沒有把受傷高度單獨作為一個因素進行分析,我們認為,即使在相同的高度,最先著力的部位影響顱腦損傷的程度,如向后跌倒的患兒,臀部先著地還是枕部直接先著地,受傷結果是不一樣的。在現實生活中,部分患兒的監護者并沒有看到患兒受傷高度,且2 歲以下患兒不能準確敘述受傷高度。本文病例中,1歲以下患兒多以高處墜落傷為主,從床上、嬰兒車甚至抱人者懷中墜落;1歲以上嬰兒由于活動多,范圍廣,好奇心重而危險意識和保護機制差,多以跌傷為主;提示加強嬰幼兒的看管或防護可以減少嬰兒顱腦損傷的發生率。
3.2 臨床癥狀與顱內異常的關系2歲以下嬰兒,由于自身的生理發育特點給臨床診斷帶來一定困難:患兒言語功能發育不完善,不能主訴頭痛的嚴重程度;傷后表現為哭鬧不止,哭鬧過于激烈后表現為“溢奶”與嘔吐區別困難;囟門未閉,即使少量出血囟門壓力不高。臨床工作中,很多2 歲以下輕型顱腦損傷患兒,傷后并無意識障礙、嘔吐及抽搐;患兒并不能主訴有無近事遺忘。Dayan 等[11]對僅表現為嘔吐的輕型顱腦損傷患兒常規行頭顱CT 檢查不被推薦,常規觀察即可。但Huisman 等[12]并不贊成Dayan等[11]觀點,認為對于存在嘔吐的患兒,盡管頭顱CT沒有發現異常,但并不代表沒有腦組織損傷,建議進一步行MRI 檢查鑒別。狄廣福等[13]報道175 例平均年齡為(8.2±3.5)歲兒童輕型顱腦損傷中,有3 例傷后出現癲癇癥狀,行頭顱CT檢查發現異常。我們對于出現頻繁嘔吐或者癲癇的患兒,傾向于行頭顱CT檢查,明確有無顱內損傷。
3.3 臨床體征與顱內異常發生的關系由于2歲以下嬰兒配合度欠佳,給臨床神經系統檢查也帶來一定困難。由于嬰兒發育并未完全成熟,有些體征與成人相比不完全相同,如1歲左右的嬰兒,生理狀態下足跖反射也可能為陽性,但并無病理意義。對于顱腦損傷患兒,有無頭皮血腫這一體征非常容易被發現。頭部血腫的大小不僅可以用來反映患兒受傷力度的大小,且可以反映頭部著力的部位。本文258例中,114 例有頭皮血腫,發生率為44.19%(114/258);114 例頭皮血腫中,顳部頭皮血腫出現顱內異常的幾率最高,19 例顳部頭皮血腫中,17 例發生顱內異常;單因素分析顯示,顱內異常與頭皮血腫直徑及部位有關;多因素logistic回歸分析顯示,顳部頭皮血腫、血腫直徑>3 cm是顱內異常發生的獨立危險因素。因此,患兒頭皮血腫直徑>3.0 cm且位于顳部發生顱內異常幾率大,推測與顳骨相對薄弱有關。臨床通過仔細的體格檢查,明確有無頭皮血腫相對簡單,尤其當頭皮血腫位于顳部時,強烈建議進一步行頭顱CT,明確有無顱內異常。
3.4 預后由于嬰兒腦組織尚處于發育階段,其預后明顯好于成人。本文226 例初次CT 未發現顱內異常的患兒,留院或回家觀察。因為嬰兒生理及中樞神經系統等特殊性,需向患兒家屬交待:若出現精神狀態萎靡、嘔吐、癲癇等異常情況,需及時醫院就診,再次評估是否需要行影像學檢查,明確有無顱內異常。本文226 例中,10 例再次行頭顱CT 復查,無遲發性顱內異常。對于存在顱內損傷的患兒,嬰兒輕型顱腦損傷很少需要外科干預(0~1%)[14]。本文32例初次頭顱CT檢查發生顱內異常中,以硬膜下出血為主,其次為硬膜外血腫、腦挫裂傷,入院給予止血、補液等對癥治療,未采用手術;電話或者門診隨訪3~6個月,預后良好。
綜上所述,對于2 歲以下嬰兒非交通事故性輕型顱腦損傷,顳部頭皮血腫和血腫大小可以幫助預測顱內異常。這提示頭皮包塊的大小及部位可指導臨床決策,減少嬰兒CT檢查,從而減少輻射暴露。

