某院2014 年至2021 年肺炎克雷伯菌臨床特點及耐藥性分析*
熊麗蓉,程 林,喻明潔,謝林利
(中國人民解放軍陸軍軍醫大學第一附屬醫院,重慶 400038)
肺炎克雷伯菌Klebsiella pneumoniae(KPN)屬革蘭陰性桿菌(腸桿菌科),在健康人的腸道、皮膚、鼻子和咽喉中可無癥狀攜帶,主要使住院患者或免疫力低下人群致病,以呼吸道感染、血液感染和尿路感染常見[1-4]。隨著廣譜抗菌藥物的大量使用,多重耐藥菌、泛耐藥菌逐年增多,尤其是碳青霉烯類抗菌藥物耐藥細菌的增長,增加了臨床選藥的困難程度。耐藥菌會加重患者病情、延長住院時間、增加醫療負擔,升高患者感染率和病死率,給臨床治療帶來了困難[5-6]。為指導臨床更合理地應用抗菌藥物并減緩或防止耐藥率的進一步升高,了解本地KPN 的耐藥性變遷非常重要。在此分析2014 年至2021 年某院臨床分離的KPN 耐藥性變遷,為抗菌藥物的合理應用和預防控制感染工作提供實驗室依據。現報道如下。
1 資料與方法
1.1 資料來源
通過醫院信息系統提取某院2014年1月至2021年12 月各臨床科室(包括門診和住院部)患者送檢培養標本中檢出KPN的報告。
1.2 方法
按《全國臨床檢驗操作規程》(第4 版)[7]對送檢標本進行細菌培養、分離與鑒定。藥物敏感性試驗(簡稱藥敏試驗)采用紙片擴散法(K-B 法)和最低抑菌濃度(MIC)法,結果判定參照美國臨床和實驗室標準協會(CLSI)標準。質控菌株為銅綠假單胞菌(ATCC 27853)和大腸埃希菌(ATCC 25922),均由國家衛生健康委臨床檢驗中心提供。藥敏試驗選用18種臨床常用抗菌藥物,即氨芐西林、哌拉西林、氨芐西林舒巴坦、哌拉西林他唑巴坦、頭孢唑林、頭孢呋辛、頭孢他啶、頭孢吡肟、氨曲南、亞胺培南、美羅培南、阿米卡星、慶大霉素、妥布霉素、環丙沙星、左氧氟沙星、替加環素、復方磺胺甲噁唑。
1.3 觀察指標
根據該院住院患者抗菌藥物年消耗量及世界衛生組織(WHO)推薦的限定日劑量(DDD),計算抗菌藥物用藥頻度(DDDs,DDDs=抗菌藥物年消耗量/DDD)并累計,以此計算抗菌藥物使用強度(AUD)。AUD =DDDs×100/(同期出院患者人數×同期患者平均住院天數)。統計KPN 的檢出率、標本類型、送檢科室。分析8年間KPN對18種臨床常用抗菌藥物的耐藥率差異。
1.4 統計學處理
采用WHONET 5.6 軟件統計KPN 的檢出率、標本類型、送檢科室。采用SPSS 17.0 統計學軟件分析耐藥率,計數資料以率(%)表示,行χ2檢驗。P<0.05 為差異有統計學意義。
2 結果
2.1 KPN 檢出情況
KPN 2021年檢出最多,2017年檢出率最高;平均檢出率為13.28%,且不同年份檢出率比較,差異有統計學意義(P<0.001)。詳見表1。
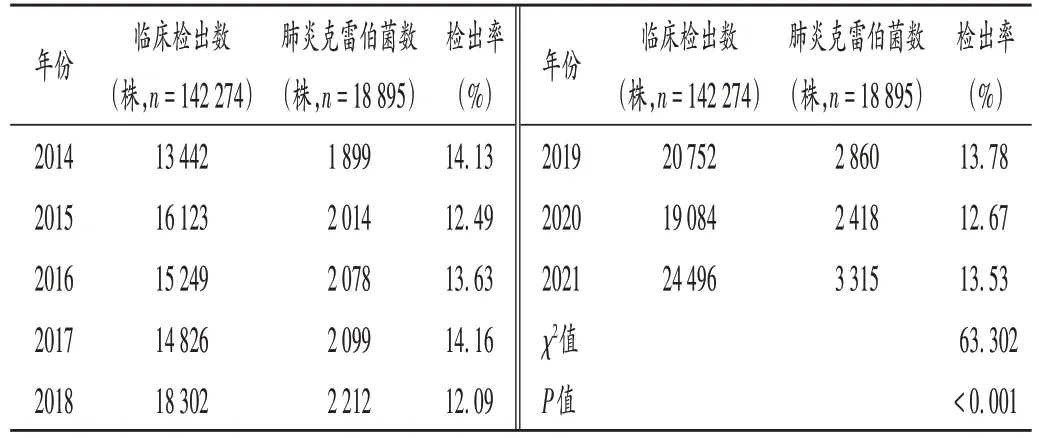
表1 2014年至2021年KPN檢出情況Tab.1 Detection of KPN from 2014 to 2021
2.2 主要病原菌的構成變化趨勢
8 年間,臨床檢出的主要病原菌分別為KPN、大腸埃希菌、鮑曼不動桿菌、銅綠假單胞菌、金黃色葡萄球菌。2014 年至2015 年,大腸埃希菌檢出率排第一;2016 年至2021年,KPN檢出率連續居首位。詳見圖1。
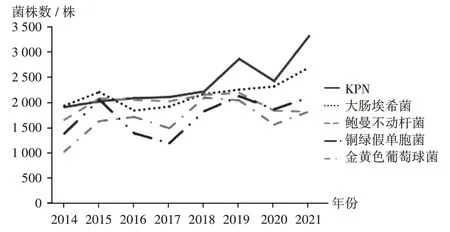
圖1 2014年至2021年主要病原菌構成變化趨勢Fig.1 Changes in the composition of major pathogens from 2014 to 2021
2.3 KPN 送檢標本類型及臨床科室分布
該菌送檢標本主要為痰液,其次為血液、分泌物、尿液等,詳見表2。該菌臨床送檢科室主要為腦外科,其次為兒科,詳見表3。
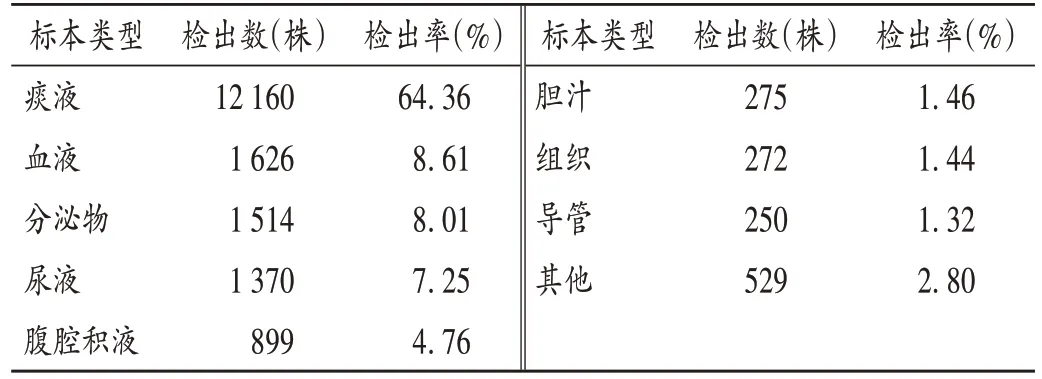
表2 KPN送檢標本類型分布(n=18 895)Tab.2 Distribution of specimen types of KPN(n=18 895)
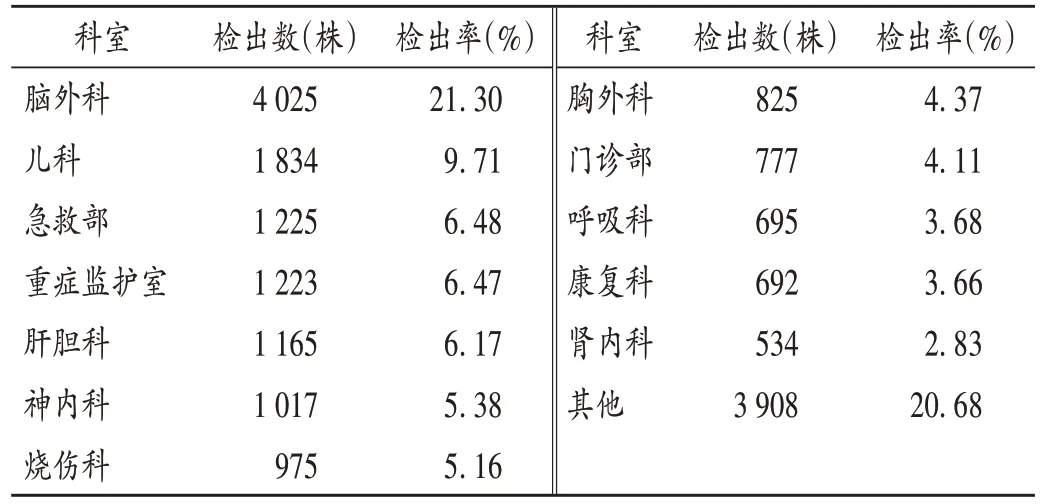
表3 KPN的臨床送檢科室分布(n=18 895)Tab.3 Distribution of clinical departments submitting specimens of KPN(n=18 895)
2.4 KPN 的耐藥率及變化趨勢
KPN 對氨芐西林耐藥率最高(8 年間每年均不小于90.3%),對頭孢菌素類耐藥率較高(10.1%~84.4%);對喹諾酮類(環丙沙星、左氧氟沙星)的耐藥率為10.8%~55.9%;對氨基苷類(阿卡米星、慶大霉素)的耐藥率較低(1.2%~28.4%);對碳青霉烯類中的亞胺培南和美羅培南的耐藥率分別為4.2%~15.6%和5.8%~52.6%;對替加環素的耐藥率最低(0~4.7%)。各抗菌藥物不同年份耐藥率比較,差異均有統計學意義(P<0.001)。詳見表4。

表4 2014年至2021年KPN對18種抗菌藥物的耐藥率(%)Tab.4 Resistance rates of KPN to 18 antibiotics from 2014 to 2021(%)
2.5 特殊KPN 檢出情況
產超廣譜β-內酰胺酶KPN(ESBLs-KPN)檢出率為6.64%~17.06%,其中2014 年最高,2019 年最低;耐碳青霉烯類KPN(CRKP)檢出率為3.06%~22.02%,其中2020年最低,2021年最高。詳見表5。

表5 2014年至2021年ESBLs肺炎克雷伯菌和CRKP的檢出情況(株/%)Tab.5 Detection of extended spectrum β-lactamase-producing Klebsiella pneumoniae and carbapenem resistant Klebsiella pneumoniae from 2014 to 2021(strain/%)
2.6 AUD
該院2014 年抗菌藥物AUD 低于全國和重慶市水平,2015 年起逐步上升,2017 年達峰值后逐步回落,2019年至2021年接近全國水平。詳見圖2。
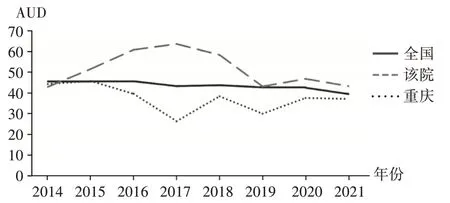
圖2 2014年至2021年某院抗菌藥物AUD變化趨勢Fig.2 Changes of AUD in a hospital from 2014 to 2021
3 討論
KPN 既是臨床常見的條件致病菌,也是引起院內感染的主要病原菌,易使免疫受損、基礎疾病重、接受侵入性操作等的患者出現肺部感染、血流感染及泌尿系統感染等,嚴重時還可引起膿毒癥、化膿性腦膜炎等致死率極高的急危重癥[8-11]。
本研究結果顯示,2014 年至2021 年該院檢出最多的病原菌是KPN,且該菌2016 年起連續6 年檢出率在病原菌中居首位,表明該院KPN 感染較嚴重,應引起高度重視。8年間,該院分離的主要病原菌與文獻[12-13]2018 年和2019 年中國細菌耐藥監測網(CHINET)報道的前幾個細菌相同,但排序不一致,呈地域差異。8 年間,KPN 送檢標本最多的為痰液,提示該菌主要引起呼吸道感染,與秦智謙[14]、吳佳怡等[15]的報道結果一致;臨床科室送檢數排前3的分別為腦外科、兒科、急救部,腦外科和急救部的患者常進行手術、住院周期長、侵襲性醫療操作多,加之應用多種廣譜抗菌藥物,均可能增加KPN 的感染概率。而兒科患者本身免疫系統還未完善,自身抵抗力弱,導致感染發生率增加。
近年來,隨著廣譜抗菌藥物的大量應用,細菌耐藥性給臨床抗感染治療帶來了很大挑戰。KPN 被美國感染病協會列為院內感染高度耐藥細菌“ESKAPE”(由屎腸球菌、金黃色葡萄球菌、KPN、鮑曼不動桿菌、銅綠假單胞菌、腸桿菌屬細菌首字母組成)之一[16]。因此,連續監測KPN 對于判斷抗菌藥物的耐藥率有很大價值,可為臨床合理用藥提供依據。KPN 對氨芐西林的耐藥率很高,臨床需排除該用法;對酶抑制劑復方制劑中的哌拉西林他唑巴坦的耐藥率較低;對氨基苷類中的阿米卡星耐藥率較低,表明其具有較強的抗菌活性,但該類藥有耳、腎毒性,臨床應用受限(多在聯合治療時應用)[17];對比全國細菌耐藥監測網(CARSS)2014年至2021年耐藥率[18-20],該院頭孢菌素類的耐藥率和CARSS 中數據均呈逐步下降趨勢,而環丙沙星和左氧氟沙星的耐藥率和CARSS 一樣不斷升高,但該院環丙沙星的耐藥率大幅上升,而CARSS 中環丙沙星的耐藥率則上升較緩,需特別注意。此外,KPN 對碳青霉烯類的耐藥率和CARSS一樣均呈不斷升高態勢,該院亞胺培南耐藥率的上升率與CARSS中的數據相近,美羅培南上升較CARSS中的數據更快。因此,臨床應更多關注CRKP檢出率較高的科室,加強對碳青霉烯類抗菌藥物的合理應用及醫院感染的管理,以防止其耐藥率進一步上升;KPN 對替加環素的耐藥率最低,與曹身云等[21]報道的耐藥率基本一致,表明替加環素對KPN 有良好的體外抗菌活性,可用于治療CRKP的感染。
該院分離的ESBLs - KPN 在前4 年呈逐年下降趨勢,后4年呈波浪形窄幅波動;CRKP從2017年至2020年呈波浪形下降,但2021年又開始上升。雖然該研究顯示KPN 耐藥情況較嚴重,但從中也可發現,近半數抗菌藥物耐藥率在2017 年達峰值后呈下降或波浪形下降趨勢,其中下降較明顯的有氨芐西林舒巴坦、頭孢呋辛、阿米卡星、妥布霉素、復方磺胺甲噁唑等。這可能與該院近年來積極落實國家關于抗菌藥物臨床合理應用政策,加強醫院感染控制所取得的成效相關,隨著醫院內抗菌藥物應用的規范化管理,尤其是對外科手術預防性使用抗菌藥物的限制,廣譜頭孢菌素類抗菌藥物的不合理應用有所減少,故KPN 對許多抗菌藥物的耐藥率有所下降。另有研究報道,細菌對某種抗菌藥物的耐藥性可能與該類藥物的使用強度相關[22]。該院AUD 在2014 年低于全國和重慶市水平,從2015年開始上升,在2017年達最高值后開始回落,且KPN 對許多抗菌藥物的耐藥率變化也與該趨勢一致,說明KPN 對某些抗菌藥物的耐藥性會與后者同向變化,進一步說明KPN 的耐藥性與抗菌藥物的使用強度有一定相關性,計算后者可指導臨床合理應用抗菌藥物,減少亂用、濫用現象的發生[23]。
綜上所述,該院2014 年至2021 年KPN 檢出率最高,其主要分布于腦外科、兒科、急救部,以引起呼吸道感染為主,對替加環素的耐藥率最低。許多抗菌藥物耐藥率已呈下降趨勢,表明該院對抗菌藥物的合理使用和感染控制等干預措施已獲成效,但仍需從以下幾個方面繼續加以改進。1)臨床醫師應重視病原學檢查,應根據藥敏試驗結果選用抗菌藥物,避免經驗性用藥和減少無指征應用抗菌藥物;2)微生物室應積極開展細菌耐藥性監測,加強與臨床溝通;3)臨床藥師應多深入臨床了解藥物應用情況,協助醫師制訂個體化用藥方案,促進臨床合理用藥;4)醫院繼續加強對抗菌藥物合理使用的管理力度,做好相應的醫院感染防控措施,加強環境衛生學監測,加強手衛生管理制度,從而有效控制KPN的感染及傳播。

