前饋控制策略聯合藥浴干預對新生兒黃疸退黃效果及預后的影響
王書環,王 珍,時紫瑋,馮小靜
(河南中醫藥大學第一附屬醫院 河南鄭州450000)
新生兒黃疸是指由于新生兒攝取、結合、排泄膽紅素的能力較弱,膽紅素極易在體內聚集而導致新生兒高膽紅素血癥,可分為生理性黃疸和病理性黃疸,而病理性黃疸若不積極治療,血液中游離膽紅素增加,通過腦脊液和血腦屏障引發膽紅素腦病,對新生兒生命造成嚴重威脅[1]。藍光治療在臨床治療新生兒黃疸過程中最常用,具有經濟方便、快捷有效的特點,存在發熱、腹瀉、皮疹等不良反應,且目前臨床研究著重于疾病治療的手段和預后,而忽略疾病預防的重要性[2]。前饋控制策略又稱預防性控制策略,是指通過預測臨床工作中可能出現的不良結果,采取預防性干預措施,減少不良結局或醫療護理中差錯事故的發生[3]。近年來,前饋控制策略的優勢在手術室、門診管理等領域得到有效發揮[4]。2020年6月1日~2022年9月1日,我們對56例黃疸患兒實施前饋控制策略聯合藥浴干預,取得滿意效果。現報告如下。
1 資料與方法
1.1 臨床資料 選取同期收治的112例黃疸患兒作為研究對象。納入標準:①符合《新生兒高膽紅素血癥診斷和治療專家共識》中關于新生兒黃疸的診斷標準[5];②胎齡≥37周、日齡≤18 d;③未對患兒進行黃疸治療;④遵循自愿原則,征得家屬同意并簽署知情同意書。排除標準:①存在免疫或其他功能缺陷的新生兒;②對所使用藥物過敏者;③身體有外傷不能進行藥浴和使用經皮黃疸測量儀者;④因病情危重無法接受治療者。脫落/退出標準:①由于病情惡化需要接受其他治療者;②監護人中途要求退出者;③實驗期間發生重大事件無法繼續實驗者。采用隨機數字表法將患兒分為實驗組和對照組各56例。研究組男24例、女32例,孕周37~42(38.96±1.78)周;出生體重2.7~4.0(3.36±0.49)kg;日齡0~14(12.45±1.73)d。對照組男31例、女25例,孕周37~42(39.12±1.35)周;出生體重3.0~3.9(3.39±0.37)kg;日齡0~18(12.91±1.26)d。兩組一般資料比較差異無統計學意義(P>0.05)。本研究經醫院醫學倫理委員會審批同意。
1.2 方法
1.2.1 對照組 實施中藥藥浴干預,具體內容如下:①方劑組成。茵陳15 g、炒梔子10 g、北柴胡6 g、醋郁金10 g、麩炒枳殼6 g、玉米須25 g、白術10 g、茯苓10 g、炒麥芽15 g、丹參10 g、忍冬藤15 g、金銀花10 g、虎杖12 g、馬鞭草10 g、金錢草10 g、甘草6 g,將處方藥物洗凈粉碎后加入500 ml水浸泡20 min,煎煮10 min。②具體方法。調節室內溫度為25~28 ℃,將煎煮好的湯藥加入裝有37~39 ℃的溫水浴缸中,每次藥浴時間控制為15~20 min。注意事項:a.注意保暖。在藥浴前使用浴巾包裹患兒,在藥浴過程中注意水溫變化,藥浴后迅速擦干。b.注意狀況。在藥浴前查看患兒皮膚情況,藥浴過程中注意觀察患兒反應,藥浴后注意查看有無皮疹等過敏癥狀。c.做好防護。為避免浸濕新生兒臍帶,藥浴前可使用臍帶貼保護,藥浴結束后對患兒臍部進行常規消毒。d.注意手法。藥浴前使用頸部游泳圈,操作者用左手臂托住患兒頭頸和背部,右手扶住臀部,先將患兒下肢放在水中使其適應,再放入身體,從而協助伸展四肢。e.注意藥浴時間。應在患兒進餐1 h后進行藥浴,避免因嘔吐導致誤吸。連續使用中藥藥浴治療7 d。
1.2.2 實驗組 在對照組基礎上實施前饋控制策略進行干預,包括以下內容:①建立前饋控制小組。包括1名N3A層級護士(組長)、1名N2C層級護士(副組長)和4名N2B層級護士(組員)。組長負責制訂前饋控制護理方案并進行風險評估,督促相關措施的落實;副組長負責臨床資料的收集匯總及任務的上傳下達,組員在組長、副組長領導下通過共同回顧分析臨床護理實踐中新生兒黃疸的相關經驗,并檢索中國知網、萬方數據、普維資訊3個數據庫關于預防和干預新生兒黃疸的相關資料,參與制訂相關干預措施。②小組成員培訓。由組長、副組長負責對組員進行培訓,培訓內容包括新生兒黃疸的危險因素、預防與干預措施及相關藥物的使用和不良反應;臨床工作危險意識和專業能力;前饋控制策略的目標、實施內容與質量控制方式。③分析危險因素。前饋控制小組通過檢索國內外文獻并根據臨床研究特點,經小組討論確定影響新生兒黃疸因素包括。a.圍生期因素。與妊娠期高血壓、糖尿病、早產、剖宮產、胎膜早破、宮內窘迫等有關。b.感染因素。與新生兒肺炎、腸炎、臍炎、敗血癥等有關;c.母乳因素。與母乳喂養導致母乳性黃疸有關。d.溶血因素。與母嬰血型不合引起溶血有關。e.先天因素。與葡萄糖-6-磷酸脫氫酶缺乏、NADSYN1基因rs12785878位點GG基因型等有關。f.生理因素:與新生兒膽紅素生成、代謝及重吸收特點有關。④建立護理干預措施。前饋控制小組根據新生兒黃疸的危險因素,制訂相關干預措施,改善患兒癥狀和預后情況。a.圍生期因素:由于早產、胎膜早破等圍生期因素導致患兒身體機能下降,在護理過程中嚴密觀察生命體征、膽紅素水平、體重、血糖等變化情況,并根據患兒具體情況實施吸氧、抗炎、控制血糖、糾正酸中毒等對癥治療。b.感染因素:每天檢查消毒新生兒臍部,保持臍部干燥,以免誘發臍部感染;合理喂養,避免吸入性肺炎;做好醫療器械及病房環境的消毒,避免細菌進入導致新生兒敗血癥的發生;根據實驗室檢查結果調整新生兒抗生素的使用頻率和劑量,避免抗生素使用不足或過量造成感染加重或耐藥性。c.母乳因素:母乳性黃疸發病機制尚不清楚,考慮與膽紅素代謝、重吸收有關,可通過增加母乳喂養次數、減少母乳喂養量的方式,刺激患兒腸蠕動從而減少膽紅素的吸收[6]。此外,母乳喂養不足也會導致母乳性黃疸的發生,因此,應加強對家屬的健康教育,強調按時按量母乳喂養的重要性,當母乳喂養量不能滿足患兒需求時可適當給予配方乳,保證充足的營養攝入[7]。d.溶血因素:新生兒出生后盡早進行血型血清學試驗及血清膽紅素水平的監測,必要時進行換血、藍光治療及靜脈注射免疫球蛋白等治療。e.先天因素:葡萄糖-6-磷酸脫氫酶缺乏不會對人體造成直接影響,接觸有氧化作用的物質時可能誘發黃疸,在日常治療與護理工作中,注意避免此類患兒接觸或使用氧化物質,對不明原因的新生兒溶血,通過檢測葡萄糖-6-磷酸脫氫酶活性進一步判斷,若葡萄糖-6-磷酸脫氫酶缺乏時及時給予藍光照射、換血療法及其他對癥支持治療。f.生理方面:通過撫觸、游泳、捏脊等,預防和減輕新生兒黃疸發生。一般在患兒游泳或沐浴后進行撫觸,通過撫摸、輕揉、擠捏等手法,依次對患兒背部、頭部、胸腹部、四肢進行按摩;一般在患兒出生24 h內進行游泳,使用專業游泳圈和臍部保護貼,醫護人員輕托患兒頭頸和臀部,緩慢放入水中,使其在水中伸展四肢,一般10~15 min;捏脊時使患兒放松俯臥于床上,采用三指法以捏、捻、推等方式,從督脈開始推到大椎穴,重復3~5次[8-9]。
1.3 觀察指標 ①療效。根據《新生兒高膽紅素血癥診斷和治療專家共識》標準評估干預效果,痊愈:皮膚黃染等癥狀體征完全消失,實驗室檢查指標恢復正常(黃疸指數<6 mg/dl);顯效:皮膚黃染等癥狀體征基本消失,實驗室指標明顯改善(黃疸指數6~8.9 mg/dl);有效:皮膚黃染等癥狀體征有好轉,實驗室指標有改善(黃疸指數9~11.99 mg/dl);無效:皮膚黃染等癥狀體征無好轉甚至加重,實驗室指標沒有改善甚至惡化(黃疸指數>12 mg/dl)。治療總有效率(%)=(痊愈例數+顯效例數+有效例數)/總例數×100%。②血清膽紅素:分別于干預前和干預5 d后清晨空腹時,對患兒靜脈血如直接膽紅素(DBIL)、間接膽紅素值(IBIL)、總膽紅素(TBIL)水平進行檢測。③比較兩組日均膽紅素下降值、住院時間、黃疸消退時間。日均膽紅素下降值:每12 h采用經皮黃疸儀測量并記錄患兒眉心正中、前胸、大腿內側處的膽紅素數值,以3處平均值進行最終標準,每日與前一天進行比較,記錄每日膽紅素下降值。④不良反應發生率:觀察兩組患兒干預期間不良反應發生情況。⑤再入院率:出院1個月后對兩組患兒進行隨訪并觀察再入院情況。
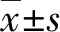
2 結果
2.1 兩組療效比較 見表1。

表1 兩組療效比較
2.2 兩組干預前后DBIL、IBIL、TBIL水平比較 見表2。

表2 兩組干預前后DBIL、IBIL、TBIL水平比較
2.3 兩組恢復情況比較 見表3。

表3 兩組恢復情況比較
2.4 兩組不良反應發生情況比較 見表4。

表4 兩組不良反應發生情況比較
2.5 兩組再入院率比較 實驗組再入院率為3.57%(2/56),對照組為14.28%(8/56),兩組比較差異有統計學意義(χ2=3.952,P=0.046)。
3 討論
新生兒黃疸是以皮膚、黏膜、鞏膜黃染為主要表現的常見疾病,其中生理性黃疸發病率較高,但一般不需要進行治療可自行恢復;而病理性黃疸病因復雜且病程較長,治療不及時將引起膽紅素腦病、聽力障礙等并發癥和后遺癥[10-11]。目前,新生兒黃疸采用光照療法、中西醫聯合治療等對癥治療,雖然對黃疸的恢復有積極作用,但不能從根本上改善患兒黃疸情況。前饋控制策略通過對新生兒黃疸可能存在的高危因素進行預測,采取預防性干預措施,對疾病的預防和康復起積極作用。有研究顯示,前饋控制策略在改善結直腸癌根治術后老年人的睡眠質量、降低肺部手術患兒術后惡心嘔吐發生率等方面已取得顯著效果[12-13]。
本研究結果顯示,實驗組治療總有效率高于對照組(P<0.05),證明前饋控制策略聯合藥浴干預可有效提升新生兒黃疸的治療效果。原因在于:通過利用前饋控制策略,對患兒黃疸易感因素進行分析,密切觀察生命體征、實驗室檢查結果及母乳喂養情況等,針對患兒情況采取抗感染、合理喂養等干預措施,減少因宮內窘迫、吸入性肺炎、胎膜早破等因素導致危險事件的發生,從而減少新生兒黃疸的發生、發展;同時,通過分析檢測葡萄糖-6-磷酸脫氫酶活性及對NADSYN1基因多態性的研究,使不明原因新生兒黃疸的診斷和治療效率得到進一步提升。
本研究結果表明,干預5 d后,實驗組日均黃疸指數和血清總膽紅素水平均低于對照組(P<0.05),表明前饋控制策略聯合藥浴干預治療新生兒黃疸的退黃效果顯著。原因在于:在使用中藥藥浴治療同時,采取撫觸等積極有效的前饋控制措施,減少患兒出生后體內紅細胞破壞、增加膽紅素在患兒體內攝取、結合和轉運能力。有研究表明,游泳不僅可以提高新生兒神經、骨骼、消化等系統的生長發育,還可以提高新生兒全身血液循環能力,加快膽紅素代謝[14];皮膚是新生兒的重要感覺器官,對患兒皮膚進行科學、規律的撫摸,可以刺激迷走神經,使腸道蠕動增加,消化能力增強,從而加快患兒胎便排出、減少膽紅素在體內滯留[15]。
本研究結果顯示,干預后,實驗組DBIL、IBIL、TBIL、黃疸消退時間、住院時間均優于對照組(P<0.05),且日均膽紅素下降值高于對照組(P<0.05),表明前饋控制策略聯合藥浴干預具有較好的退黃效果。分析原因:與傳統護理手段相比,在建立前饋控制小組的基礎上,通過對小組成員進行綜合能力培訓,提升小組成員的預見性和前瞻性,使其能夠根據患兒存在危險因素進行預防性干預,從而提升治療效果,促進各項臨床指標的恢復。本研究結果顯示,干預后實驗組不良反應發生率和再入院率均低于對照組(P<0.05),表明前饋控制策略聯合藥浴干預對新生兒黃疸預后效果好,與通過前饋控制小組的干預,提升護理整體水平、減輕疾病對患兒影響有關。本研究小組針對母乳性黃疸的不同發病原因,分別采取少量多次和足量的母乳喂養方式,使患兒充分獲得母乳營養物質的同時,有效避免母乳中葡萄糖醛酸苷酶對患兒身體產生的不良反應,提升預后效果。此外,通過分析患兒具體情況,及時采取藍光照射、抗感染、糾正酸中毒等措施,改善患兒食欲缺乏、減輕嗜睡、肢體抽搐等繼發性損傷,提升干預效果。
綜上所述,前饋控制策略聯合藥浴干預對治療新生兒黃疸,具有較好的療效并對改善患兒預后產生積極作用。

