目標(biāo)管理理論的精細(xì)化護(hù)理干預(yù)在老年重癥胰腺炎患者中的應(yīng)用
鄭 艷,姚艷玲,劉 悅
(無(wú)錫市第二人民醫(yī)院 江蘇無(wú)錫214000)
老年重癥胰腺炎(SP)主要是指由膽道疾病、酗酒以及暴飲暴食所致的特殊急性胰腺炎類(lèi)型,主要以腹痛、消化道出血、休克等癥狀為主要臨床表現(xiàn),病死率較高。據(jù)統(tǒng)計(jì),目前SP平均發(fā)病率為23.12%,老年患者群體占其中的45.73%,而我國(guó)每年因SP死亡的老年患者人數(shù)高達(dá)4700例[1]。臨床采用液體復(fù)蘇、腸內(nèi)營(yíng)養(yǎng)維持及手術(shù)等方式,減少體液流失、糾正電解質(zhì)紊亂,控制患者病情發(fā)展。但老年SP患者由于自身胰腺消化液分泌所產(chǎn)生的消化作用,易對(duì)患者其他器官組織造成損害,進(jìn)而導(dǎo)致消化道出血、感染、休克等并發(fā)癥,因此,保證治療效果、控制疾病發(fā)展以及提高生存概率與質(zhì)量已成為臨床護(hù)理亟待解決的問(wèn)題[2]。目前傳統(tǒng)的護(hù)理模式已無(wú)法滿足老年SP患者治療期間的風(fēng)險(xiǎn)防控,因此,使用目標(biāo)管理理論的精細(xì)化護(hù)理模式,該模式主要是指通過(guò)明確臨床護(hù)理目標(biāo),充分發(fā)揮主觀能動(dòng)性,以全面提高臨床護(hù)理質(zhì)量為最終目的,目前該模式已被廣泛應(yīng)用于各類(lèi)老年住院患者中[3]。2019年4月1日~2021年9月1日,我們對(duì)45例老年SP患者實(shí)施目標(biāo)管理理論的精細(xì)化護(hù)理干預(yù)。現(xiàn)報(bào)告如下。
1 資料與方法
1.1 臨床資料 選取同期收治的90例老年SP患者為研究對(duì)象。納入標(biāo)準(zhǔn):①入組前已出現(xiàn)急性上腹痛且伴有惡心、嘔吐、腹脹等胃腸道癥狀,經(jīng)腹部X線斷層掃描(CT)檢查,符合《急性胰腺炎診治指南(2014)》[4]診斷標(biāo)準(zhǔn)者;②年齡60~74歲者;③Ranson評(píng)分[5]≥3分,急性生理與慢性健康評(píng)分Ⅱ(APACHEⅡ)[6]≥8分者;④意識(shí)清晰者;⑤患者及家屬均已簽署知情同意書(shū)。排除標(biāo)準(zhǔn):①合并消化系統(tǒng)疾病者;②合并其他感染或傳染性疾病者;③合并心、肝、腎等臟器功能不全者;④合并其他嚴(yán)重內(nèi)分泌系統(tǒng)疾病者;⑤長(zhǎng)期使用糖皮質(zhì)激素者;⑥近3個(gè)月內(nèi)參與過(guò)相關(guān)臨床研究者。按照隨機(jī)數(shù)字表法將患者分為觀察組和對(duì)照組各45例。觀察組男25例(55.56%)、女20例(44.44%),年齡(65.19±1.98)歲;Ranson評(píng)分(7.30±2.52)分;APACHEⅡ評(píng)分(8.51±0.30)分;疾病類(lèi)型:膽源性胰腺炎8例(17.78%),酒精性胰腺炎13例(28.89%),其他24例(53.33%)。對(duì)照組男24例(53.33%)、女21例(46.67%),年齡(65.20±2.01)歲;Ranson評(píng)分(7.26±2.48)分;APACHEⅡ評(píng)分(8.46±0.23)分;疾病類(lèi)型:膽源性胰腺炎10例(22.22%),酒精性胰腺炎10例(22.22%),其他25例(55.56%)。兩組一般資料比較差異無(wú)統(tǒng)計(jì)學(xué)意義(P>0.05)。本研究經(jīng)醫(yī)院醫(yī)學(xué)倫理委員會(huì)批準(zhǔn)。
1.2 方法
1.2.1 對(duì)照組 實(shí)施常規(guī)護(hù)理干預(yù),時(shí)間為2周,首先成立小組,小組組長(zhǎng)由主治醫(yī)生與護(hù)士長(zhǎng)共同擔(dān)任,小組成員由責(zé)任護(hù)士組成,均執(zhí)有專(zhuān)業(yè)資格證書(shū),已接受并通過(guò)相關(guān)技能培訓(xùn)與考核。具體內(nèi)容如下。①基礎(chǔ)檢查:入院當(dāng)天對(duì)患者進(jìn)行常規(guī)身體檢查,組長(zhǎng)根據(jù)病理檢查結(jié)果為其制訂相應(yīng)的治療與護(hù)理方案,對(duì)危重患者及時(shí)開(kāi)放綠色通道。②健康教育:由組長(zhǎng)利用多媒體技術(shù)將相關(guān)知識(shí)制成短視頻、PPT等,由組員借助上述資料開(kāi)展健康教育,包括疾病知識(shí)、本院治療方法與流程、日常注意事項(xiàng)等。③心理干預(yù):由組員對(duì)存在焦慮、緊張等負(fù)性情緒的患者及家屬,采用一對(duì)一的形式進(jìn)行心理干預(yù)。④日常管理:保持室內(nèi)空氣流通,組員每天對(duì)病房進(jìn)行1次清潔、消毒,在此基礎(chǔ)上給予用藥或其他治療措施。⑤營(yíng)養(yǎng)補(bǔ)充:選用適合患者自身情況的營(yíng)養(yǎng)液,通過(guò)腸內(nèi)營(yíng)養(yǎng)支持的方式進(jìn)行營(yíng)養(yǎng)補(bǔ)充,增強(qiáng)機(jī)體免疫力。⑥疼痛干預(yù):在治療期間,保持患者舒適體位,以仰臥位為宜,組員每天輔助患者完成局部按摩、關(guān)節(jié)活動(dòng)等日常行為,在此基礎(chǔ)上播放患者喜歡的音樂(lè)、電影等娛樂(lè)節(jié)目,分散注意力;對(duì)重度疼痛患者遵醫(yī)囑給予相應(yīng)的鎮(zhèn)痛藥物。⑦并發(fā)癥護(hù)理:責(zé)任醫(yī)師每天對(duì)患者進(jìn)行1次生理指標(biāo)檢測(cè),時(shí)刻了解身體情況;對(duì)留置導(dǎo)管患者,責(zé)任護(hù)士需定期檢查,確保導(dǎo)管通暢,并密切關(guān)注患者生理變化,如存在其他情況需及時(shí)向主治醫(yī)師匯報(bào)。⑧院后干預(yù):待患者各項(xiàng)生命體征符合出院標(biāo)準(zhǔn)后,組員及時(shí)為其辦理出院手續(xù),同時(shí)囑家屬相關(guān)注意事項(xiàng),并留取電話、微信等聯(lián)系方式,每隔1周進(jìn)行1次電話隨訪,了解患者個(gè)體情況,如出現(xiàn)其他反應(yīng)需囑家屬及時(shí)返院檢查。
1.2.2 觀察組 在常規(guī)護(hù)理基礎(chǔ)上實(shí)施目標(biāo)管理理論的精細(xì)化護(hù)理,干預(yù)時(shí)間為2周。首先明確護(hù)理目標(biāo),并以此為根據(jù)實(shí)施對(duì)應(yīng)的護(hù)理措施,具體內(nèi)容如下。①目標(biāo)為維持患者氧飽和度>90%、動(dòng)脈血過(guò)氧化鍶(SrO2)>80%、中心靜脈壓或混合血氧飽和度>70%:由組員利用鼻導(dǎo)管或氧氣面罩給予患者75%的氧氣吸入,將呼吸次數(shù)控制為16次/min,每間隔2 h進(jìn)行1次上述指標(biāo)監(jiān)測(cè)。②目標(biāo)為6 h內(nèi)將患者中心靜脈壓維持在8~12 mm Hg(1 mm Hg=0.133 kPa),平均動(dòng)脈壓>65 mm Hg與腔靜脈血氧飽和度>70%:由組長(zhǎng)為患者建立3條靜脈通路,分別用于液體輸入、升壓藥物輸入和采血檢驗(yàn)。在液體復(fù)蘇前1小時(shí),組員在第1條靜脈通路輸注占體重3%的液體,直至中心靜脈壓調(diào)整至目標(biāo)水平即可。在上述措施完成后,每間隔2 h由組員利用第3條靜脈通路進(jìn)行血壓樣本采集,組長(zhǎng)負(fù)責(zé)二次血?dú)夥治?如患者相關(guān)指標(biāo)未達(dá)到理想標(biāo)準(zhǔn),需再次重復(fù)上述流程。③目標(biāo)為12 h內(nèi)將患者血壓維持在收縮壓90~140 mm Hg、舒張壓60~89 mm Hg、心率80~100次/min、體溫35~36 ℃:組員密切觀察患者各項(xiàng)生命體征變化,監(jiān)測(cè)項(xiàng)目包括上述生理指標(biāo),當(dāng)患者實(shí)際情況與目標(biāo)存在差異時(shí),組長(zhǎng)可通過(guò)第2條靜脈通路輸注相關(guān)藥物,調(diào)整指標(biāo)水平,同時(shí)將輸注藥物或液體溫度控制在患者血管接受范圍內(nèi),而對(duì)體表溫度降低者應(yīng)使用熱水袋進(jìn)行物理保暖,結(jié)合實(shí)際情況適當(dāng)調(diào)節(jié)水袋溫度,直至體溫控制在35~36 ℃,并利用智能加濕器將濕度控制在40%~60%。
1.3 評(píng)價(jià)指標(biāo)
1.3.1 相關(guān)時(shí)間指標(biāo) 比較兩組患者腹痛緩解時(shí)間、體溫恢復(fù)時(shí)間及住院時(shí)間。
1.3.2 并發(fā)癥發(fā)生率與病死率 于患者入院當(dāng)天至出院30 d內(nèi),統(tǒng)計(jì)兩組消化道出血、感染等并發(fā)癥發(fā)生率及病死率。
1.3.3 生存質(zhì)量 于出院30 d時(shí),采用世界衛(wèi)生組織生存質(zhì)量測(cè)定量表簡(jiǎn)表(WHOQOL-BREF)[7]比較兩組患者生存質(zhì)量,該量表包括生理變化(7個(gè)條目)、心理領(lǐng)域(6個(gè)條目)、社會(huì)關(guān)系(3個(gè)條目)、環(huán)境領(lǐng)域(8個(gè)條目)、總體狀況(2個(gè)條目)5個(gè)領(lǐng)域,共26個(gè)條目,每個(gè)條目分值為1~5分,總分范圍26~130分,分?jǐn)?shù)越高表示患者生存質(zhì)量越好。該量表Cronbach′s α為0.5571~0.9323。
2 結(jié)果
2.1 兩組相關(guān)時(shí)間指標(biāo)比較 見(jiàn)表1。

表1 兩組相關(guān)時(shí)間指標(biāo)比較
2.2 兩組并發(fā)癥發(fā)生率及病死率比較 見(jiàn)表2。

表2 兩組并發(fā)癥發(fā)生率及病死率比較[例(%)]
2.3 兩組出院30 d后WHOQOL-BREF評(píng)分比較 見(jiàn)表3。
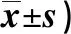
表3 兩組出院30 d后WHOQOL-BREF評(píng)分比較(分,
3 討論
SP作為老年群體常見(jiàn)疾病,其治療難度較高且預(yù)后恢復(fù)時(shí)間漫長(zhǎng),其不僅時(shí)刻威脅患者生命健康,同時(shí)嚴(yán)重降低日常生存質(zhì)量,而經(jīng)過(guò)現(xiàn)代臨床的不斷探討深入,目前國(guó)內(nèi)外仍未發(fā)現(xiàn)完美的干預(yù)方法[8]。但李平[9]關(guān)于對(duì)老年重癥腦卒中與肝硬化患者研究發(fā)現(xiàn),觀察組并發(fā)癥與生活質(zhì)量方面的效果收益明顯優(yōu)于對(duì)照組,由此可見(jiàn),該護(hù)理模式具有應(yīng)用價(jià)值。
本研究結(jié)果顯示,觀察組相關(guān)時(shí)間指標(biāo)均優(yōu)于對(duì)照組(P<0.05,P<0.01),由此可見(jiàn),目標(biāo)管理理論的精細(xì)化護(hù)理對(duì)提升老年SP患者恢復(fù)速度效果更顯著。原因在于,常規(guī)護(hù)理能夠利用病情監(jiān)護(hù)、營(yíng)養(yǎng)支持、基礎(chǔ)治療等方式,控制患者病情發(fā)展,但缺乏明確的臨床護(hù)理措施,而實(shí)施目標(biāo)管理理論的精細(xì)化護(hù)理后,提前設(shè)立治療目標(biāo),明確護(hù)理目的,在此基礎(chǔ)上結(jié)合高濃度氧氣攝入、控制血壓藥物的調(diào)節(jié)及基礎(chǔ)的疼痛管理等,全面推動(dòng)患者康復(fù)進(jìn)程。此外,該模式具有良好的預(yù)防性效果,與常規(guī)護(hù)理相比,該模式更加注重監(jiān)護(hù)時(shí)間、監(jiān)護(hù)內(nèi)容、監(jiān)護(hù)措施等,充分發(fā)揮康復(fù)目標(biāo)的實(shí)際性作用,同時(shí)通過(guò)優(yōu)化治療護(hù)理流程如建立3條靜脈通路、全面控制血壓和體溫等,最大限度地降低老年SP患者治療期間的潛在風(fēng)險(xiǎn),進(jìn)而降低并發(fā)癥發(fā)生率及病死率。本研究結(jié)果顯示,觀察組并發(fā)癥發(fā)生率與病死率低于對(duì)照組(P<0.05),能夠充分證實(shí)上述觀點(diǎn)正確性。本研究結(jié)果顯示,出院30 d時(shí),觀察組WHOQOL-BREF評(píng)分高于對(duì)照組(P<0.05),說(shuō)明在該疾病患者恢復(fù)效果提升與并發(fā)癥發(fā)生率降低聯(lián)合作用下,其生存質(zhì)量水平得到改善。
綜上所述,對(duì)老年SP患者實(shí)施目標(biāo)管理理論的精細(xì)化護(hù)理模式,能夠明顯加快恢復(fù)速度,降低并發(fā)癥發(fā)生率與病死率,提高患者生存質(zhì)量,但由于本次研究納入對(duì)象相對(duì)較少,可能與實(shí)際結(jié)果存在部分偏差,因此,建議在今后的相關(guān)研究中,擴(kuò)充樣本來(lái)源,增加研究合理性。
- 齊魯護(hù)理雜志的其它文章
- 基于羅森塔爾效應(yīng)的健康教育在妊娠期糖耐量減低患者中的應(yīng)用
- 賦能教育護(hù)理干預(yù)對(duì)初產(chǎn)婦母乳喂養(yǎng)知識(shí)掌握率、母乳成功喂養(yǎng)率的影響
- Orem自護(hù)理論在學(xué)齡期哮喘患兒中的應(yīng)用
- 家庭參與護(hù)理模式在新生兒重癥監(jiān)護(hù)病房早產(chǎn)兒中的應(yīng)用
- 增強(qiáng)型體外反搏聯(lián)合心臟康復(fù)護(hù)理在心功能不全患者中的應(yīng)用
- 目標(biāo)控制下的康復(fù)訓(xùn)練方案在脊髓損傷神經(jīng)源性膀胱患者中的應(yīng)用

