虛擬現實視覺訓練對斜視性弱視患兒病情的影響分析
徐鶯歌,張欣星,錢錦芳,張玉明
(1.桂林市人民醫院 眼科,廣西 桂林 541000;2.中山大學中山眼科中心,廣東 廣州 510000)
斜視性弱視是指復視和混淆視,給患者帶來極度不適,視中樞主動抑制斜視眼黃斑輸入的視沖動,導致弱視發生。斜視性弱視是視覺發育敏感期異常視覺經驗所導致的以空間視力損害為特征的一組視力不良綜合征[1-2]。這種弱視是斜視的后果,屬于功能性、繼發性,可通過治療干預被逆轉,因此尋找高效可靠的治療方案具有重要的臨床意義[3-4]。促進雙眼視功能恢復、防治弱視復發是斜視性弱視治療的最終目的,雖然傳統遮蓋聯合視覺刺激對弱視患兒的視力提升效果已經不是研究中得到證實[5-6],但也有不少患兒的治療效果不理想。虛擬現實視覺訓練是一種“推拉式”知覺學習,其在眼科治療領域逐步開展[7],但在斜視性弱視患兒中的應用研究目前尚少。鑒此,本次研究旨在探討虛擬現實視覺訓練在斜視性弱視患兒中的應用效果,為臨床治療方案的選擇提供新的思路。
1 對象與方法
1.1 研究對象
選取2020 年4 月至2021 年4 月桂林市人民醫院和中山大學中山眼科中心收治的斜視性弱視患兒80 例為研究對象,采用隨機數字表法將其分為觀察組(40 例,45 眼)和對照組(40 例,47眼)。本研究獲醫院醫學倫理委員會批準(20200317),患兒監護人知情同意參與。兩組一般資料比較,差異無統計學意義(P>0.05),具有可比性。見表1。
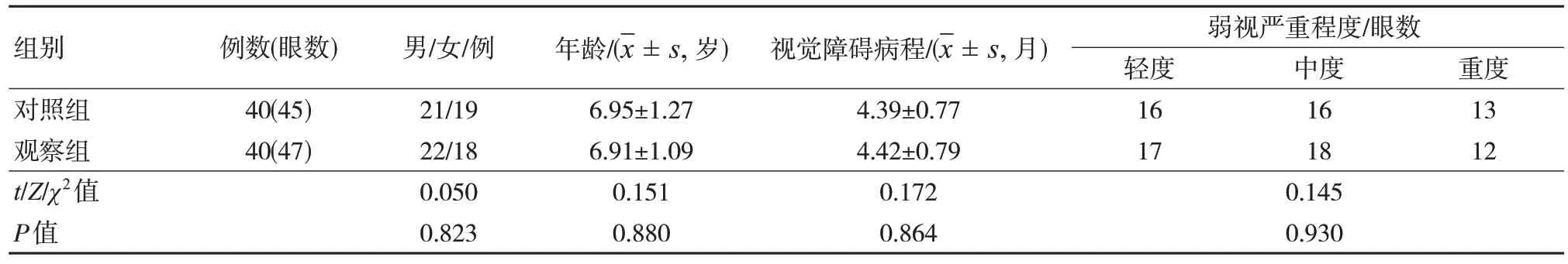
表1 兩組基線資料比較
1.2 納入與排除標準
納入標準:①符合《弱視診斷專家共識(2011 年)》[8]中關于斜視性弱視的診斷標準;②年齡3~12 周歲;③均已完成斜視的規范化治療;④治療依從性好,能全程配合干預及療效評估;⑤臨床資料完整。排除標準:①合并其他基礎性眼部疾患;②有眼部外傷手術史;③合并嚴重心、肝、腎功能障礙或自身免疫性疾病等;④智力發育落后、無法配合治療。
1.3 治療方法
1.3.1 對照組 研究對象均接受臨床斜視性弱視常規治療,包括配戴合適的眼鏡矯正屈光不正以達最佳矯正視力,具體根據患兒的年齡、弱視程度選擇遮蓋“正常眼”的時間,如輕度弱視患兒遮蓋“正常眼”2~4 h/d、中度弱視患兒遮蓋“正常眼”4~6 h/d、重度弱視患兒遮蓋“正常眼”6 h/d。其他訓練內容包括視覺精細刺激(個體化制定精細和刺激閾值)、雙眼視功能訓練(視力達0.6 的患兒可實施,首先使用紅綠閱讀單位脫抑制,其后戴上4D 液晶開關眼鏡練習同時視功能,進而練習融像知覺功能)、動態立體視覺訓練和靜態定量隨機點立體視覺訓練(佩戴4D 液晶開關眼鏡,目標遠近交替移動,動態調節、鍛煉患者三維空間的視差感知能力),上述訓練單次持續時間55 min,每周進行3 次及以上,以20 次為1 療程,每訓練7 次復查視力及雙眼三級視功能情況,根據具體視力提升情況調整訓練方案。總治療時間為6 月。
1.3.2 觀察組 在對照組治療方案基礎上加入虛擬現實視覺訓練,具體如下:將虛擬現實數據庫系統安裝于手機,患兒配戴虛擬現實頭盔進行訓練,每日早、晚各訓練1 次,單次做2 組,每組訓練時間10 min,組間間隔時間10 min,總治療時間為6 月。
1.4 觀察指標
①最佳矯正視力及立體視情況。于治療前、治療后6 個月進行最佳矯正視力及立體視檢查。視力采用標準對數視力表進行評估,數值越高代表視力越好。立體視銳度≤60"為正常立體視,80"~200"為黃斑立體視,400"~800"為周邊立體視,僅能識別立體蒼蠅者或全部不能識別者,其立體視計為3000"。②療效情況。于治療6 個月后參考《弱視診斷專家共識(2011 年)》[8]評估患兒的療效情況。基本治愈:視力提高至≥0.9,立體視檢查正常;有效:視力增長≥2 行,立體視檢查由重度缺損減輕至中度或輕度缺損,或由中度缺損減輕至輕度缺損;無效:視力減退或提高≤1 行,立體視治療前后無變化或減退。總有效率=[(基本治愈眼數+有效眼數)/總眼數]×100%。
1.5 統計學方法
使用SPSS 20.0 統計學軟件對數據進行處理。計量資料以均數±標準差()表示,兩組間比較采用獨立樣本t檢驗;計數資料以百分率(%)表示,兩組間比較采用獨立樣本χ2檢驗。等級資料的比較采用秩和檢驗。P<0.05 為差異有統計學意義。
2 結果
2.1 兩組治療前后最佳矯正視力比較
兩組治療前的最佳矯正視力差異無統計學意義(P>0.05)。觀察組不同弱視程度患兒治療后的最佳矯正視力均優于同層別的對照組患兒,差異有統計學意義(P<0.05)。見表2。
表2 兩組治療前后最佳矯正視力比較()
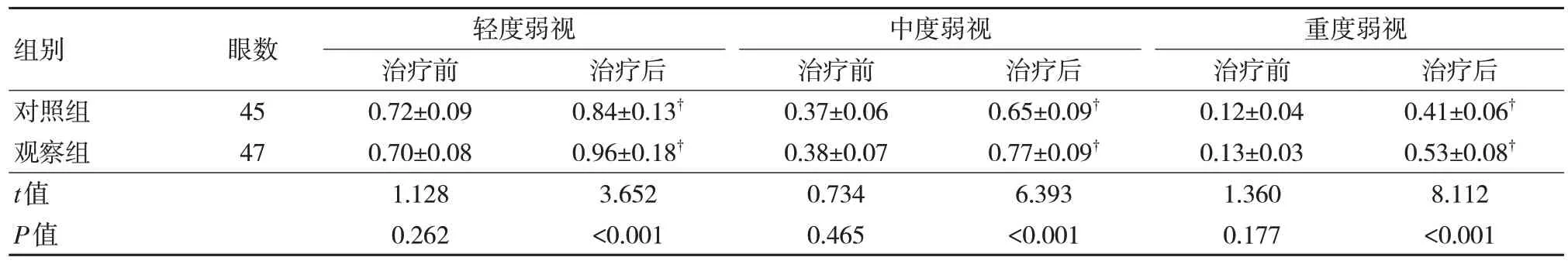
表2 兩組治療前后最佳矯正視力比較()
注:?與同組治療前比較,P<0.05。
2.2 兩組治療前后立體視情況比較
兩組治療前的立體視比較差異無統計學意義(P>0.05)。觀察組不同弱視程度患兒治療后的立體視情況均優于同層別的對照組患兒,差異有統計學意義(P<0.05)。見表3。
表3 兩組治療前后立體視情況比較(,")
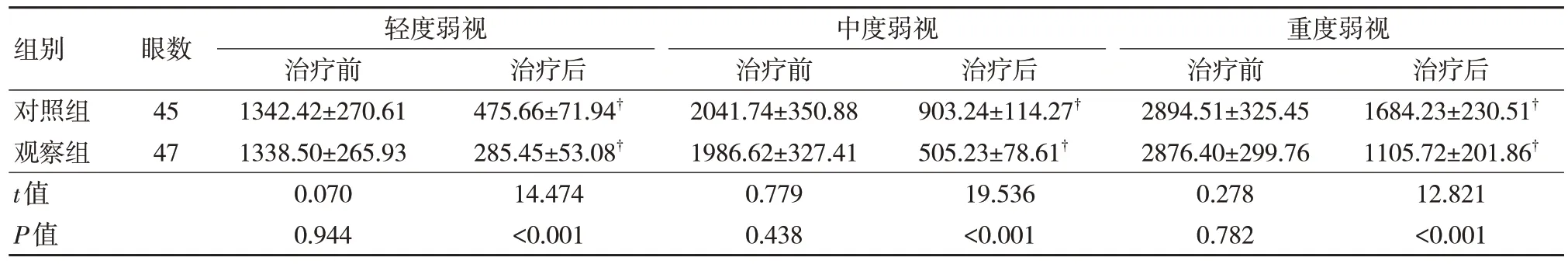
表3 兩組治療前后立體視情況比較(,")
注:?與同組治療前比較,P<0.05。
2.3 兩組療效比較
不同弱視程度患兒中,觀察組患兒的治療總有效率分別高于對照組患兒,差異有統計學意義(P<0.05)。見表4。
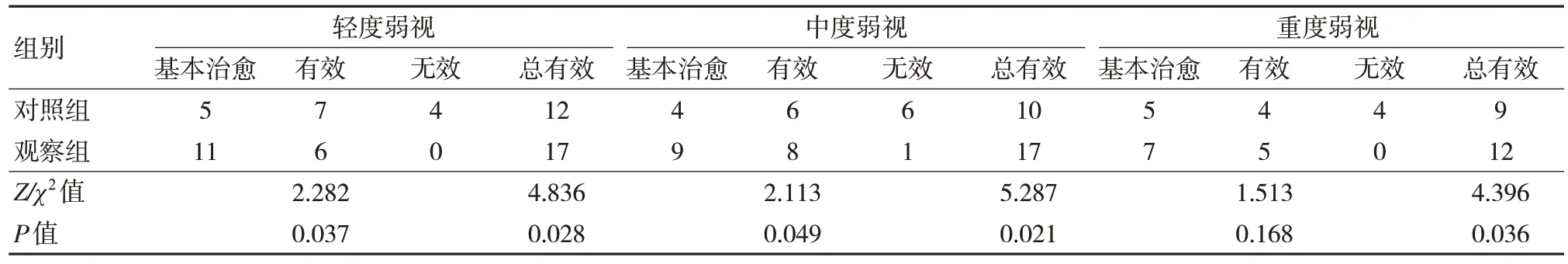
表4 兩組患者的整體療效比較(眼數)
3 討論
斜視患兒出現弱視的機制可能如下:斜視引起復視和視覺紊亂使患者感到極度不適,大腦視皮質主動抑制由斜眼黃斑傳入的視覺沖動,該眼黃斑部功能長期被抑制,形成了弱視[9-10]。傳統弱視高度依賴視覺發育的關鍵期,最新研究[11-13]指出視覺發育關鍵期結束后視覺系統仍然保持較高程度的可塑性,此時使用視覺訓練、藥物、豐富的環境等均可促使視覺系統產生可塑性改變。研究[14-15]指出視覺學習可改善有視覺缺陷患者的視力情況,目前臨床斜視性弱視患兒使用最多的治療方法包括遮蓋法、精細訓練、壓抑療法等,但是其模式相對單一、患兒難以在整個訓練過程中長時間保持專注。虛擬現實視覺訓練可激發弱視眼的興奮、完全抑制優勢眼的視線,最終重新調節興奮性、抑制性相互作用的眼間平衡。已有研究[16-17]發現虛擬現實視覺訓練可產生強大的多維立體空間視覺效應、量化弱視兒童視覺信息加工的缺損和發展狀態,長期訓練可推動永久性神經修復過程。
文中首先發現兩組患兒不同弱視程度者治療后最佳矯正視力分別出現提升,其中觀察組患兒的提升更為顯著。上述結果的獲得與虛擬現實視覺訓練的作用機制密切相關,視覺訓練的最終目的是對眼睛產生刺激、增加其敏感度并建立立體視覺、提升視力,而虛擬現實視覺訓練充分利用神經系統的可塑性,依據雙眼視覺理論、神經生物學理論、心理物理學理論等激活視覺信號攝取和傳導通路,具體訓練媒介包括立體電影、動畫游戲等智趣化、與幼兒心理相符的內容;同時該方法可在訓練過程中實時調整患兒的個體化訓練方案,積極提升視覺質量,這可能也是上述結果出現的重要原因之一。
斜視性弱視患兒可存在不同程度的視功能損害并對整體運動知覺、立體視覺、視敏度等均造成負面影響。斜視性弱視患兒一般可隨病情加重而立體視下降,故是反映病情嚴重程度的重要指標之一[18-19]。文中兩組患兒不同病情程度者的治療后立體視均有所改善,其中觀察組患兒改善更為顯著。同時在整體療效評估方面,治療6 個月后觀察組患兒各個病情亞組的治療總有效率分別高于對照組,充分明確了虛擬現實視覺訓練聯合常規干預的可靠性、有效性。虛擬現實視覺訓練可產生強大的多維立體空間視覺效應,短期訓練后可找到患兒的個體化“學習區”,后續調整治療方案進行針對性強化訓練,為靶向定位型的長期神經可塑性修復打下基礎,持續推動永久性神經修復過程[20],故出現上述療效的大幅提升。
綜上可知:虛擬現實視覺訓練聯合常規干預應用于斜視性弱視患兒中,可有效優化病情、提升整體療效,可能在后續同類患兒的治療選擇中具有一定價值。但本次研究也存在納入病例數有限、療效隨訪時間(6 個月)相對較短等不足,有待后續大樣本、長程療效評估研究的進一步開展。

