育齡期卵巢囊腫蒂扭轉患者保留卵巢功能術后血清AMH水平的變化
謝寶麗,黃建邕,龐光連
(南寧市第一人民醫院,南寧 520025)
女性輸卵管、卵巢或兩者的扭轉稱為附件扭轉,約占所有婦科急癥的3%[1]。由于擔心腹膜炎、血栓栓塞和惡性腫瘤,傳統的卵巢扭轉治療是卵巢切除術。切除附件腫塊可能影響女性生育力和內分泌功能[2]。有研究報道附件扭轉復位后血栓栓塞并發癥(如肺栓塞)并不增加[3]。因此,在過去15年中,越來越多的研究人員建議對卵巢扭轉進行保守治療,以保持生育能力[4]。
女性附件扭轉治療的中國專家共識(2020年版)[5]指出:絕經前患者,即使術中肉眼觀察卵巢黑色變,也應常規扭轉復位。目前沒有更高級別的證據支持復位附件增加術后肺栓塞幾率,術中肉眼下卵巢外觀色澤也不能作為判定卵巢是否壞死的可靠依據。因此,對于卵巢囊腫蒂扭轉,越來越多的醫師傾向于保留卵巢。但怎樣評估保留下來的卵巢功能,值得臨床醫生及研究人員探討。抗苗勒管激素(AMH)是一種二聚體糖蛋白,隨女性年齡增加而下降,與月經周期無關,不受促性腺激素(Gn)或促性腺激素釋放激素(GnRH)激動劑給藥的影響[6]。因此,它可能是最可靠的血清標志物之一,以指示生長卵泡的數量,反映卵巢的卵泡儲備功能。到目前為止,已經有足夠證據證明卵巢腫瘤蒂扭轉后保留卵巢的術式是可行的[7-8]。但保留下來的卵巢是否仍有功能,卵巢損傷程度如何,目前尚缺乏這方面的相關研究。本研究旨在通過測定血清AMH水平來評估卵巢囊腫蒂扭轉保留卵巢術后卵巢儲備功能是否降低和恢復,并探討術中扭轉卵巢肉眼所見壞死程度對AMH水平(反映卵巢儲備功能)變化的影響程度。
資料和方法
一、研究對象
選取2021年1月至2022年9月在我院行腹腔鏡下卵巢囊腫蒂扭轉復位手術治療的20例患者為實驗組。納入標準:(1)符合卵巢囊腫蒂扭轉診斷標準[9]:患者突發下腹劇烈疼痛,嚴重時伴惡心、嘔吐,甚至休克,檢查時患側腹壁肌緊張,壓痛顯著,腫塊張力較大,超聲檢查可見“囊實性”或“繩索狀”雙包塊,盆腔有積液性暗區;(2)卵巢囊腫蒂扭轉為單側扭轉;(3)術中冰凍病理切片檢查提示為良性卵巢腫瘤;(4)無其他影響手術的較嚴重的基礎疾病、精神疾病或休克等危及生命的癥狀。排除標準:(1)既往有外科手術史者;(2)診斷為雙側卵巢囊腫蒂扭轉者;(3)生理性卵巢功能減退者;(4)嚴重心、肝、腎等器官功能衰竭者;(5)有嚴重血液系統及免疫系統疾病者;(6)臨床資料不完整者。
另選取同期一般資料與實驗組均衡可比的25例卵巢良性腫瘤患者為對照組。本研究經醫院醫學倫理委員會審核批準。
二、手術處理
所有患者均采用氣管插管全身麻醉,于臍部上緣穿刺,常規建立氣腹,氣腹壓力維持在12~14 mmHg。實驗組患者行腹腔鏡下卵巢囊腫蒂扭轉復位,復位后行卵巢囊腫剝除。在卵巢表面皮質血管不明顯處剪開小口,采用無損傷鉗剝離卵巢囊腫和正常組織,盡可能保留卵巢皮質組織,完整剝離囊腫并取出,采用可吸收線將卵巢創面縫合止血,使剩余卵巢組織成形。對照組患者腫瘤剝除手術方法同實驗組。
三、觀察指標
主要觀察指標為血清AMH水平的變化,比較兩組術前、術后1周、1個月和3個月血清AMH水平的變化。在3個月隨訪期結束時測量患側竇卵泡數,比較術中卵巢肉眼所見壞死程度與術后3個月竇卵泡數變化情況。
四、統計學處理
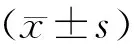
結 果
一、兩組患者的基本資料比較
本研究中實驗組20例患者,年齡19~40歲,左側卵巢囊腫8例,右側卵巢囊腫12例;對照組25例患者,年齡19~39歲,左側卵巢良性腫瘤15例,右側卵巢良性腫瘤10例。兩組患者的年齡和體質量指數(BMI)差異均無統計學意義(P>0.05);與對照組相比,實驗組患者術前AMH水平顯著下降(P<0.05)(表1)。
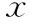
表1 兩組患者一般資料比較(-±s)
二、兩組患者不同時間點的AMH水平比較
與術前相比,兩組患者術后1周的AMH水平均下降,但差異無統計學意義(P>0.05);術后1個月兩組患者AMH水平均有所恢復,實驗組患者術后3個月AMH超過術前水平,而對照組患者術后3個月AMH仍然低于術前水平,兩組術后組內各時間點的AMH水平差異均無統計學意義(P>0.05);除術前外,術后各時間點兩組間的AMH水平差異均無統計學意義(P>0.05)(表2和圖1)。提示卵巢蒂扭轉保留卵巢術后,卵巢功能有所恢復。

圖1 兩組患者術前術后血清AMH水平變化趨勢圖
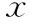
表2 兩組患者不同時間點AMH水平比較(-±s)
三、卵巢壞死程度對卵巢功能的影響
根據術中肉眼所見卵巢壞死程度,將實驗組患者分為肉眼壞死組(n=13)和無明顯壞死組(n=7),比較兩組患者術后3個月的AMH水平和竇卵泡數。統計結果顯示,兩組患者術后3個月竇卵泡數及AMH水平差異均無統計學意義(P>0.05)(表3)。提示術中卵巢肉眼所見壞死程度可能不代表卵巢功能受損的程度。
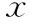
表3 不同卵巢壞死程度組間的術后卵巢功能比較(-±s)
討 論
本研究通過觀察腹腔鏡下卵巢囊腫蒂扭轉復位及囊腫剝除術后血清AMH水平的動態變化探討保留卵巢功能的可行性,以及卵巢肉眼所見壞死程度與術后3個月竇卵泡數的關系。研究結果表明,與術前相比,術后1周實驗組與對照組血清AMH水平均降低,這與早期研究[10]的結果一致。兩組術后血清AMH水平降低后逐漸升高,至術后3個月時,實驗組較術前升高約5.6%(3.4 ng/ml vs.3.6 ng/ml),對照組恢復至術前水平的72%左右(5.9 ng/ml vs. 4.3 ng/ml)。由此可見,卵巢囊腫蒂扭轉復位術后可以在一定程度上恢復卵巢功能,且強調早期手術的重要性。本研究共納入20例卵巢囊腫蒂扭轉患者,保留卵巢術后無1例發生肺栓塞或術后病理檢查提示為惡性,證明了手術的安全性。
大多數人認為卵巢缺血性損傷的風險隨時間延長逐漸增加,保留卵巢的幾率會隨著癥狀出現與手術的間隔時間增加而降低。張斌等[11]研究認為卵巢扭轉時間在12 h內行保守手術是安全可行的。Omur等[12]研究顯示,小鼠附件扭轉后18~24 h甚至36 h,卵巢雖然呈瘀黑色,但卵巢功能可恢復。本研究中對照組術后卵巢功能有一定程度的降低,這可能與之前文獻報道的手術中可能意外剝除正常的卵巢皮質、炎癥、止血方法(凝固、縫合)、囊腫的位置、大小等有一定關系[13-14]。實驗組患者無論術中扭轉的卵巢是否有明顯肉眼可見壞死,術后3個月彩超監測均可見竇卵泡,且二者無統計學差異,這與Geimanaite等[15]和Weng等[16]的研究結果類似,即無論缺血程度或扭轉卵巢的體積如何,進行卵巢復位保留卵巢的術式是相對安全的。然而,隨訪是必不可少的,特別是關于卵巢血流和體積的變化,以便及時發現潛在的病理結構改變或腫瘤等。
另外,本研究結果顯示,術中肉眼可見明顯壞死組與無明顯壞死組二者術后3個月的竇卵泡數無統計學差異(P>0.05),提示僅通過對卵巢顏色進行觀察判斷是否保留卵巢并不客觀。張斌等[11]對62例卵巢囊腫蒂扭轉(蒂扭轉180°~1 080°,其中<360°的19例,360°~720°的21例,>720°的22例;顏色紫黑色26例,紫色或正常36例)患者行腹腔鏡下高位結扎卵巢動、靜脈,再將扭轉的卵巢復位,剔除卵巢囊腫,均成功保留患側卵巢;且術后無血栓形成、感染等;術后l~3個月性激素水平恢復正常,6~43個月43例患者患側卵巢有排卵。Childress等[17]亦指出卵巢腫瘤蒂扭轉復位后,患側卵巢是存在排卵的。卿清等[18]研究報道因附件扭轉行附件切除術的34例患者中,術后病理報告提示卵巢組織壞死的僅有7例,提示切除術本身可能存在過度治療。石巖玉等[19]亦認為,呈藍黑色、扭轉狀態的附件,與患者卵巢日后的活力并無相關性。上述研究提示,即便發生卵巢囊腫扭轉,甚至顏色發黑,保留卵巢的治療也是具有可行性的,大多數病例有恢復卵巢功能的可能。
術后監測卵巢功能恢復與否的方法包括監測AMH水平和超聲評估竇卵泡數量。本研究結果顯示,術后第7天血清AMH水平下降,可能與手術操作、卵巢血管系統損傷或炎癥介導的損傷導致健康卵泡丟失有關,而這種效應在對照組更加明顯。就扭轉卵巢而言,AMH的恢復現象是可喜的,關于血清AMH水平的恢復,可能有以下幾種機制:首先,血清AMH水平的改善可能反映了卵巢血管重建后卵巢組織的再灌注和剩余卵泡池產生的AMH釋放。第二,顆粒細胞的功能可能過度激活,以補償剩余卵泡的功能損傷;雖然卵巢囊腫切除術后卵泡的總數減少,AMH分泌減少,但每個卵泡AMH的分泌量可能代償性增加。第三,有觀點認為可以從閉鎖卵泡中拯救卵泡[20-21]。當成年大鼠半去勢時,排卵的卵泡數多于正常數量;這些額外的卵泡可能來源于卵巢中較小的健康卵泡群,稱為“儲備卵泡”[22]。最后,最具爭議的理論是手術相關炎癥可能刺激卵泡再生,這些卵泡來源于卵巢表面上皮細胞[23]或骨髓干細胞[24]。即血清AMH水平的升高反映了卵巢組織的再灌注、卵泡的激活或卵泡庫的再生。
既往觀點認為卵巢囊腫蒂扭轉復位可能導致肺栓塞。而后期的文獻顯示附件扭轉病例中肺栓塞的發生率非常低[25],血栓栓塞或繼發惡性腫瘤的風險極小[26-29],故一味切除扭轉的卵巢,尤其是對于年輕女性而言并不合理。目前,成人患者卵巢扭轉術后的長期超聲隨訪尚未見報道,只能參考兩項兒童的病例報道,一項納入37例小兒附件扭轉術后的長期超聲隨訪研究報道,18例(48.6%)病例存在一定程度的卵巢損傷(包括超聲未顯示卵巢大小或卵巢體積較前縮小),而約另一半病例均有卵泡發育[30];另一項兒童卵巢蒂扭轉回顧性研究提示,74%先前扭轉的卵巢中可見卵泡,也驗證了保留卵巢術的可行性[31]。本研究中所有卵巢扭轉患者術后彩超掃描卵巢均可見竇卵泡,患側與健側對比,兩者無統計學差異。
但本研究由于樣本量小,統計學效力可能有所降低。關于腹腔鏡下卵巢囊腫蒂扭轉復位并行卵巢囊腫剝除術對卵巢儲備功能的影響仍需更多的臨床證據支持,以期為該技術的推廣應用提供更多的理論和實踐依據。

