多學科協同護理干預對眼外肌麻痹患者的干預效果
張鳳霞,郭慧嫻,呂天斌
(河南省人民醫院河南省立眼科醫院 眼科,河南 鄭州 450000)
眼外肌麻痹是指患者支配該肌肉的神經功能出現異常而導致的肌肉運動障礙,主要誘發原因包括糖尿病、炎癥感染、腫瘤壓迫以及高血壓或者眼部受到外力損傷等[1]。眼外肌麻痹會導致患者視力下降、瞳孔散大、眼球運動障礙、斜視、復視等,可采用藥物治療或手術治療[2]。該病多急性發作,給患者的生活和工作都帶來了嚴重的影響,接受手術治療患者還容易出現消極、焦慮等不良情緒,因此在治療過程中輔以優質的護理方法能夠提高治療效果[3]。傳統的護理措施只是針對患者的臨床癥狀展開干預,忽略了患者心理的變化,導致患者在治療過程中配合程度較差,從而影響治療效果。多學科協同(multidisciplinary team,MDT)護理為一種新型的護理模式,旨在強調多個科室協同護理,提供更全面的護理措施[4]。MDT干預方法能夠為患者提供更綜合性的護理措施。本研究選取80例眼外肌麻痹患者分析護理效果,現報告如下。
1 對象與方法
1.1 研究對象
選取2022年3月至2023年3月在醫院就診的80例眼外肌麻痹患者作為研究對象,按照隨機數字表法分為兩組。對照組40例,男22例,女18例,年齡20~68歲,平均(44.80±3.90)歲,病程1~3 a,平均(2.21±0.90)a。研究組40例,男21例,女19例,年齡21~70歲,平均(45.22±3.60)歲,病程1~3 a,平均(2.11±0.89)a。兩組患者年齡、病程、性別比較差異無統計學意義(P>0.05),本研究經過醫院醫學倫理委員會審核批準,患者及家屬簽署知情同意書。(1)納入標準:①參考《實用眼科學》[5],符合眼外肌麻痹標準;②意識清醒,不存在精神障礙等;③病歷資料完整。(2)排除標準:①合并心、肝、腦等功能障礙;②視聽障礙;③存在其他影響淚液分泌的全身性疾病;④存在3個月內眼部手術史[6]。
1.2 干預方法
對照組接受常規護理模式,患者入院之后首先向其介紹醫院以及科室的環境,并且進一步安排檢查患者病情,完善基本信息,講解眼外肌麻痹的基本知識,指導患者訓練眼部功能。
研究組患者在常規護理干預基礎上接受MDT干預方法。(1)組建MDT 團隊:選取心血管內科、眼科、腫瘤科、消化內科、心身科的醫生和護士,其中醫生要求為中級以上職稱,護士要求護師以上職稱,以院內院外結合的方式展開全方位的護理。(2)團隊培訓:選取經驗豐富的醫生作為小組組長,對團隊人員展開系統培訓,安排具體工作任務,保證不同的科室能夠充分發揮自身優勢[8]。(3)分工:醫生評估患者的疾病嚴重程度,確定全面的診療計劃,并給予對癥支持治療和預防并發癥;專科護士主要負責一些院內和院外的護理工作落實,包括記錄患者的信息、住院期間護理措施、健康知識宣教、康復過程指導、基礎護理、飲食護理、認知護理、心理護理等[6]。(4)認知干預:患者入院時講解并強調眼外肌麻痹治療的重要性及中西醫結合療法,告知患者如果普通治療不能提高效果時可以采用針灸治療,提高神經系統的興奮性,幫助肌肉收縮,改善肌肉的血液循環,促進肌肉正常代謝[7]。(5)告知患者服用藥物的相關知識和注意事項,指導其按照劑量嚴格服藥,不可以隨意增減,還要及時監測和控制血糖、血壓變化,合理安排飲食方案,做到定時定量、營養均衡、粗細糧搭配,告知患者養成良好的生活習慣,積極有效地進行體育鍛煉[8]。(6)安全護理及保護措施:如果是水平肌肉出現麻痹,會導致眼外肌麻痹患者行走過程中偏離一定的方向,而垂直肌肉出現麻痹時會導致上下樓梯時發生踩空現象,容易導致各種意外發生。護理人員向患者講解可能會發生的問題,囑咐在外出和行動時盡量有人陪同,有特殊情況要盡快與醫護人員聯系。加強生活護理,在住院期間還應該積極配合醫護人員進行眼部遮蓋治療,對于出現炎癥反應或者出現外傷的患者要注意糖皮質激素的應用安全問題。大劑量激素使用時可能會導致水電解質紊亂、消化性潰瘍、失眠等或者加重身體感染等[9]。(7)康復功能訓練:指導患者眼球運動訓練,在眼前懸掛小球,讓眼部跟隨小球轉動,訓練時間為30 min,后期還需要針對9個眼位進行協調功能性鍛煉。康復功能訓練時間應從患病開始直至癥狀消失[10]。
1.3 觀察指標
(1)兩組患者視力改善情況,采用國際標準視力檢查,數值越大則視力越好。(2)心理應激狀態,在干預前和干預后采用焦慮自評量表(self-rating anxiety scale,SAS)以及抑郁自評量表(self-rating depression scale,SDS)評估兩組心理應激狀態,SAS或SDS評分≥70分為重度,60~69分為中度,50~59分為輕度,<50分為正常。(3)自我管理能力,通過自我護理能力測定量表(exercise of self-care agency scale,ESCA)[11]評估患者的自我管理能力,主要分為自我護理技巧、自我概念、自我責任感以及眼科認知護理水平,各條目采用Likert 5級評分法(0~4分),得分越高表明自我管理能力越強。(4)睡眠質量,采用睡眠狀況自評量表(self-rating scale of sleep,SRSS)以及匹茲堡睡眠質量指數(Pittsburgh sleep quality index,PSQI)評估患者干預前、干預后的睡眠質量,SRSS量表內容主要包含10個問題,總分為50分,分數與睡眠質量呈負相關。PSQI量表從患者睡眠時間、質量、服用藥物情況以及日間和夜間是否有功能障礙進行調查,得分越低表明患者睡眠質量越好。(5)兩組患者發生感染、眼壓高、眼內出血、結膜炎、淚囊炎的概率。
1.4 統計學分析
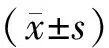
2 結果
2.1 視力
干預后研究組患者視力優于對照組(P<0.05),見表1。
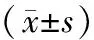
表1 兩組患者不同時間段視力對比
2.2 SAS、SDS評分
干預前兩組SAS、SDS評分比較差異無統計學意義(P>0.05),干預后研究組SAS評分和SDS評分低于對照組(P<0.05),見表2。
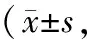
表2 兩組患者SAS、SDS評分對比分)
2.3 自我管理能力
干預前兩組ESCA量表評分比較差異無統計學意義(P>0.05),干預后研究組ESCA量表各維度評分高于對照組(P<0.05),見表3。
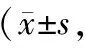
表3 兩組患者自我管理能力對比分)
2.4 睡眠質量
干預前兩組睡眠質量評分比較差異無統計學意義(P>0.05),干預后研究組SRSS評分、PSQI評分均低于對照組(P<0.05),見表4。
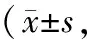
表4 兩組患者睡眠質量評分對比分)
2.5 并發癥發生情況
研究組發生眼壓高1例,眼內出血1例;對照組發生眼壓高2例,眼內出血2例,結膜炎2例,淚囊炎1例。研究組并發癥發生率(7.5%)低于對照組(25.0%)(χ2=12.280,P<0.001)。
3 討論
MDT主要強調以患者為中心,各個科室協同合作,制定個性化、全面化的護理措施,使得護理工作能夠有效開展,充分整合醫療資源。護理干預過程中,醫生和護士都發揮著重要作用,護理人員可幫助醫生開展診療活動,向患者講解疾病相關知識,給予心理疏導[12]。近年來國外已經有越來越多的臨床護理工作將MDT干預模式應用到專科診療護理工作中,都取得了較好的效果,該方法能夠改善患者住院期間的治療效果,并且還能合理整合醫院的相關資源,使患者在院外和院內都能夠享受到慢性病管理,使得醫院-社區-家屬-康復醫療機構之間也能更好地銜接工作,幫助患者降低并發癥的發生率,促進患者康復,提高生活質量,提高自我管理能力[13]。
本研究結果顯示研究組視力優于對照組,自我管理評分高于對照組,PSQI評分低于對照,分析原因為MDT能幫助患者建立正確的信念和態度,形成有利于疾病康復的積極性行為,并且不同科室也能夠根據患者的疾病發展情況制定詳細的診療計劃和認知干預內容,醫護人員將干預內容落到實處,借助互聯網渠道定期推送運動、飲食等方面的知識,循序漸進幫助患者掌握疾病相關知識,克服傳統護理中宣教形式單一、次數較少等問題,幫助患者糾正錯誤的信念,養成良好的生活習慣[14]。與傳統護理模式相比,該護理模式能以全方位的視角提供各種科學性的護理意見,幫助患者及時監測血糖和血壓水平,控制潛在的并發癥,為院外康復的連續性護理提供有效保障。而且患者的認知能力也會得到調控,積極學習如何擺脫當前的困境,為后續的康復治療進程奠定了良好的基礎[15]。
4 結論
眼外肌麻痹患者采用MDT干預方法,能夠有效提高患者自我管理能力,控制病情的發展,提高生活質量和睡眠情況,值得大力推廣。

