活動性疼痛管理模式在肺移植病人圍術期的應用
任姿錦,曹曉東,吳 婷,周淑芳,周海琴,朱雪芬,董龍梅,周惠雅
南京醫科大學附屬無錫人民醫院,江蘇214023
肺移植手術由于創傷大、術后有創操作頻繁、留置管道多,加之炎癥反應、排斥反應等,病人面臨各種疼痛問題,舒適度及睡眠質量大幅下降。國外調查顯示,術后疼痛程度劇烈、發生率高、控制率低,約有75%的病人遭受中重度疼痛,尤其在活動時引起的疼痛是肺移植病人普遍存在的問題[1]。疼痛可導致病人出現譫妄、心情焦慮、失眠等癥狀,嚴重影響病人的術后恢復,同時劇烈疼痛還可導致病人血壓升高、心率加快,危及病人生命安全[2-3]。病人在術后早期開展功能鍛煉可促進術后快速康復,但活動性疼痛是影響病人術后活動的重要因素之一,因此,針對術后活動性疼痛進行規范管理尤為重要,本研究參考美國醫院協會和美國護士協會術后疼痛管理實踐指南,在肺移植病人圍術期應用活動性疼痛管理模式,取得顯著成效。現報道如下。
1 對象與方法
1.1 研究對象
選取2020年10月—2021年12月在無錫市某三級甲等醫院行肺移植手術的病人。本研究共納入96例病人,將2020年10月—2021年5月收治的48例病人作為對照組,2021年6月—12月收治的48例病人作為觀察組。本研究通過醫院倫理委員會審查。
1.1.1 納入標準
1)急性生理與慢性健康狀況評分Ⅱ(Acute Physiology and Chronic Health Evaluation,APACHE Ⅱ)預估病死率≤70%,預計存活時間>3個月;2)年齡18~65歲;3)無聽力、視力或感覺功能損害,能正常溝通交流;4)智力正常,無精神類疾病;5)知情同意者。
1.1.2 排除標準
1)發生急性排斥反應、活動性出血等嚴重術后并發癥;2)二次移植;3)合并嚴重的心腦血管疾病、腎臟疾病等。
1.2 干預方法
1.2.1 對照組給予常規疼痛管理
1)加強基礎護理,營造舒適環境;2)進行術前、術后相關健康宣教;3)術后采用數字疼痛評分法(Numeric Rating Scales,NRS)進行疼痛評估,遵醫囑給予藥物或非藥物鎮痛;4)心理護理:安慰和鼓勵病人,指導放松技術。
1.2.2 觀察組采用圍術期活動性疼痛管理模式
疼痛小組參考美國醫院協會和美國護士協會術后疼痛管理實踐指南,在肺移植病人圍術期應用疼痛管理模式,即疼痛護理查房→綜合評估→疼痛教育→預先制訂鎮痛方案→多模式鎮痛→持續效果評價。
1.2.2.1 成立活動性疼痛管理小組
成立以疼痛專科護士(pain management specialized nurses)為主體的肺移植病人圍術期活動性疼痛管理小組,成員包括麻醉科醫生、康復科醫生、肺移植科醫生、理療師等。組織活動性疼痛管理培訓,內容參照美國希望之都國家醫療中心推薦的疼痛專科護士課程和德國疼痛護士培訓內容,包括疼痛評估、疼痛病理生理、阿片類藥物鎮痛機制、疼痛的心理護理、多模式鎮痛、非藥物疼痛治療等。對病人定期進行疼痛查房、疼痛病例討論、疼痛方案的制定和調整、評價治療效果。
1.2.2.2 疼痛查房
1)術前疼痛查房:進行術前綜合評估,收集病人基本信息、既往病史、手術史、社會心理史、社會支持、移植信息、疼痛史和止痛藥使用史8個方面內容。通過對病人整體評估,識別可能影響術后疼痛的因素,結合到鎮痛方案的制定中。進行疼痛評估工具使用的指導和發放疼痛護理手冊。2)術后疼痛查房:在病人于ICU入住期間及轉回病房24、48、72 h時,收集病人疼痛相關資料,包括病人活動性疼痛的程度、部位、性質、引起疼痛的原因及伴隨癥狀、是否因疼痛終止活動等,并書寫查房記錄、制定止痛方案和評價止痛效果。
1.2.2.3 疼痛健康教育
由疼痛教育小組成員根據不同的疼痛管理方案于病人確定手術時進行疼痛教育,內容包括:引起疼痛的原因、術后活動性疼痛的控制方法、疼痛的并發癥、術后鎮痛的必要性、鎮痛藥的作用及不良反應、非藥物鎮痛方法等。讓病人了解疼痛相關知識,使其對疼痛有正確的認識,提高依從性。
1.2.2.4 活動性疼痛評估
在氣管插管拔管后24、48、72 h使用功能活動評分(Functional Activity Score,FAS)于病人進行功能活動,如有效咳嗽、下床行走和康復鍛煉時進行活動性疼痛評估,每日3次,術后活動性疼痛控制目標為FAS≤B級,且病人自評活動性疼痛為輕度程度(NRS≤4分)。
1.2.2.5 多模式鎮痛
以病人進行功能活動時為評估參照,運用FAS和NRS評估活動性疼痛,若FAS為B級且NRS≤4分,給予病人非藥物鎮痛:1)制訂活動性疼痛管理時刻表;2)認知行為療法:放松、冥想、音樂、呼吸鍛煉操等;3)理療、中醫穴位按壓;若FAS為C級且4分
1.3 評價指標
1.3.1 主要指標
FAS是以醫護人員為應用主體的客觀評估工具,Cronbach′α系數為0.98,內容效度系數為0.94。應用方法:醫護人員請病人開展某項功能活動并觀察其完成情況,根據病人功能活動受疼痛影響的程度,進行FAS評級[4]:A級為疼痛完全沒有限制功能活動,病人能夠如常完成某項功能活動;B級為疼痛輕度限制功能活動,病人經非藥物措施后能如常開展功能活動;C級為疼痛中度限制功能活動,病人采用非藥物措施后能嘗試開展功能活動,但因疼痛影響,無法完成整項功能活動;D級為疼痛重度限制功能活動,病人即使采用了非藥物措施,仍然無法嘗試開展功能活動。
1.3.2 次要指標
1)病人生命體征、睡眠時間及首次下床活動時間:記錄電子監護儀上顯示病人返回病房后24 h、48 h、72 h的心率、收縮壓、呼吸頻率,通過小米手環記錄病人返回病房后第1天、第2天、第3天的夜間睡眠時間,記錄病人術后首次下床活動時間。2)疼痛管理質量:根據美國疼痛學會修訂的急性疼痛管理質量評價指標[5],結合本研究設計4個問題的調查問卷,于病人氣管插管拔管后72 h時,醫護人員通過口頭調查方式收集下列信息:自評術后所經歷的疼痛最劇烈程度(“0”表示不痛,“10”表示劇痛);自評術后所經歷的疼痛最輕程度(“0”表示不痛,“10”表示劇痛);自評術后經歷中重度疼痛的頻繁程度 (“1” 表示一直,“2”表示頻繁,“3”表示經常,“4”表示偶爾,“5”表示從未);自評咳嗽、鍛煉和日常生活受疼痛的影響程度(“0”表示未受影響,“10”表示完全受影響)。3)疼痛控制滿意度:病人在擬出院時填寫疼痛控制滿意度調查問卷,每個問題包括很滿意(10分)、滿意(8分)、一般(6分)、不滿意(4分)、很不滿意(2分),共10個問題。總分≥80分為“滿意”,<80分為“不滿意”,通過計算總滿意率(滿意例數/總例數),評價疼痛控制滿意度。
1.4 統計學方法
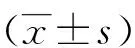
2 結果
2.1 兩組一般資料比較
兩組一般資料比較見表1。兩組病人的年齡、文化程度、原發病、家庭月收入等比較,差異均無統計學意義(P>0.05)。

表1 兩組病人一般資料比較
2.2 病人術后主要疼痛特點
病人氣管插管拔管后72 h內主要疼痛特點見表2。

表2 病人術后主要疼痛特點(n=96)
2.3 兩組病人不同時間點FAS評級結果比較
病人氣管插管拔管后24、48、72 h時,觀察組FAS評級結果均低于對照組(P<0.05),差異有統計學意義,見表3。

表3 兩組病人不同時間點FAS評級結果比較
2.4 兩組病人術后生命體征比較
兩組病人返回病房后24、48、72 h收縮壓、心率和呼吸頻率比較,差異有統計學意義(P<0.05),見表4。
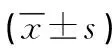
表4 兩組病人返回病房后不同時點生命體征比較
2.5 兩組病人夜晚睡眠時間、首次下床時間及疼痛控制滿意度比較
觀察組返回病房后第1天、第2天、第3天夜晚睡眠時間長于對照組,首次下床活動時間早于對照組,疼痛控制滿意度高于對照組,差異有統計學意義(P<0.05),見表5。

表5 兩組病人返回病房第1天、第2天、第3天夜晚睡眠時間、首次下床時間及疼痛控制滿意度比較
2.6 兩組病人術后疼痛管理質量比較(見表6)

表6 兩組病人術后疼痛管理質量比較
3 討論
3.1 醫務人員應關注肺移植術后病人的活動性疼痛
活動性疼痛是指病人進行活動,如有效咳嗽、下床行走和康復鍛煉等行為時發生的疼痛[6],美國急性疼痛協會推薦將活動性疼痛的治療有效性作為術后疼痛管理的重要衡量指標[7-8]。在本研究中,體位改變(48.96%)、咳嗽(32.29%)、活動(14.58%)為肺移植術后病人氣管插管拔管后72 h內加劇疼痛的主要原因,提示病人存在普遍的活動性疼痛問題,而目前多項調查表明,醫務人員的活動性疼痛管理知識水平并不高,尤其是對肺移植術后病人活動性疼痛的關注度遠遠不夠。有研究顯示,肺移植病人術后早期運動訓練能提高活動耐力,有效降低術后并發癥對病人造成的影響,有益于其康復,因此,醫務人員應在關注靜息痛的同時主動進行活動性疼痛管理[9]。本研究中,術前通過疼痛查房了解病人疼痛的特點,制定個性化疼痛管理方案,在病人氣管插管拔管后主動運用FAS于其術后功能活動,如有效咳嗽、下床行走和關節功能鍛煉時進行活動性疼痛評估,結合病人使用NRS自評結果進行動態觀察和多模式鎮痛,結果顯示觀察組FAS評級結果均低于對照組(P<0.05);術后觀察組自評咳嗽、鍛煉、日常生活受疼痛影響程度均低于對照組(P<0.05),與許倩等[10-11]研究結果一致。表明醫務人員積極關注肺移植術后病人的活動性疼痛可減輕肺移植病人術后的活動性疼痛,促進其早期積極的功能活動。
3.2 肺移植圍術期需開展多學科聯合疼痛管理
2017年發布的“多學科疼痛管理組織構建的專家共識”[12]中指出,有效的手術后鎮痛需由團隊完成,成立多學科聯合手術后疼痛管理團隊(pain multi-disciplinary team,PMDT),為病人提供最科學合理的疼痛診療方案,能有效提高手術后鎮痛質量,構建PMDT進行圍術期疼痛管理是發展多學科協作的一個重要方向,能夠為病人術后康復提供良好的條件[13]。由于肺移植手術的復雜性、術后并發癥的嚴重性等,該類病人的疼痛管理需運用多學科的專業特長,充分考慮護理服務與指導、鎮痛藥物的使用和注意事項、術后治療及圍術期肺康復管理等多個方面,以促進其全面康復。目前,國外的疼痛研究發生了二次轉變,一是從疼痛控制轉變為疼痛管理,二是疼痛管理專業的組成人員從以麻醉醫師為主體的模式轉向以護士為主體的模式。本研究中成立了以疼痛專科護士為主體的多學科活動性疼痛管理小組,于病人術前、術后進行疼痛查房,定期開展疼痛病例討論、疼痛方案的制定、觀察藥物使用效果、開展相關培訓,動態地評估病人的疼痛情況后給予多模式鎮痛。研究結果顯示,觀察組術后中重度疼痛發生情況低于對照組(P<0.05),觀察組的疼痛控制滿意度(97.91%)高于對照組(70.83%),差異有統計學意義(P<0.05),這與段娜等[14-15]的研究結果相似,表明護士、醫師、理療師共同參與的多學科聯合疼痛管理提高了病人術后疼痛管理質量和疼痛控制滿意度。
3.3 圍術期活動性疼痛管理模式能有效提高疼痛管理質量
目前,國內給予肺移植術后病人的止痛措施主要包括健康教育、咳嗽排痰時按壓切口、必要時使用鎮靜鎮痛藥物和放松護理等,多是病人主訴后的被動處理,使得疼痛不及時、不全面,從而影響到疼痛評估結果的可靠性,疼痛管理質量大大下降。有研究顯示,若疼痛在初始階段未被有效控制,急性疼痛很可能發展成為難以控制的慢性疼痛,延長病人住院時間,且會降低其生活質量,因此實施積極主動的全面性干預對于解除病人術后疼痛很有必要[16]。本研究通過應用圍術期活動性疼痛管理模式,于術前、術后定期對肺移植病人進行疼痛查房以綜合評估其情況,預先制定個體化方案,并根據方案進行針對性的全程疼痛教育;術后在綜合評估的基礎上進行持續的動態活動性疼痛評估,同時設立疼痛控制目標,根據評估結果及時給予分層級的多模式鎮痛。結果顯示觀察組術后疼痛管理質量優于對照組(P<0.05),這與李蕊妍等[17]的研究結果相似;且觀察組返回病房后第3天內夜晚睡眠時間長于對照組(P<0.05) ,表明對肺移植術后病人運用圍術期活動性疼痛管理模式能延長病人夜晚睡眠時間,促進疼痛管理質量改善。
3.4 快速康復理念在疼痛管理中的運用
加速康復外科(enhanced recovery after surgery,ERAS)作為現今先進的圍術期照護方案 ,其核心理念是減少應激反應,早期進食以及早期功能鍛煉,促進病人的早日康復[18],而疼痛管理是ERAS方案的核心之一。疼痛可導致移植受者神經內分泌功能紊亂和介導免疫反應,促發術后高凝狀態,調動炎性介質與細胞因子的釋放,抑制細胞和體液免疫,影響移植肺的存活及功能[19],甚至可能與其他因素共同作用,導致人機對抗、機體耗氧量增加、血流動力學紊亂,嚴重影響肺移植術后病人恢復[20]。因此,有效的疼痛管理對于肺移植術后病人尤為重要。本研究中,通過應用肺移植病人圍術期疼痛管理模式,于病人確定手術日起即開始干預,結果顯示觀察組首次下床時間為7.60(5.69,9.52)d,較對照組9.50(8.30,10.70)d明顯縮短(P<0.05),并且觀察組的生命體征優于對照組(P<0.05)。以往有研究顯示,基于ERAS理念的活動性疼痛管理可以優化術后病人鎮痛效果,提高其功能活動能力,使其盡早恢復健康水平[21-22],與本研究結果一致。表明綜合的活動性疼痛管理模式可以促進病人早期活動和快速康復。
4 小結
綜上所述,肺移植病人圍術期活動性疼痛管理模式能夠有效緩解肺移植病人術后的活動性疼痛,顯著促進病人術后功能鍛煉和早期康復。肺移植術后病人在院內遭受的疼痛屬于急性傷害性疼痛,如果不能再被充分控制,則可發展為慢性疼痛,其性質也可轉變為神經病理性疼痛或混合性疼痛。因此,本研究今后仍需要對病人進行持續追蹤,更深入地觀察病人出院后慢性疼痛的發生情況及對病人日常生活的影響等,以期改善病人長期生存的生活質量。