急性胰腺炎并發腹腔感染病原菌分布及其影響因素分析
王夢琴, 王 聰, 劉 肖, 田發明
1.首都醫科大學附屬北京積水潭醫院 急診科,北京 100035;2.華北理工大學公共衛生學院,河北 唐山 063210
急性胰腺炎(acute pancreatitis,AP)為臨床常見急腹癥,病情復雜多變[1]。重癥AP患者常并發多種感染,感染發生率約40%~70%,由其所致的病死率高達50%[2]。有研究報道,AP發病期間,過量胰酶進入腸道損傷腸屏障,增加胃腸細菌位移能力,加之AP患者胰腺炎癥反應導致周圍組織損傷、壞死、出血等,引發腹腔積液,增加腹腔感染風險,AP并發腹腔感染是導致患者多器官功能障礙及死亡的主要原因[3-4]。目前,臨床對AP并發腹腔感染的治療尚無有效方案,早期預防控制感染風險尤為關鍵。有研究報道,AP并發感染與患者免疫系統紊亂有關[5-6],但關于AP與免疫相關因子間的關系尚不明確。自然殺傷細胞(natural killer cell,NK)是臨床評估機體細胞免疫功能的常用指標,NK細胞參與感染性疾病的發生發展[7]。CD226分子為免疫球蛋白超家族成員之一,可介導機體自身免疫性疾病,在感染、創傷性疾病中發揮重要作用,免疫酪氨酸樣抑制基序(T cell immunoglobulin and ITIM domain,TIGIT)是新發現的一種有免疫抑制作用的協同刺激分子,血小板/T細胞活化抗原1(CD226)與TIGIT相互作用影響機體T細胞功能[8-9]。國內對于AP患者并發感染的臨床特點與病原菌及其NK細胞、TIGIT/CD226基因表達情況尚無統一定論。本研究旨在探討AP并發腹腔感染病原菌分布及其影響因素,為該疾病的防治尋找新的可能性靶標。現報道如下。
1 對象與方法
1.1 研究對象 選取自2019年2月至2021年2月北京積水潭醫院收治的90例AP患者為研究對象。AP符合《急性胰腺炎診治指南》[10]診斷標準。納入標準:發病至入院時間<24 h。排除標準:合并其他類型急腹癥;合并惡性腫瘤、自身免疫性疾病、感染性疾病;伴全身炎癥反應綜合征或全身凝血功能障礙;長期使用激素類藥物或免疫抑制劑類藥物等;處于妊娠期或哺乳期女性;合并嚴重心腦血管疾病;艾滋病或骨髓移植等免疫功能障礙。90例AP患者中,男性49例,女性41例;年齡23~74歲,平均年齡(49.34±11.34)歲;體質量指數(body mass index,BMI)21~27 kg/m2,平均(24.31±2.11)kg/m2。根據AP患者有無腹腔感染將其分為感染組(n=29)與無感染組(n=61)。本研究經醫院倫理委員會批準。所有研究對象或家屬均知情同意。
1.2 研究方法 (1)感染標準:CT檢查發現胰腺病灶區或胰腺內存在氣泡,腹腔膿液病原菌培養結果提示陽性為腹腔感染[11]。(2)病原菌培養:采集患者腹腔液體10 ml,置于血培養瓶內,專用增菌液培養,全自動培養儀內常規培養,培養過程嚴格遵循儀器說明書,應用phoenix100型全自動微生物分析儀(美國BD公司)進行病原菌培養。通過Vitek Ams System微生物自動鑒定系統(法國生物梅里埃公司)及試劑鑒定病原菌分類,應用紙片擴散法進行藥敏試驗。(3)臨床資料:收集患者性別、年齡、BMI、病因、禁食時間、機械通氣、多器官功能障礙綜合征、入院時急性生理學與慢性健康狀況評分Ⅱ(acute physiology and chronic health status score Ⅱ,APACHEⅡ)、糖尿病史、高血壓病史、低氧血癥等資料。(4)外周血NK細胞總量及TIGIT/CD226基因表達:采集患者外周血適量,應用貝克曼庫爾特公司提供流式細胞儀檢測外周血NK細胞總量;采集患者外周血,2 ml中加10 pμl異硫氫酸熒光素標記TIGIT、CD36抗體(由荷蘭SANQUIN公司提供),靜置15 min后加2 ml溶解反應物裂解紅細胞,離心7 min,靜置15 min后以裂解細胞沉淀和分離,分離后液體以2 ml磷酸鹽緩沖液清洗,離心后加0.5 ml磷酸鹽緩沖液洗滌。Fabcaliar型流式細胞儀(美國D公司提供)檢測外周血中TIGIT、CD36表達,采用絕對計數表示,儀器及試劑由上海信然生物技術有限公司提供。
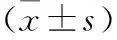
2 結果
2.1 AP并發腹腔感染患者病原菌分布 90例患者中,29例并發腹腔感染,感染發生率為32.2%(29/90),共檢出病原菌38株,以革蘭陰性菌為主,共30株(79.0%),其中,大腸埃希桿菌15株(39.5%),肺炎克雷伯菌8株(21.1%),銅綠假單胞菌2株(5.3%),鮑曼不動桿菌1株(2.6%),陰溝腸桿菌3株(7.9%),嗜麥芽寡養單胞菌1株(2.6%);其次為革蘭陽性菌,共7株(18.4%),其中,金黃色葡萄球菌5株(13.2%),表皮葡萄球菌1株(2.6%),糞腸球菌1株(2.6%);真菌僅有1株(2.6%),為白色假絲酵母菌。主要致病菌為大腸埃希桿菌、肺炎克雷伯菌和金黃色葡萄球菌。
2.2 AP并發腹腔感染主要病原菌耐藥性分析 AP并發腹腔感染致病菌大腸埃希菌、肺炎克雷伯菌,均對亞胺培南、頭孢哌酮/舒巴坦、哌拉西林/舒巴坦耐藥率較高,而葡萄球菌對利奈唑胺、萬古霉素、阿奇霉素、苯唑西林等耐藥率較高。見表1。
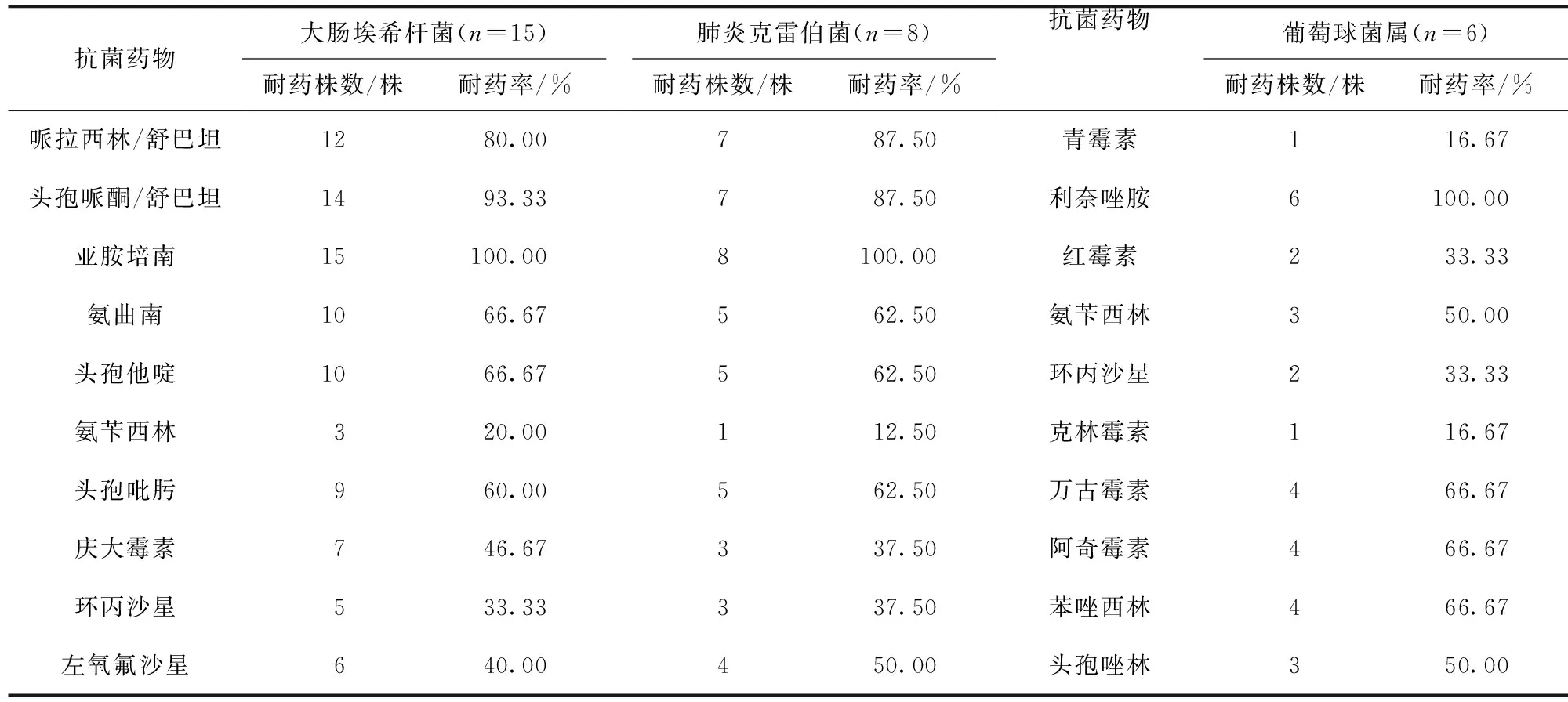
表1 AP并發腹腔感染主要病原菌耐藥性分析
2.3 AP并發腹腔感染的單因素分析 感染組年齡≥60歲、膽源性AP、禁食時間>21 d、多器官功能障礙綜合征、入院時APACHEⅡ評分>8分、低氧血癥患者比例明顯高于無感染組,差異均有統計學意義(P<0.05)。見表2。
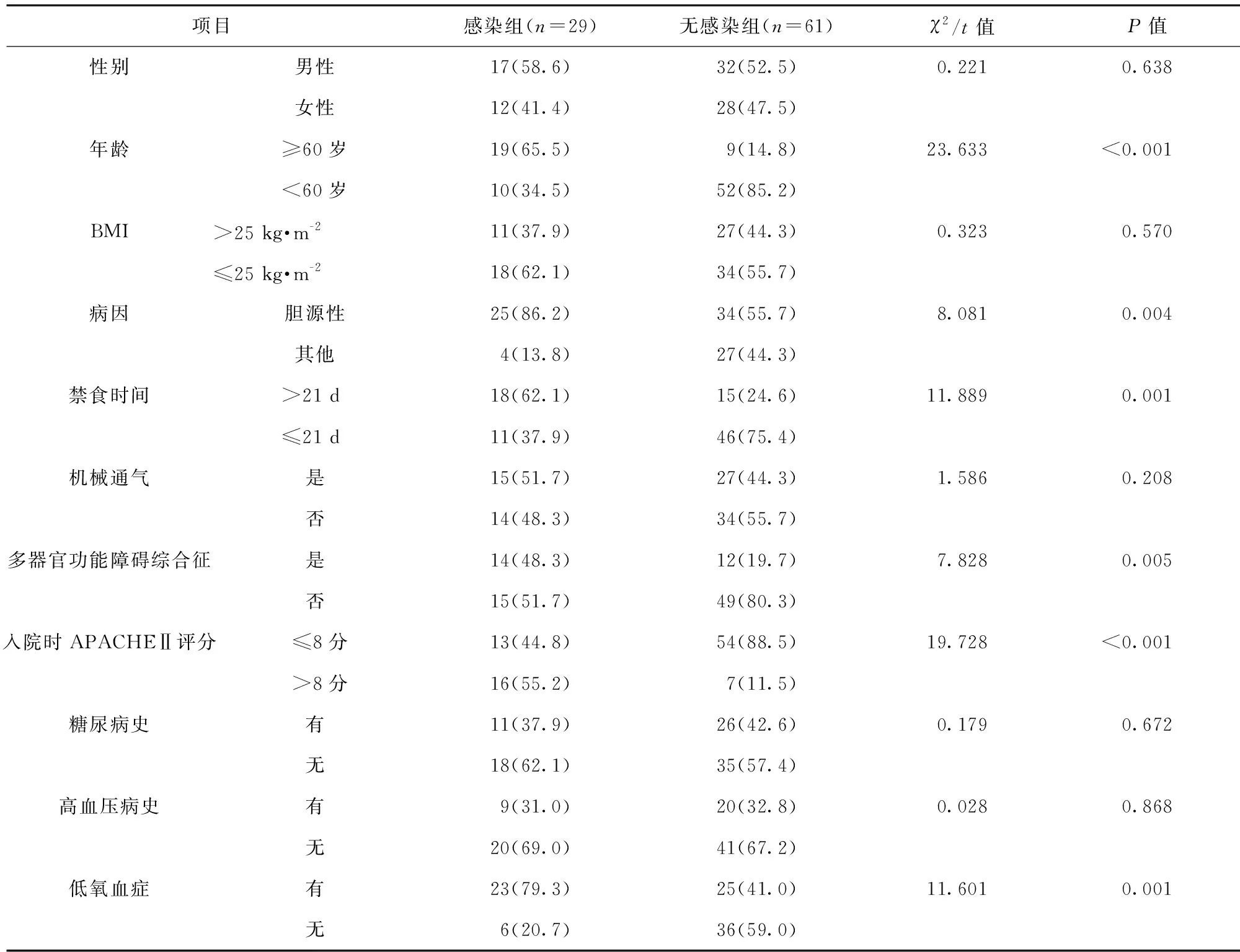
表2 AP并發腹腔感染的單因素分析/例(百分率/%)
2.4 感染組與無感染組NK細胞、TIGIT/CD226基因表達比較 感染組NK細胞總量、CD226低于無感染組,TIGIT、TIGIT/CD226高于無感染組,差異有統計學意義(P<0.05)。見表3。
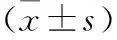
表3 感染組、無感染組NK細胞、TIGIT/CD226基因表達比較
2.5 AP并發腹腔感染的二元Logistic回歸分析 二元Logistic回歸分析顯示,年齡≥60歲、膽源性AP、多器官功能障礙綜合征、低氧血癥、NK細胞總量、TIGIT/CD226是AP并發腹腔感染的危險因素(P<0.05)。見表4。
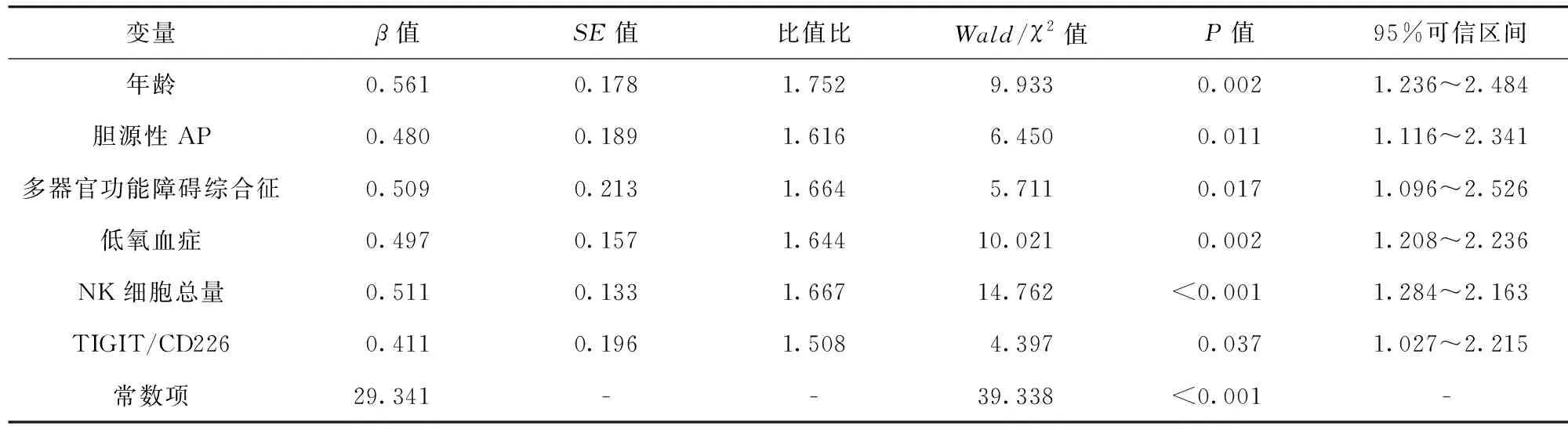
表4 AP并發腹腔感染的二元Logistic回歸分析
2.6 AP并發腹腔感染Logistic危險因素的預測模型 以Logistic回歸分析中各因素回歸系數及常數項構建AP并發腹腔感染危險因素的預測模型,Prob=1/(e^-Y),Y=29.341-0.561×年齡-0.480×膽源性AP-0.509×多器官功能障礙綜合征-0.497×低氧血癥-0.511×NK細胞總量-0.411×TIGIT/CD226。經Hosmer-Lemeshow檢驗χ2=4.162,P>0.05,結果顯示,以Prob作為檢驗指標,0.706為預測模型的最高概率值,模型預測AP并發腹腔感染發生的曲線下面積為0.880,敏感度為88.9%,特異度為81.0%,均優于較各指標單項檢測。見圖1、表5。
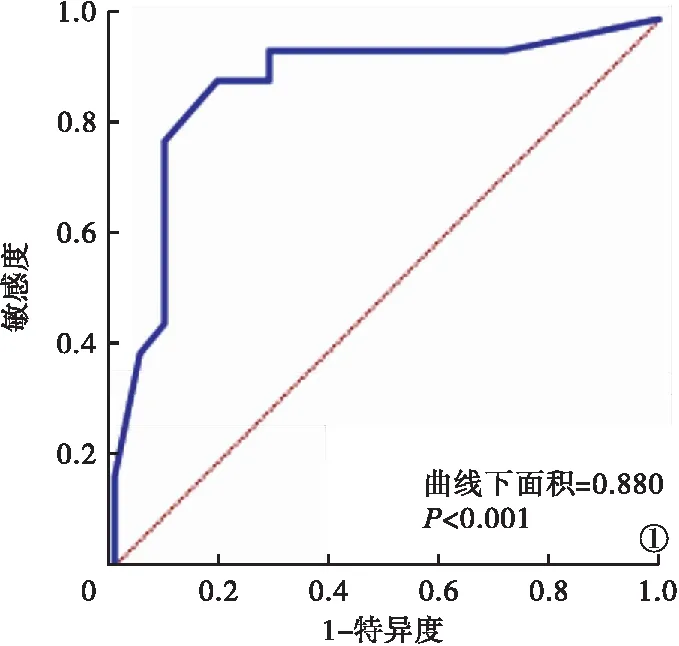
圖1 AP并發腹腔感染Logistic危險因素預測模型ROC曲線
3 討論
AP發病與膽源性、血脂過高及暴飲暴食或藥物損傷等有關,疾病早期以胰腺急性炎癥反應所致血容量不足、胰腺組織損傷為主,隨病情進展以感染所致全身炎癥和多器官功能損傷為主[12]。腹腔感染是AP的主要感染類型之一。周彬等[13]研究報道,約25.0%的AP患者出現胰腺及周圍組織的繼發感染;夏書香等[14]研究證實,急性重癥胰腺炎患者腹腔感染發生率為51.25%。本研究結果顯示,AP并發腹腔感染的發生率為32.2%(29/90),略高于周彬等[13]報道的25.0%,但低于夏書香等[14]報道的51.25%,考慮與不同研究中AP患者病情嚴重程度存在差異或與患者腹腔感染判斷標準不一致有關。AP引發腹腔感染的可能機制有:機體血液淋巴循環和胰管功能出現障礙,致胰液進入腸道,損傷腸道屏障,胃腸道細菌位移引發機體急性炎癥反應;胰酶消化自身臟器導致周圍組織損傷、壞死,引發腹腔積液,增加腹腔感染風險[15-16]。
抗感染治療是AP并發感染的主要治療手段,目前,AP并發感染患者的耐藥性問題突出,分析AP并發腹腔感染患者病原菌分布情況,有利于指導抗菌藥物的合理應用[17]。本研究結果顯示,29例AP并發腹腔感染患者檢出病原菌38株,79.0%為革蘭陰性菌,18.4%為革蘭陽性菌,與殷躍文[18]報道的AP感染患者病原菌以革蘭陰性菌(59.49%)為主、革蘭陽性菌(40.51%)次之的觀點大體趨勢相符。但本研究結果顯示的革蘭陰性菌檢出率遠高于殷躍文[18]的報道,分析原因為本研究主要納入患者為腹腔感染,而殷躍文[18]研究中感染類型多,腹腔感染患者致病菌多數為單一細菌,致病菌多數來自于腹腔的病變器官,膈下及上腹部致病菌以腸道桿菌多見,而下腹部致病菌主要為厭氧脆弱類桿菌及需氧腸道桿菌[19]。此外,本研究結果顯示,AP并發腹腔感染的主要致病菌有大腸埃希桿菌(39.5%)、肺炎克雷伯菌(21.1%)、金黃色葡萄球菌(13.2%),與夏書香等[14]報道的基本一致。本研究藥敏結果提示,AP并發腹腔感染患者主要致病菌對多數常見抗菌藥物耐藥。因此,對確診為AP并發腹腔感染的患者需及時進行病原菌培養及藥敏試驗,根據藥敏結果及時調整抗感染藥物。
王延慶等[3]、周彬等[13]研究表明,重癥AP患者并發感染的影響因素較多,如低氧血癥、膽源性AP、糖尿病、多器官功能衰竭、其他臟器感染、機械通氣等。本研究結果顯示,膽源性AP、多器官功能障礙綜合征、低氧血癥是AP并發腹腔感染的危險因素,與上述報道部分相符。但是,本研究還發現,年齡≥60歲是AP并發腹腔感染的高危群體,且NK細胞總量、TIGIT/CD226與AP并發腹腔感染有關。NK細胞屬于機體內重要的淋巴細胞群,是機體免疫防御系統中的重要組成部分,NK細胞活化性免疫突觸形成過程是動態的,包括細胞接觸識別和結合、受體配體間結合、解離傳遞胞內信號、細胞骨架重排等[20-21],因此,考慮NK細胞總量降低是AP并發腹腔感染發生的危險因素。CD226分子與多種免疫球蛋白家族成員存在類似的結構[22],TIGIT目前已被證實的功能包括與CD155結合后可阻斷NK細胞對靶細胞的殺傷作用[23],TIGIT是CD226的一個拮抗受體分子[24],在細胞免疫發揮功能的過程中起主導作用,CD226/TIGIT可調節NK細胞及T細胞功能[25]。本研究結果也證實,CD226/TIGIT升高是AP并發腹腔感染的影響因素,為治療AP并發腹腔感染新的靶點提供參考。
綜上所述,AP并發腹腔感染風險較高,主要致病菌包括大腸埃希菌、肺炎克雷伯菌等,對常用抗菌藥物耐藥性均較高,建議在AP并發腹腔感染治療中考慮聯合使用抗菌藥物;膽源性AP、多器官功能障礙綜合征、低氧血癥及NK細胞減少、TIGIT/CD226升高的AP患者需警惕腹腔感染的發生風險;危險因素構建的預測模型對AP并發腹腔感染的預測價值高,可為AP并發腹腔感染發生風險的評估和防治提供參考。

