宮腔鏡輔助下分段刮治方案用于子宮內膜病變診斷的臨床價值分析
李鳳銀 劉家斌 崔秀青 巫海婷
【摘要】? 目的? ? 探討宮腔鏡輔助下分段刮治方案在診斷子宮內膜病變中的臨床意義。方法? ? 回顧性分析2019年12月—2021年12月上栗縣人民醫院收治的60例子宮內膜病變患者的臨床資料,均行單純分段診刮術和宮腔鏡輔助下分段刮治方案。以術后病理診斷結果作為“金標準”,對比分析兩種方案下惡性腫瘤術前病理診斷和術后病理診斷的一致性、宮頸受累診斷情況及子宮內膜息肉、子宮黏膜下肌瘤檢出情況、腹腔沖洗液細胞學陽性率。結果? ? 術后病理診斷結果示,惡性27例,良性33例,宮腔鏡輔助下分段刮治方案術前惡性病變診斷準確率為92.59%(25/27),高于單純分段診刮術的51.85%(14/27),差異有統計學意義(P<0.05)。Kappa檢驗顯示:宮腔鏡輔助下分段刮治方案術前診斷與術后病理診斷結果的一致性良好(Kappa值=0.799);單純分段診刮術術前診斷與術后病理診斷結果的一致性不佳(Kappa值=0.281)。宮腔鏡輔助下分段刮治方案子宮內膜息肉、子宮黏膜下肌瘤檢出率分別為28.33%,20.00%,高于單純分段診刮術的13.33%,6.67%,差異有統計學意義(P<0.05)。宮腔鏡輔助下分段刮治方案術前宮頸受累診斷準確性為90.48%,高于單純分段診刮術的61.90%,差異有統計學意義(P<0.05)。宮腔鏡輔助下分段刮治方案腹腔沖洗液細胞學陽性率為33.33%,與單純分段診刮術的48.15%相當,差異無統計學意義(P>0.05)。結論? ? 宮腔鏡輔助下分段刮治方案可有效提高術前子宮內膜病變診斷準確率,有助于準確判斷宮頸受累情況,提升子宮內膜疾病檢出率,且不會增加腹腔沖洗液細胞學陽性率,可為臨床選擇合適的治療方案提供科學指導。
【關鍵詞】? 子宮內膜病變; 宮腔鏡; 分段刮治; 病理診斷; 宮頸受累; 腹腔沖洗液
中圖分類號:R737.3? ? ? ? 文獻標識碼:A
文章編號:1672-1721(2023)17-0139-03
DOI:10.19435/j.1672-1721.2023.17.046
子宮內膜病變是女性生殖器官常見疾病,會引起月經量多、不孕、陰道不規則流血等,其癥狀與其他婦科疾病較為相似,極易混淆[1-2]。同時,子宮內膜息肉、子宮黏膜下肌瘤等子宮內膜良性疾病發生率逐年升高,且具有一定的惡性變風險,為避免病情持續加重,臨床需盡早進行診斷和治療。術前分段診刮是臨床診斷子宮內膜病變的常用措施,也是臨床獲取子宮內膜組織標本的常見方法,對于判斷子宮內膜病變的組織類型、病理分級意義重大[3]。然而,以往采用的單純分段診刮術屬盲視操作,無法直視取樣,易遺漏局部較小病灶,進而造成手術前后病理診斷結果出現偏差,臨床應用具有一定的局限性。近年,隨著微創技術的不斷發展,宮腔鏡技術憑借其無創、圖像清晰、檢查迅速等優勢,已在臨床廣泛應用[4]。在宮腔鏡下展開分段刮治能夠在直視下觀察子宮內膜形態、大小等,辨別疾病類型,有利于治療方案的確定[5]。本研究回顧性分析60例子宮內膜病變患者的臨床資料,探討宮腔鏡輔助下分段刮治方案在臨床診斷中的應用價值。報告如下。
1? ? 資料與方法
1.1? ? 一般資料? ? 回顧性分析2019年12月—2021年12月上栗縣人民醫院收治的60例子宮內膜病變患者的臨床資料。納入標準:(1)符合分段診刮術指征;(2)臨床資料完整;(3)精神良好,認知、語言系統正常。排除標準:(1)生殖道畸形者;(2)免疫系統障礙者;(3)孕婦;(4)重要臟器嚴重病變者;(5)凝血功能異常者;(6)既往有子宮及陰道手術史者。患者年齡37~62歲,平均年齡(48.72±5.64)歲;孕次0~4次,平均(2.31±0.45)次;產次0~4次,平均(2.16±0.42)次;體質量指數18~26 kg/m2,平均(23.35±1.04)kg/m2。
1.2? ? 方法? ? 所有患者首先行單純分段診刮術:囑患者取截石位,常規消毒外陰、陰道,隨后用小刮匙從宮頸內向外刮取宮頸管組織,再探入宮腔,擴張宮頸內口,刮取宮頸內膜組織,將刮取的組織分別裝袋,迅速送檢。之后行宮腔鏡輔助下分段刮治方案,具體措施如下:在宮腔鏡(生產廠家:日本奧林巴斯,型號:A4772)輔助下行分段刮治,靜脈麻醉,膨宮液為0.9%氯化鈉溶液,流速設置為60~80 mL/min,膨宮壓力維持在100 mm Hg左右,待宮頸擴張后用小刮匙搔刮宮頸管一周,并緩慢置入宮腔鏡,隨后在宮腔鏡直視下從宮底到子宮前后壁到宮頸依次展開觀察,對宮腔鏡下可疑異常內膜、頸管區域(圖像色暗或灰白、局部血液供應豐富)展開定點刮取,之后將刮取的組織分別裝袋,迅速送檢。
1.3? ? 觀察指標? ? (1)惡性腫瘤術前病理診斷和術后病理診斷的一致性。以術后病理診斷結果為“金標準”,分析兩種方案下患者惡性腫瘤術前診刮后病理診斷結果與術后病理診斷結果的一致性。(2)宮頸受累診斷情況。以術后病理診斷為“金標準”,分析兩種方案術前宮頸受累診斷準確性。術前宮頸受累診斷準確性=術前診斷宮頸受累例數/術后病理診斷宮頸受累例數×100%。(3)子宮內膜疾病檢出情況。分析兩種方案子宮內膜息肉、子宮黏膜下肌瘤等疾病檢出情況。(4)腹腔沖洗液細胞學陽性率。所有患者均在取得病理結果后盡早接受手術,術中使用0.9%氯化鈉溶液(200 mL)沖洗盆腔、腹腔等,并留取沖洗液,隨后使用液基薄層細胞試劑盒處理沖洗液,再制作標本、染色,染色后使用顯微鏡辨別癌細胞,檢出癌細胞即為陽性。
1.4? ? 統計學方法? ? 采用SPSS 20.0統計學軟件分析數據,計數資料以百分比表示,行χ2檢驗,一致性分析使用Kappa檢驗,Kappa值≥0.75表示一致性良好,0.4~0.74表示一致性尚可,<0.4表示一致性不佳,P<0.05為差異有統計學意義。
2? ? 結果
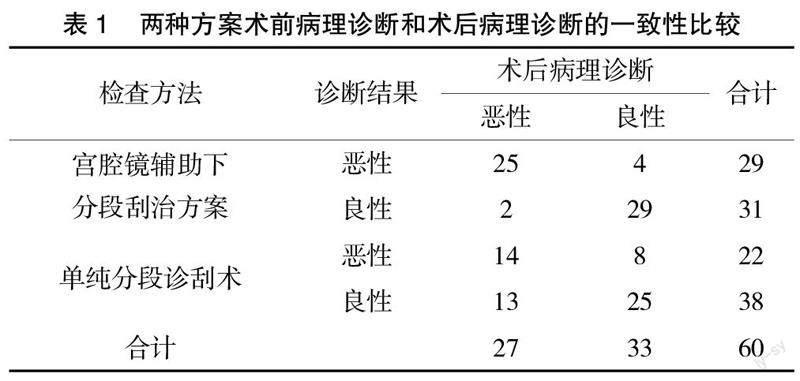
2.1? ? 兩種方案惡性腫瘤術前病理診斷和術后病理診斷的一致性比較? ? 術后病理診斷結果惡性27例,良性33例,宮腔鏡輔助下分段刮治方案術前惡性病變診斷準確率為92.59%(25/27),高于單純分段診刮術的51.85%(14/27),差異有統計學意義(χ2=11.169,P=0.001);Kappa檢驗顯示:宮腔鏡輔助下分段刮治方案術前診斷與術后病理診斷結果的一致性良好(Kappa值=0.799,P<0.001);單純分段診刮術術前診斷與術后病理診斷結果的一致性不佳(Kappa值=0.281,P=0.027),見表1。
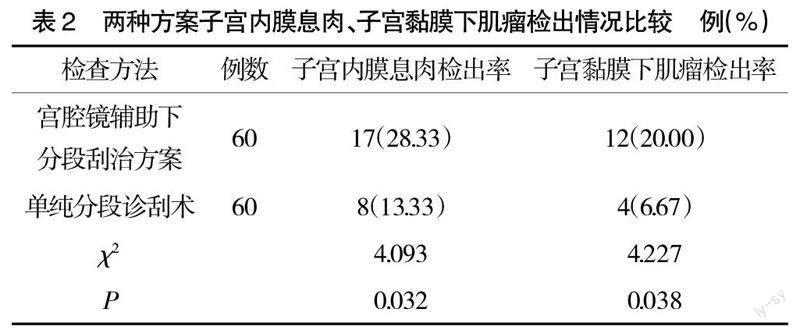
2.2? ? 兩種方案子宮內膜息肉、子宮黏膜下肌瘤檢出情況比較? ? 宮腔鏡輔助下分段刮治方案子宮內膜息肉、子宮黏膜下肌瘤檢出率分別為28.33%,20.00%,均高于單純分段診刮術的13.33%,6.67%,差異有統計學意義(P<0.05),見表2。
2.3? ? 兩種方案宮頸受累診斷情況比較? ? 術后病理診斷宮頸受累21例,宮頸未受累39例;單純分段診刮術術前診斷宮頸受累13例,診斷準確性為61.90%(13/21);宮腔鏡輔助下分段刮治方案術前診斷宮頸受累19例,診斷準確性為90.48%(19/21)。宮腔鏡輔助下分段刮治方案術前宮頸受累診斷準確性高于單純分段診刮術,差異有統計學意義(χ2=4.861,P=0.027)。
2.4? ? 兩種方案腹腔沖洗液細胞學陽性率比較? ? 宮腔鏡輔助下分段刮治方案和單純分段診刮術腹腔沖洗液檢查27例,其中宮腔鏡輔助下分段刮治方案檢查細胞學陽性9例,腹腔沖洗液細胞學陽性率為33.33%(9/27);單純分段診刮術檢查細胞學陽性13例,腹腔沖洗液細胞學陽性率為48.15%(13/27)。宮腔鏡輔助下分段刮治方案與單純分段診刮術腹腔沖洗液細胞學陽性率相當,差異無統計學意義(χ2=1.227,P=0.268)。
3? ? 討論
子宮內膜良性病變會對子宮內膜的正常功能造成不同程度的影響,引起月經失調、子宮出血等癥狀,甚至造成患者不孕[6]。近年,隨著人們工作、生活壓力的逐漸增大,子宮內膜息肉、子宮黏膜下肌瘤等發生風險也逐年增加,嚴重影響女性健康及生活質量。同時,子宮內膜病變早期癥狀無特異性,易出現誤診、漏診情況,進而延誤治療,導致病情不斷加重,增加惡性變風險,威脅患者生命安全[7-8]。因此,臨床強調針對子宮內膜疾病需早發現、早鑒別、早診斷、早治療,以盡可能改善患者預后。
分段診刮術是臨床診斷子宮內膜病變的常用手段,但單純采用分段診刮術在刮取過程中存在一定盲目性,難以刮取到病變范圍較小病灶,且無法全面觀察子宮內腔,增加子宮內膜病變臨床鑒別診斷難度[9-10]。本研究結果顯示,以術后病理診斷結果為“金標準”,宮腔鏡輔助下分段刮治方案術前診斷惡性腫瘤準確率高于單純分段診刮術,差異有統計學意義(P<0.05);Kappa檢驗顯示:宮腔鏡輔助下分段刮治方案術前診斷與術后病理診斷結果的一致性良好(Kappa值=0.799);單純分段診刮術術前診斷與術后病理診斷結果的一致性不佳(Kappa值=0.281);以術后病理診斷結果為“金標準”,宮腔鏡輔助下分段刮治方案術前宮頸受累診斷準確性高于單純分段診刮術,差異有統計學意義(P<0.05);宮腔鏡輔助下分段刮治方案子宮內膜息肉、子宮黏膜下肌瘤檢出率均高于單純分段診刮術,差異有統計學意義(P<0.05);兩種方案腹腔沖洗液細胞學陽性率相當(P>0.05)。提示宮腔鏡輔助下分段刮治方案在子宮內膜病變診斷中意義重大,術前診斷與術后病理診斷結果一致性較好,可明確宮頸受累情況,準確檢出子宮內膜息肉和子宮黏膜下肌瘤,且不會增加腹腔沖洗液細胞學陽性率風險,為臨床采取針對性治療措施提供參考。究其原因為,宮腔鏡有直觀和放大作用,在宮腔鏡直視下行分段刮治可全面觀察到宮腔內的內膜病變情況,在發現可疑異常內膜、頸管區域時展開定點刮取,避免單純分段診刮術操作的盲目性,從而有效降低臨床誤診、漏診風險,提高子宮內膜診斷準確率,與術后病理檢查結果一致性良好[11-12]。宮腔鏡輔助下分段刮治方案還能夠全方位觀察宮頸管受累情況,對于臨床確定手術范圍、提高患者生存質量具有重要的指導作用。另外,本研究在宮腔鏡檢查時選擇適當的膨宮介質,控制壓力,可在一定程度上減輕對盆腹腔的影響,從而減少內膜癌細胞的擴散,降低腹腔沖洗液細胞學陽性率,提高宮腔鏡輔助下分段刮治診斷安全性。
綜上所述,宮腔鏡輔助下分段刮治方案可準確評估子宮內膜病變患者宮頸受累情況,術前病理診斷與術后病理診斷結果具有良好的一致性,有助于準確檢出子宮內膜疾病,且不會引起子宮內膜癌細胞的腹腔擴散,是一種安全可靠的診斷措施,值得臨床推廣。
參考文獻
[1] NI JIA,HAN BINGBING,LIANG JIABIN,et al.Three- dimensional 3D ultrasound combined with power Doppler for the differential diagnosis of endometrial lesions among infertile women[J].International journal of gynecology and obstetrics: the official organ of the International Federation of Gynaecology and Obstetrics,2019,145(2):212-218.
[2]? ? 李瑩瑩,程玲慧,宋汝丹,等.陰道超聲聯合宮腔鏡診治圍絕經期婦女子宮內膜病變的臨床價值[J].中國臨床保健雜志,2018,21(2):246-250.
[3]? ? 李翠梅.經陰道彩色多普勒超聲聯合分段診刮在診斷子宮內膜癌中的應用[J].中國藥物與臨床,2021,21(2):241-242.
[4]? ? 馬芬,田榮華,楊曉紅.宮腔鏡聯合經陰道超聲在子宮內膜病變診斷中的應用價值[J].廣西醫學,2018,40(8):904-906.
[5]? ? 方芳,呂丹.宮腔鏡下子宮內膜活檢及分段診刮術在子宮內膜癌早期診斷中的應用價值[J].解放軍醫藥雜志,2020,32(12):23-26.
[6]? ? ROSALES A L,BENITO V,GARCIA I,et al.EP565 Diagnostic performance of transvaginal ultrasonography in the preoperative staging of endometrial cancer[J].International Journal of Gynecological Cancer,2019,29(4):339.
[7]? ? TARABOANTA C,BRITTON H,PLOTHIN A,et al.Performance Characteristics of Endometrial Sampling in Diagnosis of Endometrial Carcinoma[J].Surgical Laparoscopy,Endoscopy & Percutaneous Techniques,2018,39(1):1.
[8]? ? 朱辛茹,李寧.陰道彩色多普勒超聲、MRI及宮腔鏡在子宮內膜癌診斷及分期中的應用[J].中國CT和MRI雜志,2020,18(1):118-120.
[9]? ? 葉秋霖,胡悅欣,勾睿,等.MRI、分段診刮及宮腔鏡下刮宮診斷子宮內膜癌宮頸間質浸潤效能比較[J].現代腫瘤醫學,2020,28(19):3391-3395.
[10]? ? 楊秋平,李瑩瑩,宋旭東.負壓型子宮內膜取樣器與分段診刮術對子宮內膜癌患者宮頸受累的診斷價值[J].癌癥進展,2021,19(7):733-736.
[11]? ? 張曉勇.宮腔鏡輔助下分段診刮術與單純分段診刮術診斷子宮內膜癌價值比較[J].陜西醫學雜志,2019,48(8):1045-1048.
[12]? ? 張晶,朱淼華,周曉明,等.子宮內膜癌檢查中應用宮腔鏡下活檢及分段診刮術的臨床意義[J].浙江臨床醫學,2018,20(2):332-333.
(收稿日期:2023-03-19)

