不同鎮靜深度對高齡髖部骨折病人術后譫妄的影響
馬雪萍 徐桂萍 付鵑 李育耕
隨著我國老齡化進程加速,80歲以上高齡人口已達3580萬[1],隨之因髖部骨折需要手術治療的高齡病人也會越來越多。高齡病人因并存疾病多、重要臟器功能儲備差,術后譫妄(postoperative delirium,POD)發生風險顯著增加[2-3]。POD是一種中樞神經系統急性綜合征,可導致術后一系列不良臨床結局甚至死亡。有研究顯示,腦電雙頻指數(bispectral index,BIS)均值在80的較淺鎮靜可以優化老年病人的麻醉管理,降低POD的發生風險[4]。目前,BIS監測鎮靜深度在臨床上已得到廣泛應用,但其在指導高齡病人術中鎮靜管理的臨床經驗尚不豐富。因此,本研究擬評價BIS監測下的不同鎮靜深度對腰麻復合丙泊酚靶控輸注(target controlled infusion,TCI)行髖關節置換術的高齡病人POD的影響,以期為防治高齡髖部骨折病人POD提供參考。
1 資料與方法
1.1 一般資料 選取新疆維吾爾自治區人民醫院骨科中心關節老年病區2019年1月至2022年1月收治的80例高齡髖部骨折病人為研究對象,年齡80~99歲,男31例,女49例。納入標準:(1)無凝血功能障礙;(2)無局麻類藥物過敏史。排除標準:(1)多發性創傷、多發性骨折或其他不符合納入標準的骨折,如病理性骨折、骨盆骨折、陳舊性骨折;(2)存在腰麻禁忌證;(3)術前癡呆或MMSE評分<22分;(4)顱腦嚴重損傷或精神疾病等;(5)視覺、聽覺、語言交流障礙。所有病人根據隨機數表法分為深鎮靜組(D組)和淺鎮靜組(L組)。本研究經新疆維吾爾自治區人民醫院倫理委員會批準(KY2021052660),所有病人及家屬均簽署知情同意書。
1.2 方法 2組病人術前禁食禁飲8 h,入室后建立靜脈通路,監測心電圖(ECG)、心率(HR)、血壓(BP)、SpO2、BIS,健側橈動脈穿刺置管監測有創動脈壓(ABP)。靜脈注射5μg舒芬太尼5 min后在健側臥位下行腰麻(L3-4間隙),予1%鹽酸羅哌卡因0.8 mL+腦脊液1.2 mL共2 mL,控制麻醉平面在T10以下。術中鎮靜管理,予以丙泊酚1μg/mL(北京思路高輸液泵,Mash參數),達到靶濃度1 min后讀取BIS值,每次增加或減少血漿靶濃度0.1μg/mL,維持D組術中BIS在60~<70,L組術中BIS在70~80,至皮膚縫合完成時停止泵注。如在麻醉過程中出現 90%
1.3 觀察指標 記錄2組病人入室時(T1)、鎮靜開始時(T2)、手術開始時(T3)、手術開始30 min(T4)、手術開始60 min(T5)、手術結束時(T6)各時間點的平均動脈壓(MAP)、HR、SpO2、PETCO2和BIS值,觀察并記錄2組病人鎮靜過程中不良反應,包括:托下頜、心動過緩、心動過速、體動、鼻咽通氣管使用等情況,記錄2組病人術中丙泊酚用量、術后蘇醒時間和住院時間。
所有病人在麻醉前(TⅠ)、術后24 h(TⅡ)、術后48 h(TⅢ)、術后72 h(TⅣ)各時間點抽取靜脈血,離心(4 ℃,3000 r/min,10 min)后ELISA法測定血清S100-β濃度,試劑盒由南京建成生物工程有限公司提供,操作步驟根據試劑合說明書進行。
采用意識模糊評估量表(Confusion Assessment Method,CAM)評估2組病人POD發生情況,記錄病人術后3 d內POD的發生情況,發生POD的病人采用譫妄嚴重程度評估量表(Confusion Severity Assessment Method,CAM-S)評估POD的嚴重程度。
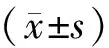
2 結果
2.1 2組一般資料比較 2組間年齡、性別、BMI、美國麻醉醫師協會(ASA)分級、術前MMSE評分、受教育年限等差異均無統計學意義(P>0.05)。見表1。

表1 2組一般資料比較
2.2 術中和術后相關指標比較 與D組相比,L組病人T3~T6時BIS均明顯增高,差異有統計學意義(P<0.05);與T1時相比,D組病人T2~T6時間點MAP呈下降趨勢,差異有統計學意義(P<0.05);2組病人不同時間點HR、SpO2、PETCO2差異均無統計學意義(P>0.05)。見表2。與D組相比,L組病人術中丙泊酚用量、術后蘇醒時間和住院時間明顯減少, 差異有統計學意義(P<0.05)。見表3。

表2 2組各時間點BIS、MAP、HR、SpO2和PETCO2的比較

表3 2組丙泊酚用量、術后蘇醒時間和住院時間的比較
2.3 鎮靜過程中不良反應發生情況比較 D組托下頜、心動過緩及使用鼻咽通氣管者分別為5、3、2例,L組分別為4、3、2例,2組均無心動過速、體動等不良反應發生,2組間不良反應發生率比較,差異無統計學意義(P>0.05)。
2.4 各時點血清S100-β水平的比較 2組病人TⅠ時血清S100-β水平差異無統計學意義(P>0.05);TⅡ~TⅣ時,L組病人血清S100-β水平較D組明顯降低, 差異有統計學意義(P<0.05); 與TⅠ時相比,D組病人TⅡ~TⅣ時血清S100-β水平呈明顯升高趨勢(P<0.05)。見表4。

表4 2組各時間點血清S100-β水平比較
2.5 2組病人術后POD發生率及CAM-S評分比較 術后3 d,D組和L組分別有7例(17.5%)和6例(15.0%)病人發生POD,2組間POD發生率比較,差異無統計學意義(P>0.05);但是,L組中發生POD的病人CAM-S評分明顯低于D組[2.00(2.00,3.00)比2.50(1.25,3.00),P<0.05)]。
3 討論
有研究表明,手術類型、病人人群均與POD的發生密切相關[5],數據顯示,我國65歲以上非心臟手術病人POD發生率為6.1%~57.1%,總體發病率為11.1%,關節類手術發生率較高,為15.2%[6]。高齡是老年病人發生POD的獨立危險因素[7],在此基礎上,手術和麻醉因素可使POD發生風險顯著增加,故防治高齡病人POD是圍術期麻醉管理的重要內容。
國內外研究認為,鎮靜或麻醉深度過深、術中持續低血壓可增加老年病人POD的發生風險[8],由此可見,術中監測鎮靜深度對預防POD具有積極意義。BIS是臨床常用的鎮靜深度監測指標,其工作原理是通過收集、分析、處理腦電信號功率和頻率獲得一系列連續的0~100的數值,BIS為100代表病人完全清醒,66~85為鎮靜狀態,40~65為麻醉狀態,<40為爆發抑制狀態[9],而且BIS監測與丙泊酚有非常良好的相關性[10]。因此,本研究觀察了不同鎮靜深度對高齡髖部骨折手術病人POD的影響。有研究表明,椎管內麻醉可減少術中應激反應以及全身麻醉藥物與中樞神經系統的相互作用,在預防老年病人POD中具有潛在優勢[11-12]。本研究L組病人術后蘇醒時間和住院時間均明顯縮短,可能由于該組病人鎮靜期間維持了較高的MAP,從而更好地滿足高齡病人的腦灌注,保證了腦組織氧供需平衡,促進了病人術后恢復[13-14],同時,L組病人術中丙泊酚用量明顯減少,促進了病人術后麻醉恢復,更加符合加速康復外科理念。2組病人POD發生率差異無統計學意義,但D組POD病人譫妄嚴重程度加重,同時血清S100-β蛋白水平升高趨勢更明顯。S100-β蛋白是目前比較公認的急性腦損傷指標,譫妄病人的S100-β蛋白水平也會顯著升高,說明POD的發生可能與神經系統損傷有關[15]。本研究中完善的腰麻阻斷了手術的傷害性刺激向中樞傳遞,但此時較深鎮靜不但增加了丙泊酚用量,而且加強了其與中樞神經系統的相互作用,可能促使POD嚴重程度加重。
本研究的不足之處在于樣本量較小,術后隨訪時間較短、未對高齡病人術后遠期認知功能及日常生活活動量進行隨訪和評估。丙泊酚TCI鎮靜管理時,L組POD程度減輕的主要作用機制還有待進一步研究。
綜上所述,BIS維持在70~80可縮短腰麻復合丙泊酚TCI下行髖部骨折手術的高齡病人術后蘇醒時間和住院時間,減輕神經系統的損傷和POD的嚴重程度,在防治高齡髖部骨折病人POD中具有一定的優勢。

