早期頸肩操訓練法在甲狀腺癌淋巴清掃術患者中的應用研究
李清會 李燕萍
(菏澤市第六人民醫院普外科,山東 菏澤,274000)
甲狀腺癌(TC)是頭頸部常見的惡性病變,乳頭狀癌是TC的主要病理類型,現主要治療方式為外科手術,通過處理原發灶與頸部淋巴結,以期清除腫瘤病灶,抑制疾病復發[1]。然而,甲狀腺位于喉結下前方,由于手術部位特殊,術中視野較小,不僅增加了手術難度,且頸淋巴結清掃后易遺留頸肩功能損傷,表現為頸肩痛、頸肩部僵硬、頸部牽拉感,甚至手臂活動受限、肩無力、肩下垂等癥狀,給患者日常工作與生活造成了不良影響[2]。同時,TC淋巴結清掃術后患者頸周組織明顯水腫,加之手術創傷與術后瘢痕組織攣縮,也會干擾頸部肌群功能與頸部外觀恢復[3]。因此,探尋合理且安全的措施促進TC淋巴結清掃術后患者的頸肩功能恢復,保障患者預后十分必要。常規TC患者術后護理中主要將病情與引流觀察等作為工作重點,缺少對于患者頸肩部康復的全方位支持[4]。頸肩操是一種新型的護理模式,其通過循序漸進的頸肩訓練動作,可以預防瘢痕攣縮與關節僵硬[5]。目前,頸肩操已成為改善臨床患者頸椎、肩周活動度的重要手段,但早期頸肩操在TC淋巴清掃術患者中的應用報道甚少[6-7]。為了進一步完善TC患者的護理方案,本研究旨在探討早期頸肩操訓練法在此類患者中的應用效果,現報道如下。
1 資料與方法
1.1 一般資料
選取2021年10月—2022年9月菏澤市第六人民醫院收治的102例TC淋巴結清掃術患者,按照隨機數表法進行分組,分為對照組與研究組,每組51例。對照組男性20例,女性31例;年齡25~68歲,平均年齡(45.60±4.65)歲;病程3個月~24個月,平均病程(10.28±2.40)個月;其中甲狀腺癌雙側手術30例,單側21例;病理分期(TNM分期)為Ⅱ期20例,Ⅲ期20例,Ⅳ期11例。研究組男性18例,女性33例;年齡27~69歲,平均年齡(45.65±5.85)歲;病程3個月~24個月,平均病程(10.25±2.62)個月;其中甲狀腺癌雙側手術31例,單側20例;TNM分期為Ⅱ期20例,Ⅲ期21例,Ⅳ期10例。兩組患者一般資料比較,差異無統計學意義(P>0.05),有可比性。患者與其家屬對于本研究內容完全知曉并簽署知情同意書。本研究方案取得菏澤市第六人民醫院醫學倫理委員會批準。
1.2 納入與排除標準
納入標準:①參照《甲狀腺結節和分化型甲狀腺癌診治指南》[8]中對于TC的標準診斷,且經病理檢查證實為乳頭狀癌;②成功實施TC根治術聯合功能性淋巴結清掃術;③術后生命體征平穩,具有良好的溝通能力。
排除標準:①術后創口出血或臂叢神經損傷;②合并肩周炎、風濕或類風濕性疾病;③既往存在頸肩部創傷;④合并嚴重心腦血管病變;⑤合并肝腎功能不全;⑥有出血傾向;⑦合并其他惡性腫瘤;⑧患有精神疾病。
1.3 方法
對照組術后接受常規護理措施,主要包括:密切觀察患者的病情,以及引流液的性狀與引流量;指導患者避免頭頸部過度后仰,術后第2天離床活動,并在生命體征平穩的狀態下,患者根據自覺情況進行頸肩部活動;向患者與家屬講解與TC相關手術知識,以及術后注意事項,囑患者定期到院復診。
在常規護理的基礎上,研究組于術后24 h患者生命體征平穩后進行早期頸肩操訓練。護理人員向患者分組講解頸肩操的訓練動作與要領,訓練期間對整組動作進行監督與糾正,直至患者完全掌握。同時在坐位狀態下進行整套頸肩操訓練,避免患者術后早期活動發生體力不支等意外情況。具體方法包括:(1)面部操(術后1~2 d)。采用“由上至下”的原則,使用兩手大魚際對面部下頜角沿線進行按摩;并攏無名指、中指與食指,以指腹“由下至上”按摩對側下頜骨沿線;使用大小魚際輕緩地拍擊面部咬肌。訓練時間15 min/次,2次/d。(2)頸部操(術后3 d~術后1個月):下頜角向胸骨柄靠近,之后以“左前45 °-正中”“左側90 °-正中”“右前45 °-正中”“右側90 °-正中”的方式進行活動;下頜與左右肩靠近后進行180 °交替旋轉。訓練時間10~15 min/次,2次/d。(3)肩部操(術后3 d~術后1個月):左右肩交替聳肩;肩關節交替旋轉360 °;屈肘90 °,雙手握拳,從胸前向兩側進行擴胸運動。訓練時間10~15 min/次,2次/d。(4)放松運動(術后3 d~術后1個月):雙手握拳,分別以小魚際敲打對側合谷穴。訓練時間3~5 min/次,2次/d。上述訓練均以循序漸進為原則,患者出院后護理人員每周進行2次電話隨訪,隨訪期間首先了解患者的頸肩操訓練情況,如訓練頻次、幅度、恢復情況等,以及訓練過程中遇到的問題,對于配合良好者予以表揚,對于配合不佳者則及時明確影響因素,之后根據患者康復現狀進行針對性的動作指導,認真解答患者提出的相關疑問,督促患者堅持訓練,訓練時間均為1個月。
1.4 觀察指標
①頸部活動度。患者拔除引流管后,采用平面照相法測量并比較兩組患者的頸部活動度,包括向患側屈、健側屈、健側旋轉、患側旋轉、前屈、后伸的角度。②肩功能。術前與術后1個月時,采用中文版Constant-Murley肩關節評分量表(CMS)[9]對兩組患者的肩功能進行比較。量表包括日常生活維度(20分)、疼痛程度維度(15分)、肌力維度(25分)、肩關節活動度(40分),評分為0~100分,分值與肩功能呈正相關性。③記錄并比較兩組患者術后24 h、48 h、72 h的引流量。④頸部疤痕情況。術后1個月時,采用溫哥華疤痕量表(VSS)[10]觀察并比較兩組患者的頸部疤痕情況,量表包括色澤(3分)、柔軟度(5分)、血管分布(3分)、厚度(4分),評分0~15分,分值與頸部疤痕嚴重程度呈正相關性。⑤術后并發癥發生情況。記錄并比較兩組患者術后并發癥發生情況,包括頸部僵硬、聲音嘶啞、頸肩痛、手臂活動受限、肩下垂。術后并發癥發生率=(頸部僵硬+聲音嘶啞+頸肩痛+手臂活動受限+肩下垂)例數/總例數×100%。
1.5 統計學分析
數據資料以軟件SPSS 23.0處理,計量資料符合正態分布,以(±s)表示,行t檢驗;計數資料用[n(%)]表示,行χ2檢驗。以P<0.05表示差異有統計學意義。
2 結果
2.1 兩組患者頸部活動度比較
研究組頸部活動度中向患側屈、健側屈、健側旋轉、患側旋轉角度均大于對照組,差異有統計學意義(P<0.05);兩組頸部活動度中前屈、后伸角度比較,差異無統計學意義(P>0.05),見表1。
表1 兩組患者頸部活動度比較 (±s,°)
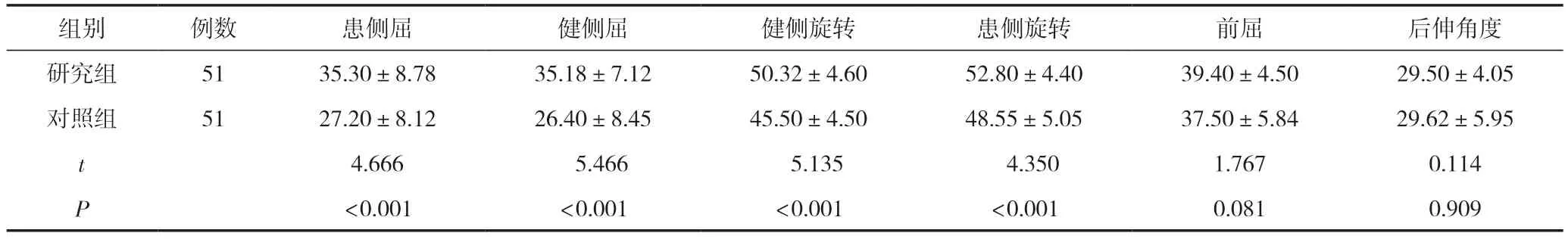
表1 兩組患者頸部活動度比較 (±s,°)
組別例數患側屈健側屈健側旋轉患側旋轉前屈后伸角度研究組5135.30±8.7835.18±7.1250.32±4.6052.80±4.4039.40±4.5029.50±4.05對照組5127.20±8.1226.40±8.4545.50±4.5048.55±5.0537.50±5.8429.62±5.95 t 4.666 5.466 5.135 4.3501.7670.114 P<0.001<0.001<0.001<0.0010.0810.909
2.2 兩組患者術后引流量比較
兩組患者術后24 h、48 h、72 h的引流量比較,差異無統計學意義(P>0.05),見表2。
表2 兩組患者術后引流量比較 (±s,mL)
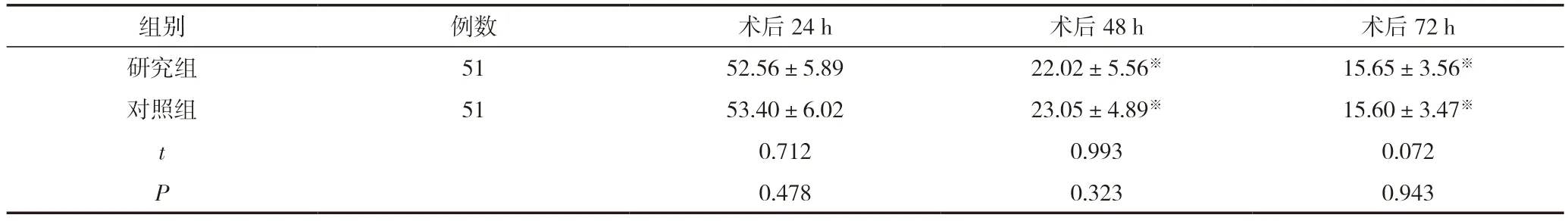
表2 兩組患者術后引流量比較 (±s,mL)
注:與同組術后24 h比較,※P<0.05。
組別例數術后24 h術后48 h術后72 h研究組5152.56±5.8922.02±5.56※15.65±3.56※對照組5153.40±6.0223.05±4.89※15.60±3.47※t 0.7120.9930.072 P 0.4780.3230.943
2.3 兩組患者肩功能與頸部疤痕情況比較
術前,兩組患者CMS評分比較,差異無統計學意義(P>0.05);術后1個月,兩組CMS評分均較術前有所降低(P<0.05),但研究組CMS評分高于對照組,差異有統計學意義(P<0.05);術后1個月,兩組VSS評分比較,差異無統計學意義(P>0.05),見表3。
表3 兩組患者肩功能與頸部疤痕情況比較 (±s,分)
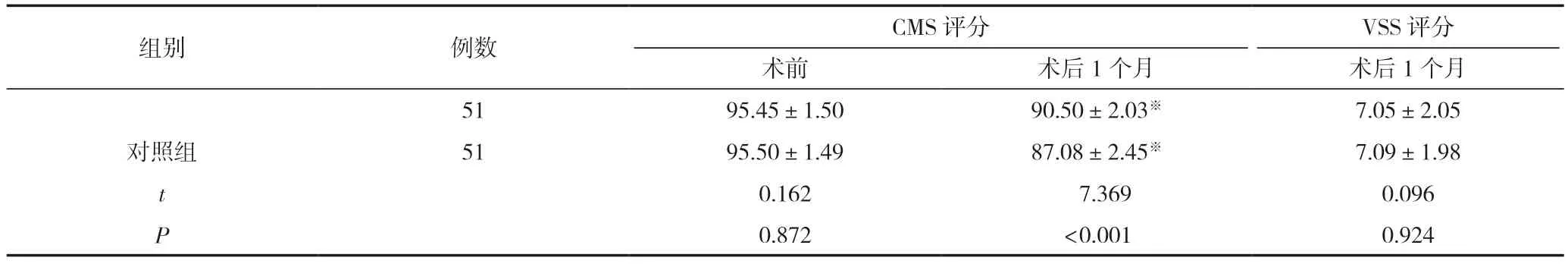
表3 兩組患者肩功能與頸部疤痕情況比較 (±s,分)
注:與同組術前比較,※P<0.05。
組別例數CMS評分VSS評分術前術后1個月術后1個月5195.45±1.5090.50±2.03※7.05±2.05對照組5195.50±1.4987.08±2.45※7.09±1.98 t 0.162 7.3690.096 P 0.872<0.0010.924
2.4 兩組患者術后并發癥發生情況比較
研究組術后并發癥發生率低于對照組,差異有統計學意義(P<0.05),見表4。
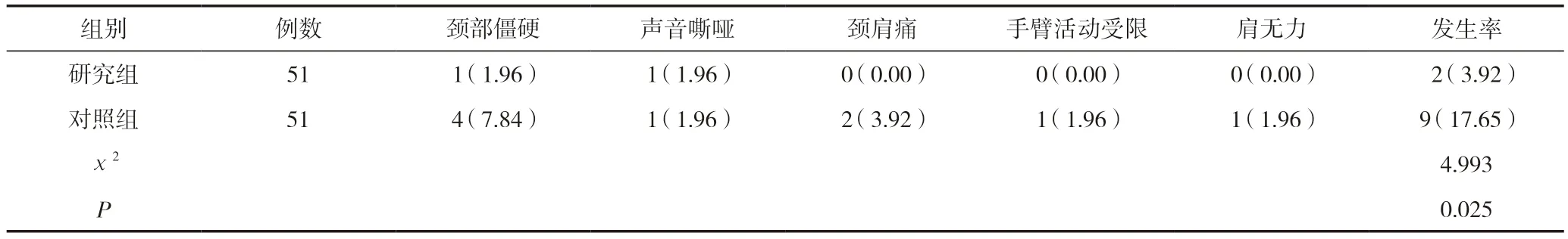
表4 兩組患者術后并發癥發生情況比較 [n(%)]
3 討論
現階段,外科根治性手術是治療TC的主要手段,但術中操作導致的頸周組織水腫、術后瘢痕等問題極易造成患者頸肩功能障礙,不僅延長了康復進程,且影響患者生活質量。因此,通過合理且安全的訓練措施促進TC淋巴結清掃術后頸肩功能恢復十分必要。
3.1 早期頸肩操訓練對TC淋巴結清掃術后患者頸部活動度的影響
TC術中不僅切除了甲狀腺組織,還需要清理病灶相關淋巴結、淋巴管,以及神經、結締組織、肌肉與血管,術后切口愈合時間較長,纖維細胞在TC術后24~48 h才能夠填充創面,形成新的組織[10]。頸肩操訓練是一種新型的護理方法,能夠增強未定型瘢痕組織的柔韌性,抑制瘢痕攣縮、頸部僵硬等問題,繼而促進頸部功能恢復[11]。本研究結果顯示,研究組頸部活動度中向患側屈、健側屈、健側旋轉、患側旋轉角度均大于對照組,差異有統計學意義(P<0.05)。說明早期頸肩操訓練法能夠有效改善患者的頸部活動度。兩組患者頸部活動度中前屈、后伸角度比較,差異無統計學意義(P>0.05),分析原因為術后早期過度后仰易增大頸部張力,導致結扎線崩斷,所以早期頸肩操未對頸部前屈與后伸角度進行訓練[12]。
3.2 早期頸肩操訓練對TC淋巴結清掃術后患者肩關節功能的影響
TC手術中需要患者長時間處于頸部后伸體位,過度后伸的頸部易壓迫椎體后肌肉及韌帶,加重頸肩處的疲勞感[13]。本研究結果顯示,術后1個月,研究組CMS評分高于對照組,差異有統計學意義(P<0.05)。說明頸肩操采用面部操、頸部操、肩部操與放松運動等循序漸進的訓練方法,利于促進頸肩處的血液循環,調節相關肌群功能,緩解頸肩部不適癥狀,為術后康復提供有利的保障。
3.3 早期頸肩操訓練對TC淋巴結清掃術患者術后引流量與疤痕的影響
TC根治術聯合功能性淋巴結清掃術的創傷性較大,嚴重阻礙了手術區域靜脈及淋巴回流,繼而導致術后局部水腫,增加滲液量。本研究結果顯示,兩組患者術后24 h、48 h、72 h的引流量比較,差異無統計學意義(P>0.05)。兩組患者術后均采取高負壓持續引流,而在常規護理的基礎上應用早期頸肩操訓練法并未增加術后引流量,安全性較為理想。同時,手術瘢痕除了與術中縫合技術有關,還與個人體質、切口部位、手術方法等因素密切相關[14]。本研究結果顯示,術后1個月兩組患者VSS評分比較,差異無統計學意義(P>0.05)。結果說明術后早期頸肩操訓練引起的肌肉運動并不是引起創口瘢痕增生與影響創口恢復的原因。
3.4 早期頸肩操訓練對TC淋巴結清掃術患者術后并發癥的影響
術中功能性淋巴結清掃能夠增加術后組織滲出量,導致頸周組織水腫,加之術中操作創傷與術后瘢痕等原因的影響,若長期不活動則易引起頸肩部出現疼痛、僵硬、麻木,甚至功能障礙,嚴重影響患者的生活質量。本研究結果顯示,研究組術后并發癥發生率低于對照組,差異有統計學意義(P<0.05)。早期進行頸肩操訓練在一定程度上降低了TC淋巴結清掃術后的并發癥發生率。分析原因,考慮與頸肩操訓練改善了頸肩部位的血液循環,促進組織細胞修復有關,繼而降低頸部僵硬、頸肩痛等并發癥發生風險。
綜上所述,TC淋巴結清掃術患者應用早期頸肩操訓練法可以有效促進術后頸部活動度與肩關節功能恢復,降低術后并發癥發生風險,且對手術疤痕無明顯影響,值得臨床應用。由于本研究隨訪時間有限,所以關于早期頸肩操訓練法對于TC淋巴結清掃術患者遠期頸肩功能的影響,仍需要延長時間進一步觀察與論證。

